29. kongres European Committee for Treatment and Research in Multiple Sclerosis
Vyšlo v časopise:
Cesk Slov Neurol N 2013; 76/109(6): 788-790
Kategorie:
Novinky v léčbě
Nové milníky v léčbě roztroušené sklerózy
V dánské metropoli se od 2. do 5. října uskutečnilo největší setkání odborníků na problematiku výzkumu, diagnostiky a léčby roztroušené sklerózy, 29. kongres European Committee for Treatment and Research In Multiple Sclerosis, který probíhal společně s 18. výroční konferencí Rehabilitation In MS. Do Bella Center v jižní části Kodaně přišla 8 000 účastníků kongresu přivítat samotná dánská královna Margrethe II., která vládne na dánském trůnu již 40 let.
ECTRIMS je vůbec největší profesionální organizací věnující se roztroušené skleróze (MS). Jejím cílem je především iniciovat a podporovat základní i klinický výzkum a vzdělávání lékařů a zdravotníků, ale stranou zájmu nestojí ani koordinace aktivit zasahujících do oblasti klinické péče o pacienty nebo do oblasti osvětové a propagační.
Kongres ECTRIMS se v Kodani konal poprvé v roce 1996 a tehdy jej navštívilo pouhých 700 odborníků, tedy desetkrát méně než letos. Šlo však o rok, který zahájil novou éru v léčbě MS – v Evropě byl uveden interferon beta. Dalším milníkem je právě současnost, kdy na trh vstupují nové a nové léky významně zasahující do vývoje onemocnění a prognózy pacientů s MS. Především nastoupilo zcela nové základní paradigma přístupu k MS, které zdůrazňuje nezbytnost terapeuticky zasáhnout na samém začátku tohoto autoimunitního onemocnění, které dvakrát až třikrát častěji postihuje ženy a týká se především mladší populace – většina nemocných bývá zachycena mezi 20. až 40. rokem věku. V České republice MS dosahuje incidence 170 nemocných na 100 000 obyvatel, což je relativně vysoké číslo srovnatelné se skandinávskými zeměmi, kde je výskyt nejvyšší. V současnosti je u nás touto chorobou postiženo minimálně 17 000 lidí. Pokud je MS diagnostikována, není důvod oddalovat léčbu. V progresivní fázi už je totiž na léčbu pozdě a vzniklé patologické změny CNS jsou ireverzibilní. Je známo i to, že i kognitivní funkce jsou lepší u pacientů, kteří dostali léčbu hned, než u těch, kteří byli léčeni s prodlevou několika let. Remisi je dnes možné prodloužit, jsou k dispozici účinnější léky k eskalaci léčby.
Terapeutické okno v léčbě MS
Protože doba, kdy lze pacienta s MS účinně léčit, je relativně krátká, bylo jedno z prvních odborných sympozií kongresu věnováno právě tzv. window of opportunity v léčbě MS. Prof. X. Montalban ze Španělska se ve své přednášce zaměřil na hledání faktorů, které by predikovaly terapeutickou odpověď u pacientů. Došel k závěru, že bazální charakteristiky kromě věku a stadia onemocnění nepredikují léčebnou odpověď. Dlouhodobou prognózu predikuje klinická aktivita onemocnění spolu s aktivitou měřenou pomocí magnetické rezonance (MR) v prvních letech léčby. Např. studie BENEFIT ukázala trend silnějšího léčebného účinku u osob s méně diseminovaným onemocněním nebo s onemocněním, které mělo na počátku nižší aktivitu.
Dr. M. Romeová z Itálie představila výsledky osmileté observační studie u téměř 4 000 pacientů mající za úkol identifikovat časné prediktory dlouhodobé klinické odpovědi u relabující‑ remitující MS (RRMS) léčené léky modifikujícími onemocnění (DMT) – glatiramer acetátem, interferonem beta 1a nebo 1b. Studie potvrdila přínos mozkové MR jako biomarkeru v predikci dlouhodobého zhoršení pacienta na škále EDSS, která se používá k hodnocení progrese invalidity. Autorka na základě výsledků doporučuje změnit léčbu v případě zaznamenané aktivity onemocnění na MR, a to i u pacientů bez klinicky vyjádřeného relapsu. Horší dlouhodobé výsledky byly v observační studii spojeny s mužským pohlavím a vyšším věkem, disabilitou pacienta a aktivitou MS zjištěnou na magnetické rezonanci v době zahájení léčby DMT.
MS zůstává v řadě ohledů stále neznámá, nicméně již byly definovány některé rizikové faktory. Zatím se zdá, že ty environmentální mají při vzniku MS navrch. Onemocnění ohrožuje především Indoevropany a prevalence stoupá směrem od rovníku výše, kde je vyšší hustota obyvatelstva. Může to souviset s virovými infekcemi nebo nedostatkem vitaminu D, který je typický pro pacienty s MS. Právě vitaminu D a jeho roli v etiopatogenezi i progresi onemocnění bylo věnováno několik sdělení a posterů. Prof. A. Ascherio z USA uvedl, že stále není jasné, zda hypovitaminóza D je příčinou nebo následkem MS. Ze studie BENEFIT však vyplývá, že koncentrace vitaminu D v organismu může krátce po vzniku MS ovlivnit aktivitu mozkových lézí a progresi onemocnění. „Insuficienci vitaminu Dby hned po diagnostikování roztroušené sklerózy měla být věnována pozornost,“ zdůraznil autor. Řada klinických hodnocení ukázala, že vyšší koncentrace vitaminu D chrání před novými relapsy a MR lézemi. Tyto poznatky byly učiněny u pacientů léčených interferony a dr. D. Rotsteinová z USA v Kodani představila výsledky ukazující, že stejného efektu lze dosáhnout u osob s MS léčených perorálním imunomodulátorem fingolimodem. Koncentrací, účinnou v prevenci aktivity onemocnění u takto léčených jedinců, bylo více než 35 ng/ ml 25(OH)D.
Proces remyelinizace axonů v hledáčku výzkumu
Remyelinizace je spontánním regenerativním procesem v mozkové tkáni, při kterém jsou myelinové obaly axonů tvořené oligodendrocyty obnoveny. Tento neuroprotektivní proces probíhá i u pacientů s MS, je u nich však z určitých důvodů omezen nebo k němu nedochází a v mozkové tkáni vznikají chronické inaktivní léze. Prof. Bruce Trapp z USA ve své přednášce připomněl a popsal fyziologický proces, v němž se prekurzory oligodendrocytů, tzv. OPC, diferencují do zralých buněk schopných reparovat myelin. V mozku pacientů s MS bylo popsáno normální množství OPC, vědci se proto snažili přijít na to, proč je u osob s MS narušena jejich maturace a schopnost remyelinizace. Jak uvedl prof. Trapp, astrocyty v lézích bílé hmoty (nikoli šedé) signifikantně zvyšují odpověď CD44, kyseliny hyaluronové a proteinu versicanu. Tyto molekuly vytvářejí komplexy mající schopnost inhibovat maturaci oligodendrocytů a proces remyelinizace. Pokud by se podařilo tyto komplexy oslabit nebo přerušit, mohlo by docházet k remyelinizaci lézí bílé hmoty. Prof. Trapp rovněž nesouhlasil s tvrzením, že by opravná kapacita mozku dospělého člověka klesala s věkem, a doložil, že kortikální remyelinizační procesy probíhají u většiny pacientů s MS i v osmém deceniu. Zdá se, že terapie založená na obnově nebo podpoře remyelinizace bude mít významné místo v léčbě MS.
Fyzická aktivita u pacientů s MS je bezpečná a účinná
Fyzická aktivita nebyla nejprve přijímána jako žádoucí součást léčby MS, naopak, nebyla pacientům doporučována kvůli obavám, že by mohla zhoršovat symptomy nemoci a prohlubovat únavu. Dnes je již známo, že zhoršení má jen přechodný charakter a fyzická aktivita naopak u pacientů s MS únavu snižuje a má řadu dalších pozitivních účinků na organismus, např. působí protizánětlivě i neuroprotektivně a zlepšuje kognitivní funkce. Nezanedbatelný je vliv na psychiku a prožívání. Terapie fyzickou aktivitou má u pacientů s MS ráz individuálního plánu zaměřeného na obnovu zdravotního stavu a prevenci progrese onemocnění. Musí brát v potaz aktuální stav nemocného a specifikovat druh fyzické aktivity, její intenzitu, délku trvání a frekvenci.
Existuje řada doporučených postupů, letos byly v USA publikovány nejnovější s názvem Development of Evidence‑ Informed Physical Activity Guidelines for Adults with Multiple Sclerosis. „State of the art“ terapie pohybem shrnul v rámci sympozia Rehabilitation in MS dr. U. Dalgas z Dánska. Uvedl, že podle studie z letošního roku se k pravidelné fyzické aktivitě hlásí přibližně 60 % oslovených pacientů s MS, a to jak muži, tak i ženy. Zatím bohužel nelze říci, zda pravidelná fyzická aktivita dokáže ovlivnit samotný proces onemocnění, ač některé důkazy z poslední doby svědčí pro její nemoc modifikující potenciál.
Randomizované kontrolované i nekontrolované studie v každém případě dokládají bezpečnost fyzické aktivity a nebyla potvrzena souvislost mezi pravidelným cvičením a zvýšeným rizikem relapsu. Jak aerobní, tak anerobní zátěž (odporový trénink) byly zkoumány z pohledu účinků na pacienty s MS. Oba druhy cvičení snižují u těchto osob kardiovaskulární riziko, únavu a depresi a zlepšují rovnováhu, funkční kapacitu i kvalitu života. Odporový trénink logicky více působí na svalovou sílu a růst svalové hmoty, zatímco aerobní trénink zvyšuje aerobní kapacitu organizmu. Je vhodné proto oba přístupy kombinovat a vyhnout se příliš vysoké intenzitě cvičení, která může mít negativní vliv na compliance pacientů s MS. Dr. Dalgas zdůraznil, že problémem u pacientů zůstává dlouhodobá adherence k fyzické aktivitě, pacienti za nejčastější překážky označují únavu, zhoršení choroby a nedostatek času. Podpora a motivace proto zůstává klíčovou úlohou lékařů a rehabilitačních pracovníků.
Glatiramer acetát: publikovány výsledky z extenzivní dvacetileté studie
První linii léčby u pacientů s RRMS s dobrou prognózou reprezentuje glatiramer acetát (GA) a v současnosti je jediným lékem na roztroušenou sklerózu, který je prospektivně sledován v dlouhodobé studii trvající zatím více než jednu dekádu. Cílem této otevřené studie bylo zhodnotit dlouhodobý vývoj onemocnění a bezpečnost a účinnost GA podávaného denně v dávce 20 mg za účelem snížení frekvence relapsů u pacientů s RRMS. Nemocní, participující na originální randomizované a placebem kontrolované pilotní studii trvající 36 měsíců, byli zařazeni do otevřené extenzivní fáze. Pacienti, kteří předtím užívali GA, v této léčbě pokračovali, a jedincům na placebu začal být podáván rovněž GA.
Z celkem 232 pacientů originální pilotní studie, kterým byla aplikována minimálně jedna dávka GA, zůstalo ve studii 74. Tyto osoby byly léčeny GA průměrně 19,3 roku a průměrná délka jejich choroby činila 27,3 roku. Kumulativní roční míra relapsů (ARR) za sledované období dosáhl čísla 0,2 a 24,3 % pacientů bylo v tomto období bez relapsu MS. Průměrné skóre dis-ability (EDSS) vzrostlo z 2,4 (SD 1,4) na 3,1 (SD 2,2). Celkem 63,3 % pacientů zůstalo pod hranicí EDSS 4 a 79,5 % pod EDSS 6. Přechod do sekundární progresivní MS (definovaný jako nárůst EDSS o více než 1 bod přetrvávající po dobu více než 12 měsíců bez relapsu, nebo o 0,5 bodu EDSS u pacientů, kteří měli na začátku skóre EDSS vyšší než 6) byl zjištěn u 35 pacientů (47 %). Nežádoucí účinky vedoucí k přerušení léčby měly po dobu celého sledovaného období incidenci vyšší než 1 % a týkaly se především lokálních reakcí. Incidence závažných nežádoucích účinků byla nízká a nebylo pozorováno nic neočekávaného. C. Ford et al uzavřeli, že u pacientů, kteří dlouhodobě setrvávali na léčbě GA v dávce 20 mg jednou denně, byla tato léčba spojena s velmi stabilní aktivitou MS a nízkou úrovní disability. Jde o úspěšné výsledky, zvláště vezmou‑li se v potaz skutečnosti, že studie se zúčastnili pacienti trpící MS už téměř 30 let.
Jak spolu souvisejí progrese a relapsy?
„Pro pacienty s roztroušenou sklerózou je klíčové, abychom dokázali zpomalit progresi disability, na což dnes používané nemoc modifikující léky účinkují různou měrou,“ zdůraznila dr. F. Zippová z Německa, která přednášela na jednom ze dvou satelitních sympozií společnosti TEVA, zorganizovaných v rámci programu kongresu ECTRIMS. Srovnání účinků jednotlivých léků, určených k léčbě MS, na výskyt relapsů, progresi disability, aktivní léze a mozkovou atrofii ukazuje tab. 1. Většina používaných léků prokazuje dobrý efekt na snížení počtu relapsů, ovšem není ještě úplně jasné, zda a jak spolu souvisejí prodělané relapsy a rozvoj disability.
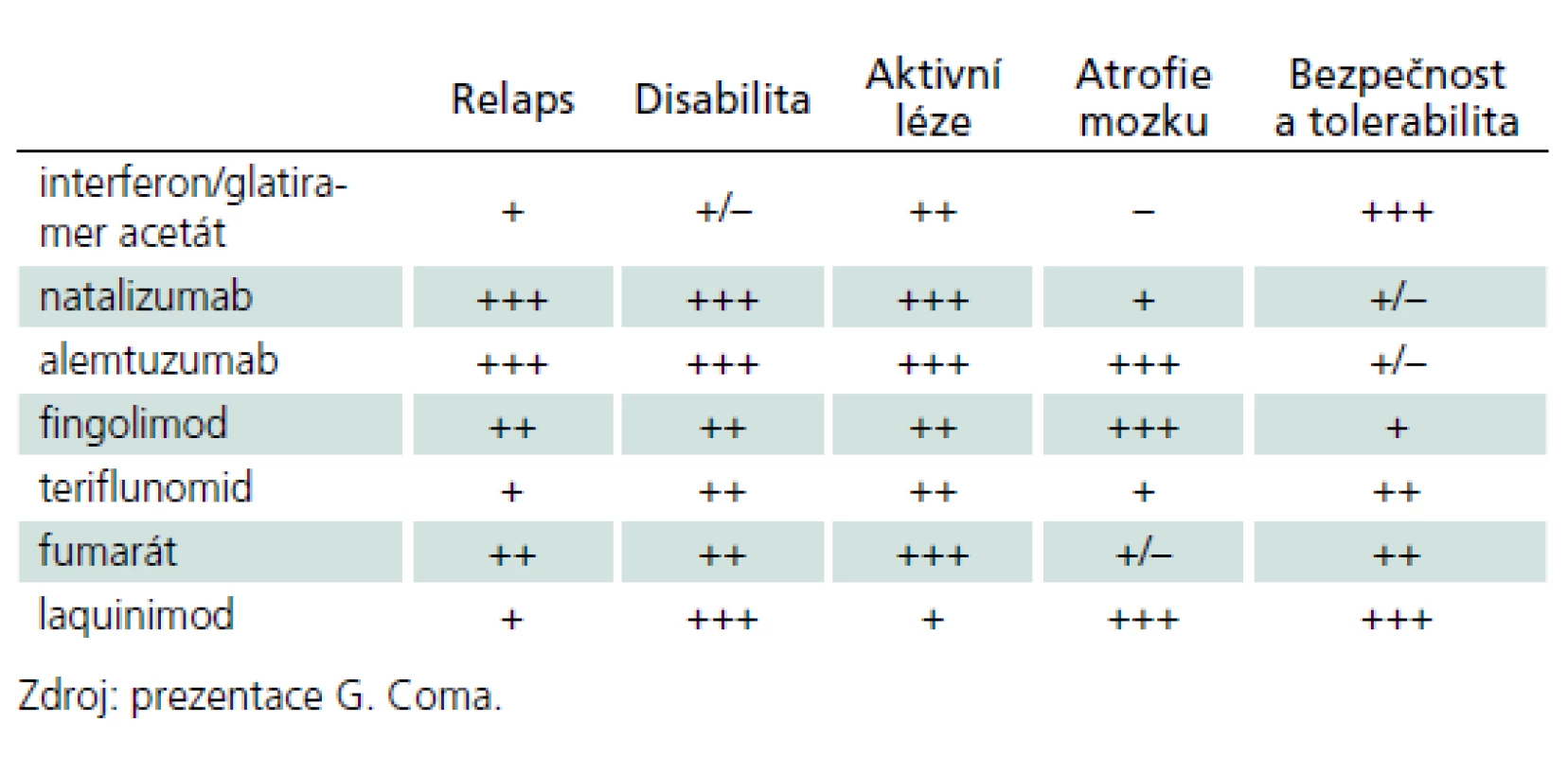
Na základě klinických zkušeností se zdá, že neuronální poškození při relapsu onemocnění opravdu souvisí s pozdější disabilitou, a některá data potvrzují, že její progrese je bezmála z poloviny důsledkem prodělaných relapsů. Již zmíněná tabulka ukazuje, že léky ovlivňující relapsy působí pozitivně také na progresi disability. Velmi dobře v tomto kritériu obstál laquinimod, který má současně doložen i příznivý bezpečnostní profil. Perorálně užívaný laquinimod má unikátní duální mechanizmus účinku u pacientů s RRMS díky ovlivnění signální dráhy NFkB brání produkci prozánětlivých cytokinů na periferii, které se podílejí na procesu demyelinizace a ztrátě axonů, a přímo v mozku působí na aktivitu astrocytů a oligodendrocytů, což vede k omezení neurodegenerativních procesů a mozkové atrofie.
ALLEGRO a BRAVO: laquinimod snížil progresi disability až o 39 %
Profesor F. D. Lublin z Mount Sinai Hospital z USA v Kodani představil výsledky post hoc analýzy podskupin na základě poolovaných dat dvojitě zaslepených studií třetí klinické fáze ALLEGRO a BRAVO, které opět obohatily znalosti neurologů o klinickém profilu laquinimodu a posílily hypotézu, že toto imunomodulans aktivně působící v CNS skutečně příznivě ovlivňuje zánět i mechanizmy spjaté s progresí RRMS.
Výsledky ukázaly, že ve studii se vyskytli pacienti, u nichž došlo k progresi onemocnění, aniž by se u nich během doby sledování objevil relaps. Zajímavé pak je, že jak pacienti s relapsem, tak bez něj léčení laquinimodem měli nižší výskyt progrese onemocnění než jedinci léčení placebem. Přesněji, progrese onemocnění se vyskytla u 19 % nemocných s relapsem léčených laquinimodem a u 22 % na placebu. Jen 4,8 % pacientů bez relapsů léčených laquinimodem zaznamenalo progresi choroby (vs 7,6 % na placebu). Celkově se potvrdilo, že laquinimod snižuje progresi disability o 26,7 % u pacientů s relapsy (p = 0,058) a o 38,9 % u pacientů bez relapsu (p = 0,036) ve srovnání s placebem.
Studie ALLEGRO i BRAVO demonstrovaly příznivý klinický profil laquinimodu ve srovnání s placebem co se týče snášenlivosti léčby. Frekvence nežádoucích účinků, především infekcí, byla srovnatelná s placebem, nejčastějšími potížemi pacientů byly bolesti hlavy, nazofaryngitida a bolesti zad, elevace jaterních enzymů byla jen přechodného rázu a byla reverzibilní. Prof. G. Como (Itálie) k výsledkům studií říká: „Pokročili jsme v porozumění patologii roztroušené sklerózy, která je považována za velmi komplexní. Roztroušená skleróza má často nepředvídatelný průběh. Pokud dojde k progresi u pacienta bez relapsu, jak se ukázalo ve studiích s laquinimodem, nabízí se myšlenka, že progrese disability a relapsy nejsou zprostředkovávány výhradně společně.“
ALLEGRO a BRAVO jsou dvouleté mezinárodní a multicentrické registrační studie, z nichž každá zahrnovala více než tisíc pacientů a v obou byl podáván laquinimod v denní dávce 0,6 mg. V ALLEGRO došlo ve větvi léčené laquinimodem ke statisticky významné redukci ARR, primárního endpointu, o 23 % (p = 0,0024) a rovněž k signifikantnímu snížení rizika potvrzené progrese disability (podle EDSS) o 36 % (p = 0,0122). Léčba laquinimodem byla rovněž spojena se signifikantní redukcí mozkové atrofie o 33 % (p < 0,0001). Studie ALLEGRO bude pokračovat v dalším sledování participantů. Studie BRAVO nedosáhla primárního endpointu, redukce ARR (p = 0,075). Potenciál laquinimodu je zkoušen také v jiných oblastech medicíny, právě probíhá program fáze II zkoumající laquinimod v léčbě Crohnovy choroby a lupus nephritis a v budoucnu lze očekávat rozšíření i na Huntingtonovu a Alzheimerovu chorobu.
STRATA: šestiletá bezpečnost a účinnost natalizumabu
Natalizumab je monoklonální protilátka určená k eskalaci léčby MS. Studie ukázaly, že terapie tímto přípravkem snižuje výskyt relapsů až o 68 % ve srovnání s placebem, redukuje disabilitu a formaci nových mozkových lézí. Natalizumab může mít nežádoucí účinky v podobě závažných mozkových infekcí (progresivní multifokální leukoencefalopatie, PML). Studie STRATA je stále běžící otevřená mezinárodní studie zahrnující pacienty, kteří dokončili studie AFFIRM, SENTINEL a GLANCE a jejich otevřené extenze. Na kongresu ECTRIMS byly zveřejněny dlouhodobé výsledky.
Celkem 1 094 pacientů v iniciální fázi studie STRATA dostalo natalizumab 300 mg intravenózně každé čtyři týdny, a to po dobu 24– 48 týdnů. Ke konci března 2013 bylo ve studii STRATA dosaženo léčby v rozsahu 4 135 pacientoroků a medián podaných infuzí činil 67. Průměrné skóre EDSS u pacientů léčených natalizumabem bylo v začátku studie 2,9 (u placeba 3,1) a udrželo se po celou dobu sledování: v 288. týdnu bylo skóre EDSS 2,9 (u placeba 3,2). Výskyt ARR zůstal nízký, 0,15. PML se vyskytla u 11 pacientů, těmto pacientům bylo ve studii STRATA aplikováno 33– 76 dávek natalizumabu a všichni byli pozitivní na protilátky proti JC viru ještě před onemocněním PML. Celkem čtyři z těchto nemocných dříve užívali imunosupresivní léčbu. Mezi další nežádoucí účinky, které se vyskytly v celé populaci studie STRATA, patřily infekce (4 %), neoplazmata (3 %) a onemocnění trávicího traktu (2 %).
Autoři tedy shrnuli, že pacienti léčení natalizumabem si udrželi stabilní skóre EDSS a měli nízký ARR po celou dobu sledování. Vzhledem k tomu, že si nemocní, původně randomizovaní k dvouleté léčbě natalizumabem ve studii třetí fáze, udrželi ve srovnání s placebem nízké skóre EDSS i v následném sledování STRATA, se ukazuje, že časná léčba natalizumabem by měla být preferována před léčbou pozdější. Také se potvrdila úloha identifikovaných rizikových faktorů při vzniku PML.
Mgr. Kristýna Čillíková
Zdravotnické noviny
prof. MUDr. Josef Bednařík, CSc., FCMA
Neurologická klinika LF MU a FN Brno
Štítky
Dětská neurologie Neurochirurgie NeurologieČlánek vyšel v časopise
Česká a slovenská neurologie a neurochirurgie

2013 Číslo 6
Nejčtenější v tomto čísle
- Tuberózní skleróza u dětí sledovaných od novorozeneckého věku pro prenatální nález rhabdomyomů srdce – dvě kazuistiky
- Frontotemporálna lobárna degenerácia z pohľadu nových klinicko‑patologických korelácií
- Expanze pineální krajiny
- Zlomeniny kondylu okciputu
