Zadní interhemisférický prekuneální/transspleniální přístup k intrinsickým mozkovým lézím
Posterior Interhemispheric Precuneal/Transplenial Approach to Intrinsic Brain Lesions
The commonly used transcortical approach to intrinsic brain lesions located in the dorsal part of the lateral ventricles, thalamus and the parasplenial region often leads to visual disturbances caused by disruption of a part of the geniculo-calcarine tract. Based on an anatomical laboratory study, current literature and three case reports, we describe a posterior interhemispheric precuneal approach. This approach is advantageous mainly due to its predominantly extracerebral route.
Key words:
brain tumours – AVM – minimally invasive approaches – interhemispheric approach
Autoři:
R. Bartoš; A. Malucelli; E. Provazníková; T. Radovnický; A. Zolal; A. Hejčl; M. Sameš
Působiště autorů:
Neurochirurgická klinika UJEP a Krajská zdravotní, a. s. – Masarykova nemocnice Ústí nad Labem
Vyšlo v časopise:
Cesk Slov Neurol N 2012; 75/108(3): 354-358
Kategorie:
Krátké sdělení
Souhrn
Nevýhodou v praxi často používaného transkortikálního přístupu k intrinsickým mozkovým lézím uloženým v zadní části postranní komory, thalamu a paraspleniální oblasti je vznik poruchy zorného pole, daný přerušením části genikulokalkarinního traktu. Na základě anatomické laboratorní práce, dostupné literatury a tří kazuistik popisujeme zadní interhemisférický prekuneální přístup, jehož výhodou je převážně extracerebrální trajektorie.
Klíčová slova:
mozkové nádory – AVM – miniinvazivní přístupy – interhemisférický přístup
Úvod
Resekce intrinsických lézí v oblasti atria, těla a okcipitálního rohu postranní komory, paraspleniální oblasti a thalamu je pro neurochirurga poměrně těžký úkol. Dříve námi častěji používaný transkortikální přístup vedl k vzniku kontralaterální homonymní hemianopsie. Další rizika plynou z potenciálního poškození temporálního či asociačního parietálního kortexu. Rozhodli jsme se tedy náš přístup změnit a začali jsme používat zadní interhemisférický přístup propagovaný M. G. Yaşargilem. V krátkém sdělení prezentujeme naše zkušenosti s tímto přístupem.
Materiál a metodika
Nejprve jsme provedli laboratorní disekci posteriorní části mediálního aspektu na dvou mozkových hemisférách s využitím Klinglerovy techniky preparace drah pro ozřejmení cingula a optické radiace. Hlavními orientačními strukturami přístupu jsou splenium corporis callosi a parietookcipitální sulkus (obr. 1a). Pro přístup do atria jsme použili prekuneální gyrus, pozorovali jsme laterální průběh zrakové dráhy ve vztahu k okcipitálnímu, temporálnímu rohu a atriu postranní komory (obr. 1b).

V období od září 2010 do října 2011 jsme na naše pracoviště přijali tři pacienty s intraaxiálními lézemi, u nichž jsme indikovali zadní interhemisférický prekuneální či transspleniální přístup.
Operace byly provedeny v poloze v polosedě, kraniotomii přesahující sinus saggitalis superior vyměřujeme s využitím neuronavigace. Po durotomii s bazí k sagitálnímu splavu a vyvěšení durálního laloku s mírnou retrakcí splavu stehem mobilizujeme okcipitální lalok přerušením arachnoidálních adhezí a jemnou dynamickou retrakcí mikroodsavačem. Pozornost je nutné věnovat případnému uvolnění přemosťujících žil od mozku i z durálních adhezí či duplikatur. Poté bez retraktoru pronikáme k oblasti splenium corporis callosi a snažíme se z perikalózní, zadní části ambientní a qudrigeminální cisterny derivovat likvor. Až poté zavádíme na mediální plochu okcipitálního laloku široký retraktor, podložený rukavicovou gumou a neurochirurgickou vatou za účelem minimalizace otlaku mediálního aspektu mozkové hemisféry. Na mediálním aspektu hemisféry identifikujeme parietookcipitální sulkus, který je bezpečnou přední hranicí striatálního kortexu, cerebrotomii provádíme v oblasti prekuneálního gyru, případně splenia corporis callosi. Další postup je modifikován uložením a charakterem léze.
Výsledky
Pacientka 1 (obr. 2a–c)
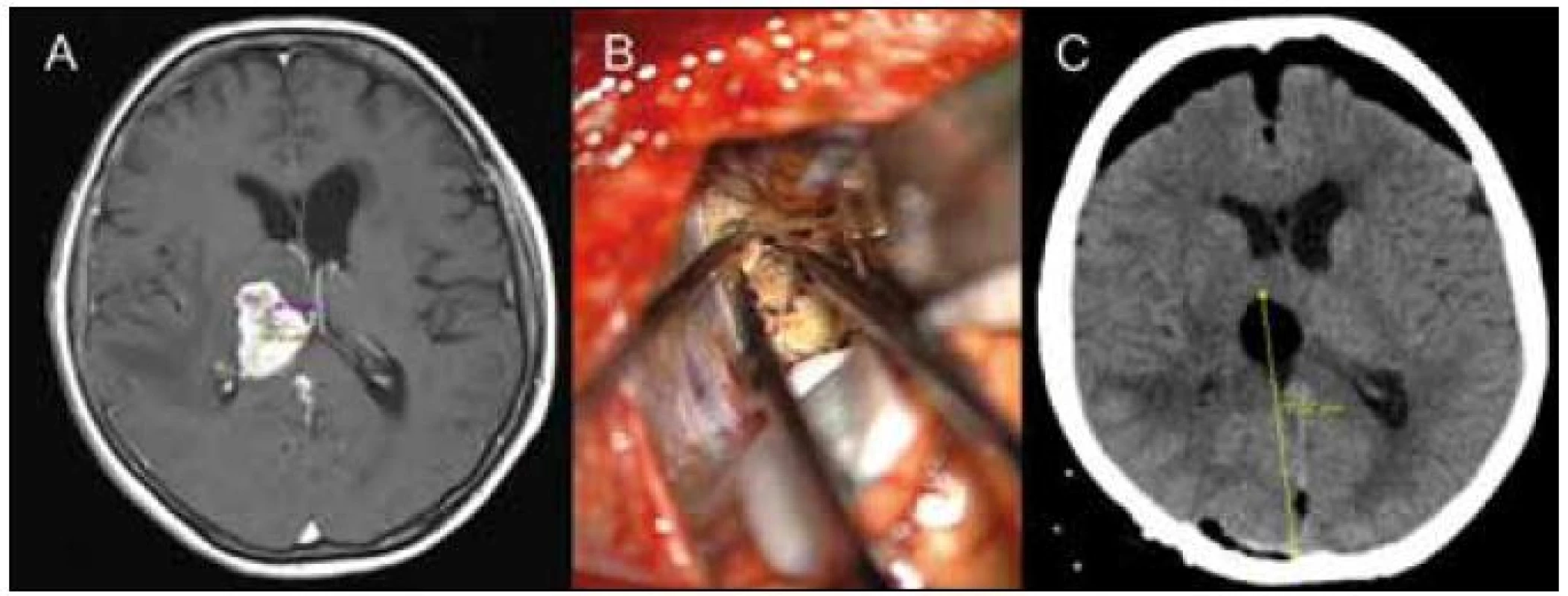
Jednašedesátiletá pacientka byla vyšetřena pro vertigo a změnu chování. Na MR bylo zjištěno enhancující ložisko v pravém thalamu, zasahující kaudálně do mesencefala, v maximálním sagitálním průměru velikosti 40 mm, indikována byla elektrofyziologicky monitorovaná operace (MEP). Z popisovaného přístupu byla provedena subtotální resekce ložiska – metastázy pravděpodobně plicního adenokarcinomu, reziduum lnoucí k vena cerebri interna a zasahující do mezencefala bylo následně ozářeno gama nožem. Trajektorie v tomto případě vedla přes ztenčené splenium corporis callosi. Po bronchoskopii a diagnostické punkci tumorózní masy retrotracheálně byl histologicky verifikován bronchogenní karcinom, bylo započato s chemoterapií. Pacientka po operaci nepopisovala poruchu zorného pole a tato porucha nebyla zjištěna ani orientačním vyšetřením v rámci neurologického vyšetření.
Pacient 2 (obr. 3a–f)

Čtrnáctiletý pacient byl vyšetřován pro bolesti hlavy, únavu a epizodu strnulosti šíje a parestezii končetin. Na MR byla zjištěna AVM Spetzler-Martin grade 3 v oblasti pravého prekuneálního gyru, velikosti 30 mm, zásobená z arteria cerebri posterior. Při vyšetření perimetru bylo popsáno rozšíření slepé skvrny a dva skotomy v periferii obou nazálních kvadrantů pravého oka. Z prekuneálního přístupu byla provedena radikální resekce AVM verifikovaná pooperační DSA. Časně po operaci došlo ke zhoršení perimetru, které však pacient subjektivně nevnímal jako příliš omezující, tři měsíce po operaci trvá levostranná homonymní hemianopsie se zachováním centrálních polí oboustranně a 27 % viděných bodů v nazální polovině pravého oka.
Pacient 3 (obr. 4a–f)
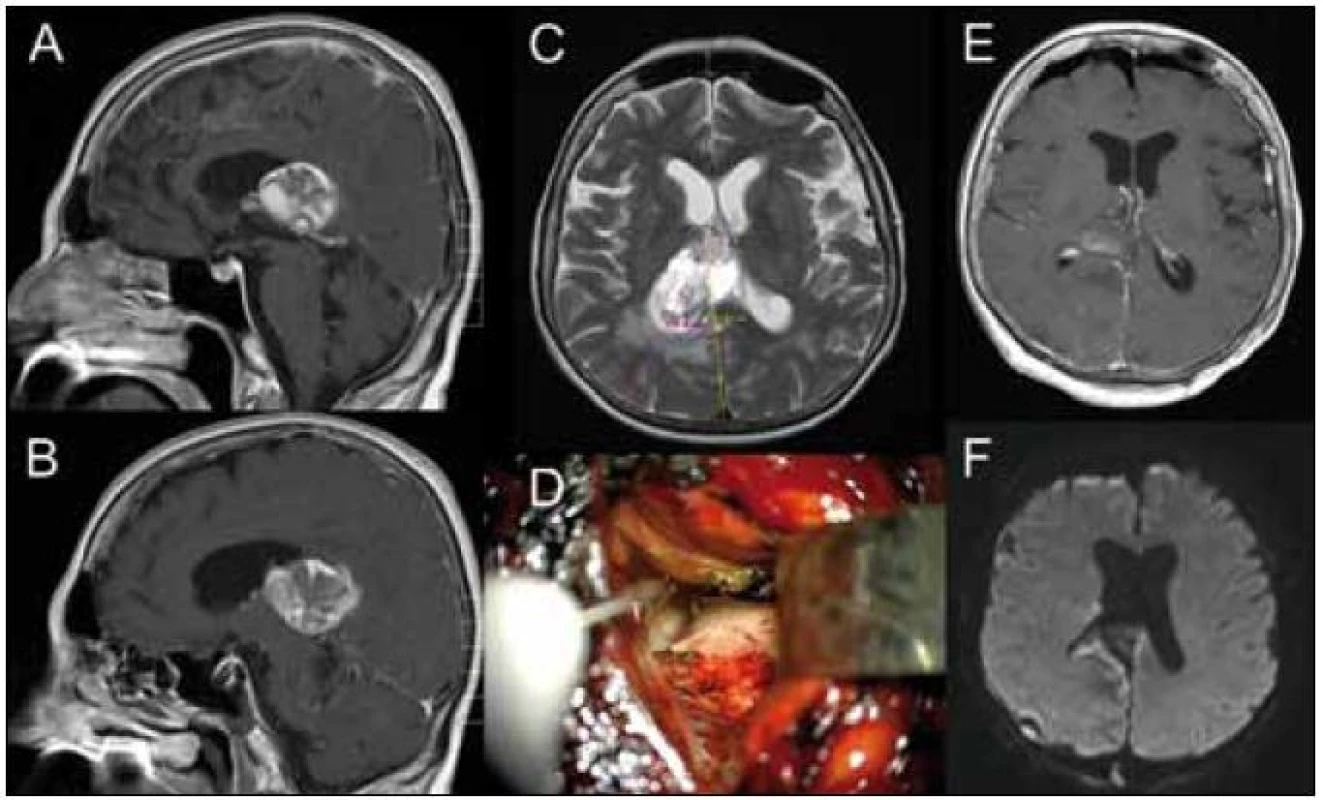
Pacientka (72 let) byla vyšetřena pro zmatenost a somnolenci. Na MR bylo zjištěno ložisko v pravé postranní komoře (okcipitální roh, atrium, tělo). Z prekuneálního přístupu byla provedena radikální resekce nádoru – metastázy Grawitzova tumoru. Po operaci došlo k mírnému subjektivnímu rozostření zraku, které se po třech měsících upravilo téměř k normě. Na zorném poli vyšetřovaném počítačovou perimetrií je popsán výpad 50 % viděných bodů v dolním nazálním kvadrantu pravého oka a úplná dolní temporální kvadrantanopsie levého oka.
Diskuze
Jako nejvhodnější přístup ke středočárovým lézím propaguje interhemisférickoutrajektorii ve své klasické mikroneurochirurgické monografii M. G. Yaşargil [1]. Později se spolu s U. Türem k tomuto přístupu vracejí a doplňují jej pečlivou laboratorní prací dokumentující dráhy a struktury mediálního aspektu mozkové hemisféry [2]. V textu nás upoutají dva z filozofických postulátů této neurochirurgické školy: „Hlavním principem neurochirurgické procedury je vždy provést čistou lezionektomii s použitím taktik vylučujících poruchu normálního prostředí CNS“ a „Transcerebrální trajektorie přístupů k mozkovým lézím jsou spojeny s nevyhnutelným poraněním neopalliálního kortexu a spojujících drah bílé hmoty.“
Vztahem zrakové dráhy k postranní komoře se recentně zabývají Mahaney a Abdulrauf [3]. Po mikrodisekci 16 hemisfér Klinglerovou technikou konstatují zdánlivě zřejmý fakt, že: 1. laterální stěna postranní komory od temporálního rohu přes trigonum po okcipitální roh je kryta optickou radiací a 2. mediální stěna postranní komory v oblasti trigona je zcela prosta zrakové dráhy. Tato pozorování tedy také jednoznačně preferují parietookcipitální interhemisférický přístup do atria komory, v podání autorů nikoliv prekuneální, ale cingulární, kdy udávají jako vstupní bod 5 mm za a 5 mm nad falkotentoriální junkcí. V Yaşargilově verzi je optimálním místem kortikotomie prekuneální gyrus těsně před parietookcipitálním sulkem, pacient je operován v poloze v polosedě [1].
U 46 cévních lézí (durální AVM, AVM, kavernomy a aneuryzma) se tímto přístupem zabývají Chi a Lawton [4]. Kromě absolutní preference tohoto přístupu modifikují polohu pacienta, která je na boku stranou léze dolů, k minimalizaci retrakce okcipitálního laloku používají také lumbální drenáž. Oproti poloze vleže na břiše (prone – 23 pacientů v chronologicky první části série) tento přístup zkrátil dobu operace, zmírnil krevní ztráty i problémy s otokem mozku po operaci. Co je ještě důležitější, při neretrakční poloze vznikal pooperační defekt zorného pole méně často – v 19 oproti 28 %. V celém souboru (z 38 vyšetřených) po operaci nemělo nový zrakový defekt 19 pacientů (50 %), 16 pacientů (42 %) mělo nový či zhoršený defekt zorného pole, který se do tří měsíců upravil, tři pacienti (8 %) – všichni po resekci AVM – měli nový, trvalý defekt zorného pole. Po třech měsících po operaci pozorujeme deficit zorného pole také u našeho mladého pacienta po resekci AVM, daný zřejmě přímou lézí striatálního kortexu, navzdory faktu, že nepozorujeme strukturální lézi okcipitálního laloku na CT časně po operaci.
U dětských pacientů převážně s nádory popisují interhemisferální přístup Davidson et al [5]. Zaměřují se na další aspekt operativy v této oblasti, u pěti pacientů (19 %) byli nuceni ponechat reziduum nádoru kvůli neseparovatelnosti od hlubokých žil. Naopak u tří pacientů (10 %) během operace pro dosažení radikality okludovali jednu hlubokou žílu (vena cerebri interna, vena precentralis cerebelli, vena basalis Rosenthali) bez jakýchkoli pozorovaných komplikací. Autoři citují Smithe a Stanforda [6], kteří relativizují nedotknutelnost hluboké žilní drenáže, zejména vena cerebri interna, nicméně zřejmě nelze tento postup obecně doporučit.
Pro gliomy zadní části gyrus cinguli doporučují zadní interhemisférický přístup Schramm et al [7]. Ve srovnání s přední částí gyrus cinguli jsou gliomy zadní části relativně vzácné (7 pacientů – 18 % celé série). Autoři popisují lehkou až středně těžkou monoparézu dolní končetiny danou retrakcí okcipitálního laloku u dvou pacientů.
Při volbě přístupu k nádorům uloženým v atriu postranní komory použili Dangelo et al [8] zadní interhemisférický přístup u 12 pacientů, dalších 14 pacientů bylo operováno z transkortikálního parietálního či temporálního přístupu. V indikaci interhemisférického přístupu autory neomezovala velikost nádoru, ale jeho trans-ependymální superolaterální extenze. Jako hlavní výhodu interhemisférického přístupu vyzdvihují absenci pooperační epilepsie a minimální riziko pooperačního hematomu v přístupu. Je nutné zdůraznit, že riziko zrakového postižení po interhemisférickém přístupu také v tomto souboru není zcela zanedbatelné, vzniklo retrakcí okcipitálního laloku i při poloze na boku a snaze o zachování přemosťujících žil: tři pacienti (25 %) trpěli pooperačním zhoršením zrakového pole, dva z nich (17 %) trvalým. Transparietální a transtemporální přístup v podání autorů překvapivě způsobil trvalý deficit zorného pole pouze u dvou pacientů, tedy ve 14 %. Případný transsulkální interparietální přístup je vhodné plánovat za pomoci traktografického (DTI) zobrazení optické radiace tak, aby trajektorie přístupu tuto dráhu primárně neatakovala (obr. 5a–f). V našem domácím písemnictví se věnovali analogicky přednímu interhemisférickému přístupu do třetí komory Smrčka et al. Autoři udávají menší riziko vzniku pooperačních epileptických komplikací po transkalózním oproti transkortikálnímu přístupu, dále deklarují jeho vhodnost spíše pro menší léze [9].

Relativně ostrý pracovní úhel může být příčinou uvedených komplikací spojených s interhemisférickým přístupem. Wang et al [10] rozpracovali v anatomické kadaverózní studii jeho kontralaterální transfalcinní variantu. Retrakcí opačné hemisféry a protětím falxu zvýšili střední hodnotu pracovního úhlu na 44,5° oproti 25,8° při klasickém přístupu, ipsilaterálnímu k lézi. Velkou nevýhodou transfalcinního přístupu může však být, jak autoři sami přiznávají, zvýšení rizika poškození zrakového kortexu oboustranně – v původně nepostižené hemisféře i na straně operované patologie.
Interhemisférický prekuneální přístup nám dává možnost operovat lézi bez primárního protětí optické radiace. Musíme však konstatovat, že problematika volby přístupu do této náročné oblasti mozku s sebou nese dilema jak samotné volby přístupu, tak polohy pacienta při operaci. Námi zvolená poloha v polosedě dle Yaşargila [4] má výhodu přehlednosti operačního pole gravitačním odtékáním likvoru a krve i zažité anatomické představy operatéra. Navzdory maximální snaze o šetrnost dokumentované absencí strukturálních lézí na pooperačních vyšetřeních pomocí CT či MR však poloha vpolosedě zřejmě zvyšuje riziko poškození primární zrakové kůry. V našem malém souboru u pacienta s AVM je porucha perimetru dána uložením léze v bezprostřední blízkosti striatálního kortexu, u pacientky s metastázou komory došlo k částečné poruše zorného pole (parciální kvadrantanopsii) patrně retrakcí okcipitálního laloku.
Závěr
Zadní interhemisférický přístup je elegantní pro řešení řady cévních a nádorových lézí thalamu, splenia corporis callosi, paraspleniální oblasti (zadní část gyrus cinguli, dolní precuneus a zadní parahipokampální gyrus), mediální části okcipitálního laloku a v některých případech i pro přístup do atria a zadní části těla postranní komory.
Jeho hlavní výhodou oproti transkortikálnímu přístupu je trajektorie primárně neprotínající zrakovou dráhu či elokventní korové oblasti; představuje tedy minimálně invazivní přístup k obtížně přístupným a hluboko uloženým mozkovým lézím. Nevýhodou je nutnost určité retrakce okcipitálního laloku i po likvorové dekompresi, práce pod relativně malým úhlem a omezení indikace spíše pro menší, posteriorně a superolaterálně nezasahující intrinsická ložiska. Nutno tak zcela otevřeně přiznat, že riziko vzniku homonymní kontralaterální hemianopsie i při tomto přístupu existuje a vzniká přímou lézí zrakového kortexu, deficit však může být reverzibilní a lze jej zřejmě ovlivnit jemností neurochirurgického výkonu.
Pro extrinsické léze, jako jsou tentoriální, falcinní a incisurální meningeomy, je volba extracerebrálního přístupu zcela zřejmá.
MUDr. Robert Bartoš, Ph.D.
Neurochirurgická klinika UJEP a Krajská zdravotní, a.s.
Masarykova nemocnice
Sociální péče 12A
401 13 Ústí nad Labem-Bukov
e-mail: mnbartos@mnul.cz
Přijato k recenzi: 22. 12. 2011
Přijato do tisku: 31. 1. 2012
Zdroje
1. Yaşargil MG. Microneurosurgery: Microneurosurgery of CNS Tumors, vol. IVB. Stuttgart: Georg Thieme 1996 : 313–318.
2. Yaşargil MG, Türe U, Yaşargil DC. Surgical anatomy of supratentorial midline lesions. Neurosurg Focus 2005; 18(6B): E1–E9.
3. Mahaney KB, Abdulrauf SI. Anatomic relationship of the optic radiations to the atrium of the lateral ventricle: description of a novel entry point to the trigone. Neurosurgery 2008; 63 (4 Suppl 2):195–203.
4. Chi JH, Lawton MT. Posterior interhemispheric approach: surgical technique, application to vascular lesions, and benefits of gravity retraction. Neurosurgery 2006; 59 (1 Suppl 1): ONS41–ONS49.
5. Davidson L, Krieger MD, McComb JG. Posterior interhemispheric retrocallosal approach to pineal region and posterior fossa lesions in a pediatric population. J Neurosurg Pediatr 2011; 7(5): 527–533.
6. Smith RR, Sanford RA. Disorders and the deep cerebral veins. In: Kapp JP, Schmidek HH (eds). The Cerebral Venous System and Its Disorders. New York: Grune & Stratton 1984 : 547–555.
7. von Lehe M, Schramm J. Gliomas of the cingulate gyrus: surgical management and functional outcome. Neurosurg Focus 2009; 27(2): E9.
8. D’angelo VA, Galarza M, Catapano D, Monte V, Bisceglia M, Carosi I. Lateral ventricle tumors: surgical strategies according to tumor origin and development – a series of 72 cases. Neurosurgery 2005; 56 (Suppl 1): 36–45.
9. Smrčka V, Smrčka M, Schröder R. Transkalózní nebo transventrikulární přístup do III. mozkové komory? Cesk Slov Neurol N 2005; 68/101(3): 175–178.
10. Wang S, Salma A, Ammirati M. Posterior interhemispheric transfalx transprecuneus approach to the atrium of the lateral ventricle: a cadaveric study. J Neurosurg 2010; 113(5): 949–954.
Štítky
Dětská neurologie Neurochirurgie NeurologieČlánek vyšel v časopise
Česká a slovenská neurologie a neurochirurgie

2012 Číslo 3
-
Všechny články tohoto čísla
- Chirurgická léčba revmatického postižení kraniocervikálního přechodu
- Konformačně specifické protilátky a diagnostika prionových chorob
- Low back pain a deprese – vzájemný vztah
- Neurosyfilis
- Diagnostika a možnosti léčby Niemann-Pickovy choroby typ C
- Tau protein a anti-tau protilátky u pacientů s roztroušenou sklerózou
- Asociace polymorfizmů v genu pro matrix metalloproteinázu-2 a tkáňový inhibitor metalloproteinázy-2 s roztroušenou sklerózou
- Neurofyziologická diagnostika poškození loketního nervu v oblasti lokte
- Rozšířený transnazální endoskopický přístup k nádorům lebeční spodiny a očnice
- Stanovení mozečkové dominance podle asymetrie svalového tonu končetin
- Vzorec posturálnych zmien v súvislosti so symetrickou vibráciou krčných svalov
- Operační léčba syndromu tarzálního tunelu
- Zadní interhemisférický prekuneální/transspleniální přístup k intrinsickým mozkovým lézím
- Atypický paraneoplastický neurologický syndrom – kazuistika
- Neurenterická cysta kraniocervikální junkce – kazuistika
- Oboustranná léze n. phrenicus manifestující se jako ortopnoe – kazuistiky tří případů
- Alzheimerova nemoc probíhající pod obrazem kortikobazální degenerace – kazuistika
- Rozsáhlý epidurální absces cervikotorakální páteře řešený kombinovaným přístupem – kazuistika
- Webové okénko
-
Analýza dat v neurologii
XXXIII. Bayesovská statistika v klinických a neurovědních aplikacích - Stanislav Kratochvíl – Experimentální hypnóza. 3. aktualizované a rozšířené vydání. Praha: Grada 2011, 363 stran.
- Adherence k léčbě u pacientů se schizofrenií
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle
- Neurosyfilis
- Operační léčba syndromu tarzálního tunelu
- Diagnostika a možnosti léčby Niemann-Pickovy choroby typ C
- Oboustranná léze n. phrenicus manifestující se jako ortopnoe – kazuistiky tří případů
