Rehabilitace u spinální muskulární atrofie
Rehabilitation in spinal muscular atrophy
Rehabilitation is the main part of a complex care in patients with spinal muscular atrophy. Early diagnosis is very important for the initiation of the next interventions. The text bellow contains a summary of recommendations for adequate rehabilitation care in child patients with this neuromuscular disease. Multidisciplinary care includes professionals such as pediatric neurologists, pediatric physiatrists, physiotherapists, occupational therapists, speech therapists, orthotics and advisors in adequate medical equipment considering the age of the patient and the stage of the disease. The goal of every intervention should be for the patients to be as selfsufficient as possible, including independent mobility, self-moving, pain relief and the ability to participate in school activities or work. In child patients there should be a therapeutic focus on the ability to play with other children or independent play.
Keywords:
spinal muscular atrophy – rehabilitation – physical therapy – stretching – medical equipment
Autoři:
A. Jánská
Působiště autorů:
Klinika dětské rehabilitace 2. LF UK a FN Motol, Praha
Vyšlo v časopise:
Cesk Slov Neurol N 2020; 83/116(Supplementum 2): 31-34
doi:
https://doi.org/10.48095/cccsnn20202S31
Souhrn
Rehabilitace je zásadní součástí komplexní péče o pacienty se spinální muskulární atrofií. Včasná diagnostika je pro zahájení dalších intervencí velmi podstatná. V textu níže je uveden souhrn doporučení pro adekvátní zajištění rehabilitační péče u dětského pacienta s tímto nervosvalovým onemocněním. Součástí je nutná multidisciplinární péče, a to zejména ze strany odborníků z řad dětských neurologů, rehabilitačních lékařů, fyzioterapeutů, ergoterapeutů, ortotiků, logopedů ve spolupráci s firmami, které zajišťují ideální zdravotnické pomůcky v určitém věku pacienta a fázi onemocnění. Cílem každé intervence by měla být co největší soběstačnost pacienta, ať už se jedná o schopnost samostatné mobility, přesunů, participace ve školním či pracovním prostředí nebo schopnost samostatné hry.
Klíčová slova:
spinální muskulární atrofie – rehabilitace – fyzioterapie, protahování – zdravotní pomůcky
Úvod
Rehabilitace je součástí komplexní péče o pacienty se spinální muskulární atrofií (SMA) [1] a je doporučována již od stanovení diagnózy. Dále je zásadní zajištění vhodnými pomůckami, mezi které patří individuálně zhotovené ortézy na horní i dolní končetiny, trupové lycrové ortézy, vertikalizační stojany či individuálně upravené mechanické a elektrické vozíky [2]. Hlavním cílem rehabilitace je zlepšit kvalitu života dítěte i jeho rodiny [1], podpora a udržení co největší funkčnosti pacienta vzhledem k jeho věku a potřebám (schopnost hry či participace na ní, co největší samostatnost při aktivitách každodenního života, tj. activities of Daily Living; ADL).
Přestože je rehabilitace zahrnuta mezi základními kameny péče o pacienty se SMA, do této doby neexistují studie, které by přesně vymezovaly druh, intenzitu, frekvenci či trvání ideální fyzické zátěže [3]. Jde tedy o symptomatickou péči. Zaměřuje se na rozvoj a podporu motorických dovedností, zpomalení úbytku svalové síly aerobním či funkčním cvičením, učením kompenzačních mechanizmů k dosažení nových dovedností, minimalizaci rizika bolestivých stavů, předcházení rizika vzniku zlomenin [4] a prevenci vzniku kontraktur a deformit [5]. Riziko vzniku skoliózy u pacientů se SMA je až 50 % [6]. Podstatné je také zajištění dechového komfortu těchto pacientů [2]. Více viz část respirační fyzioterapie.
Multidisciplinární přístup je klíčem k úspěšné a efektivní péči o pacienta se SMA [6]. V rehabilitační sekci sem řadíme spolupráci fyzioterapeuta, rehabilitačního lékaře, ergoterapeuta, protetika a také logopeda, pokud je zapotřebí. Součástí komplexní péče je také participace rodiny, kde je nutná spolupráce v podobě téměř každodenního cvičení v domácím prostředí.
Rehabilitace a zátěž
V samotné rehabilitaci se zaměřujeme na udržení či zlepšení svalové síly, funkce, rozsahu pohybu, zlepšení výdrže při různých aktivitách, zlepšení balančních schopností, podporu dechového komfortu a maximální rozvoj motorických dovedností.
U 1. typu SMA jde zcela zásadně o zajištění dechového komfortu, od toho se odvíjí následná možnost rehabilitace. Výrazně se zde doporučuje zajištění kvalitními individuálně zhotovenými ortézami (viz dále). Fyzioterapie by měla podporovat celkový psychomotorický rozvoj s důrazným respektem vůči vysoké unavitelnosti těchto pacientů a s cílem podpory funkčních dovedností dítěte. Vhodné je zařazení různých druhů terapií, které podporují využití vlastní aktivity dítěte a nácvik nových motorických dovedností. Fyzioterapie bude součástí každodenního života těchto pacientů po celý život, proto je vhodná pozitivní motivace ke cvičení a určitý druh spolupráce, pokud to věk umožňuje.
Doporučené postupy pro SMA typ 2 a 3 zahrnují aerobní cvičení rekreační intenzity, využití koncentrické i excentrické svalové aktivity a zařazení velmi lehce odporových prvků během cvičení [2]. U těchto dvou typů je také dobré trénovat samostatnost přesunů i s využitím různých kompenzačních manévrů, dokud je to možné. Většina těchto pacientů má obtíže s nesením vlastní váhy a trpí velmi rychlou unavitelností, proto je nutné během cvičení střídat zapojení různých svalových skupin a respektovat únavu [1].
Kondiční cvičení
U typu 3 je navíc dobré dbát na pravidelné kondiční cvičení, doporučuje se až 30 min trvání zátěže v aerobní zátěži a rekreační intenzitě. Mezi další doporučené pohybové aktivity se řadí chůze, jízda na kole, vhodné je využití elektrokol, jóga a také veslování. Pokud není možná jízda na kole, je k dynamickému tréninku svalů dolních končetin vhodné zařazení užívání motomedu. U typu 3 je zásadní co nejdéle prodloužit období samostatné chůze [6].
Vhodné je využívat možností jak rehabilitačních, tak lázeňských pobytů (většinou v délce 4 týdnů). Díky vyšší míře unavitelnosti je nutné se vyvarovat přetížení, dbát na dostatečný odpočinek či dobré rozložení jednotlivých procedur. Mezi lázně zaměřující se na tuto problematiku se řadí Hamzova léčebna v Košumberku, Sanatoria Klimkovice či léčebné lázně v Janských Lázních a jiné. Dále je možné využít i soukromých rehabilitačních zařízení, kam patří např. Axon, ATC klinika a další. Ve všech zařízeních by mělo docházet nejen k samotné fyzioterapii, ale také k ergoterapii, hydroterapii, masážím a kvalitnímu zajištění zdravotnickými pomůckami. Děti zde většinou tráví 2–4 týdny, proto je zde dost prostoru ke konzultacím ohledně adekvátních pomůcek (ortézy, vozíky, chodítka, stojany, polohovací židle či jiné polohovací zařízení ke zlepšení kvality života a samostatnosti).
Protahování
Kontraktury jsou velmi častou komplikací u pacientů se SMA. Vznikají jako následek sníženého rozsahu pohybu v kloubech, převahy statických poloh nad dynamickými (např. dlouhodobý sed na vozíku) a dysbalance agonistických a antagonistických svalových skupin [7]. Kontraktury mohou vést ke vzniku bolestivých stavů, deformit a také velmi limitují funkční schopnosti pacienta [8]. Ideální prevencí ve vzniku kontraktur či jejich zpomalení je kombinace manuálních technik, ortézování, dlahování a využití vertikalizačních stojanů či vertikalizačních elektrických vozíků.
Mezi nejčastější kontraktury limitující dovednosti pacienta řadíme celkově flexorové svalové skupiny, dominují kontraktury plantárních flexorů, flexorů kolen a kyčlí a na horních končetinách zejména flexory předloktí a zápěstí [1]. Doporučená frekvence protahování u typu SMA 1 se pohybuje v rozmezí 5–7× týdně po dobu 20–30 min vždy dle indikací ošetřujícího fyzioterapeuta a dle klinického obrazu. U SMA typu 2 se doporučuje 4–6× za týden a u 3. typu SMA je protahování doporučováno s nižší intenzitou, a to 2–3× za týden kvůli větší aktivitě během dne. Pravidelná pohybová aktivita zajišťuje automatické dynamické protažení měkkých tkání [2]. Rodiče by měli být edukováni ke každodennímu protahování se zaměřením se na současná riziková místa vzniku kontraktur ve spolupráci se svým fyzioterapeutem v místě bydliště. Návštěvnost fyzioterapeuta velmi variuje v samotných doporučeních, která navrhují 1–3× za týden v závislosti na fázi onemocnění, spolupráci rodiny či aktuálních obtížích.
Hydroterapie
Ideálním pohybovým prvkem je hydroterapie, v jejímž průběhu dochází k vyloučení gravitace. Pacient je samostatně schopen dosáhnout větších rozsahů pohybů [1]. Díky pravidelnému pohybu ve vodním prostředí dochází ke stabilizaci svalové síly [9].
Hipoterapie
Další vhodnou metodou rehabilitace je hipoterapie – pravidelná jízda na koni, kdy dochází ke zlepšování balančních schopností a také k výraznému dynamickému tréninku trupového svalstva [2].
Ortézování
Ortézy na horní i dolní končetiny jsou základem standardní péče o pacienty se SMA všech typů, nejvíce však typu 1 a 2. Rozlišujeme ortézy užívané pro prevenci kontraktur – polohové ortézy a ortézy funkční, tedy ty pro podporu určité funkce, např. umožňující lepší úchop tužky, lžíce, ovládání vozíku atd. [2]. Ortézy je pro efektivní terapii kontraktur nutné užívat denně, a to po dobu minimálně 60 min/ noc jak na dolní, tak na horní končetiny [1,2]. Funkční ortézy se užívají dle potřeb během dne. Vždy dle tolerancí pacienta.
Pacienti na vozíku by měli užívat polohovací AFO (ankle-foot orthosis) (obr. 1) na dolní končetiny po celou dobu na vozíku. U těchto pacientů se také využívají korzety či ortézy pro zlepšení trupové stabilizace při sedu na vozíku, podporu samostatného sedu či jako prevence skoliotického držení [2]. V pevném korzetu při dlouhodobém užívání dochází k pasivitě trupových svalů a tím k urychlení jejich oslabení. Velmi dobrý efekt se ukazuje u elastických/ lycrových ortéz, které při správném zhotovení poskytují dostatečnou oporu trupu a pacient zároveň stále aktivně pracuje. Pokud není pacient schopen žádné trupové aktivity, je pro zlepšení soběstačnosti nutné zajištění pevnou trupovou ortézou. Při nošení pevného korzetu může také docházet k restrikci plicních funkcí [1].
Fig. 1. Adjustable orthosis for a wheelchair.

Zdravotnické pomůcky
Polohovací židle
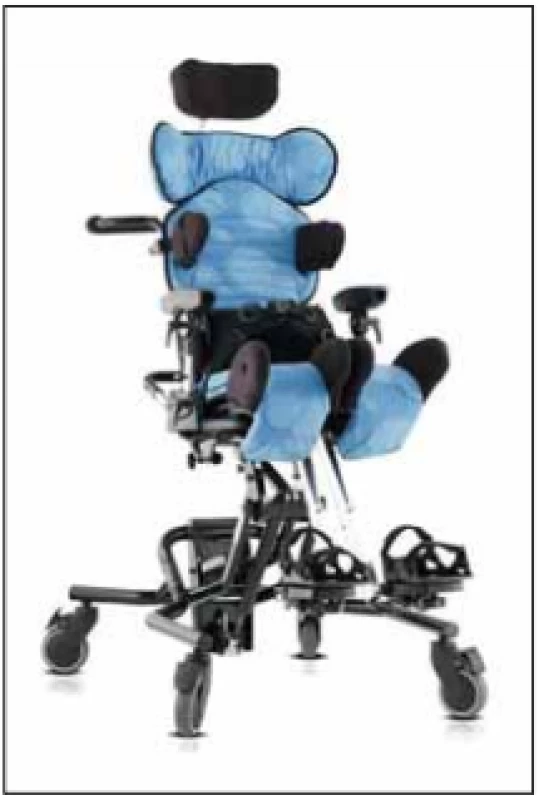
Velmi důležitou pomůckou jsou zdravotní polohovací židle (obr. 2), u kterých je možné individuálně nastavit různé parametry (oporu zad, výšku hrudních podpěr, možnou asymetrii v kyčelních kloubech, adekvátní podporu hlavy, …), uskutečnit tak co nejvíce symetrický sed ve vertikále a zamezit např. vzniku dekubitů, asymetrickému postavení v kyčelních kloubech či progresi skoliotického držení. Velmi vhodné jsou např. do školních zařízení či do domácího prostředí, a to téměř u všech pacientů, kteří v sedu tráví během dne většinu času. Nejsou vhodné na delší přesuny, pacient není schopen samostatné manipulace. Vhodné je využití hlavové fixace u pacientů, kteří nejsou schopni antigravitačního držení hlavy. Více viz Kočová et al [10].
Fig. 2. Seating system Leckey Mygo
(by Medicco).
Vertikalizační stojan
Ačkoli většina dětí se SMA typu 1 a 2 není schopna stát samostatně, důrazně se doporučuje podpořit asistovaný stoj již od raného věku, tedy již mezi 1. a 2. rokem života [1]. Mezi nejčastější možnosti patří zajištění stoje pomocí KAFO (knee-ankle-foot orthosis), které nejsou u nás v ČR tak časté, nebo pomocí vertikalizačního stojanu (obr. 3). Ten by měl být nedílnou součástí zdravotnického vybavení těchto pacientů, užívanou v domácím či ve školním prostředí. U každého pacienta, zejména u typu SMA 1 či 2, je nutný RTG snímek kyčlí před indikováním vertikalizačního stojanu pro vyloučení např. subluxace či luxace kyčelních kloubů. Pro chudší pohybové spektrum během vývoje se kyčelní kloub mohl tvarovat nefyziologicky a při převažující poloze vsedě v nekvalitně zajištěném držení těla v sedu může docházet také k asymetriím v pánvi, které následně ovlivňují tvarování kyčelních kloubů.
Fig. 3. Standing system Leckey Mygo
(by Medicco).

Dle standardů péče se u typu 1 doporučuje frekvence stání 3–5× týdně po dobu minimálně 60 min. U typu 2 se doporučuje prodloužit frekvenci stání na 5–7× týdně [2]. U typu 3 tyto pomůcky používáme v případě ztráty chůze obdobně jako u SMA typu 2. Před ztrátou schopnosti samostatné chůze tyto pomůcky nejsou zapotřebí. Během aktivně či pasivně dosažené vertikály dochází k protažení svalů dolních končetin, udržení ideální kloubní pohyblivosti a podpoře kostní hustoty. Jde o prevenci obtíží a bolestí z dlouhodobého sezení, zlepšuje se zažívání, vylučování i samotná respirace. Dochází k lepšímu sociálnímu kontaktu a v neposlední řade jde o prevenci vzniku skoliotického držení [1]. Jakmile kvůli progredujícímu svalovému oslabení není možný stoj ve vertikalizačním stojanu, je nutná indikace stabilizačních KAFO. Na trhu je dostupných mnoho verzí vertikalizačních stojanů, k dispozici jsou i varianty s elektrickým motorem, kdy pacient může ovlivnit sklon stojanu samostatně nebo si na čas ulevit od vertikály sklopením celého stojanu do horizontálnější polohy bez jakékoli asistence.
Chodítka
Většina pacientů se SMA není schopna samostatné chůze v dětském věku, proto je nutné je zajistit adekvátními zdravotnickými pomůckami, které některým pacientům umožní schopnost samostatné mobility či alespoň nácvik nových motorických dovedností s určitou dopomocí. Na trhu je opět mnoho různých variant a typů chodítek. Chodítko Crocodile od firmy R82 (Brno, ČR) (obr. 4) je lehké, dá se jednoduše složit, výškově snadno nastavit a je extrémně bezpečné a snadné pro používání [10]. Rám chodítka je možné umístit za dítě, a tím podpořit chůzi ve vzpřímené poloze, či před dítě, což bývá pro tyto děti náročnější, protože je zde zapotřebí většího zapojení trupového svalstva a svalů dolních končetin.
Fig. 4. Walking frame Crocodile (by R 82)

Mechanické a elektrické vozíky
Ve chvíli, kdy pacient již není schopen chůze na delší vzdálenost či dochází k častým pádům, je vhodné indikovat mechanický či elektrický vozík. Mechanický vozík se upřednostňuje u pacientů, kteří mají dostatečně silné horní končetiny, a jsou tedy schopni vlastní mobility na vozíku pomocí horních končetin. Pokud tuto možnost nemají nebo je jejich výdrž výrazně snížena, je vhodné zvolit vozík elektrický. Pokud dítě trpí SMA typem 1 či 2, je dle doporučených postupů vhodné začít se zaměřováním elektrického vozíku již od 2 let věku dítěte [8], což je u nás v ČR náročnější. Vždy je třeba včasná indikace vozíku, protože vyřizování a zaměřování vozíku může trvat i několik měsíců.
Základem správně zvoleného vozíku je téměř vždy spolupráce s erudovaným ergoterapeutem či popřípadě fyzioterapeutem. Součástí kvalitního vozíku je individuálně zhotovený sedák, zádová opěrka, opěrky boční a další individuálně nastavitelné polohovací komponenty.
Důležité je také dobré nastavení stupaček, kdy je nutné zajištění symetrické opory plosek, a tím se předcházelo asymetriím v pánvi, což je častou příčinou vzniku předčasné skoliózy. Častou komplikací u pacientů se SMA je nestabilita kyčelního kloubu. Prevencí je podpora správného sedu ve vozíku, nutností je abdukční klín a individuálně zhotovený sedák. Dolní končetiny by měli při sedu být ve středním postavení, nemělo by docházet k příliš velké ani příliš malé zevní či vnitřní rotaci v kyčelním kloubu. Při nesprávném sedu může docházet ke kontrakturám zevních rotátorů a abduktorů pánve, tím k dysbalanci kolem kyčelních kloubů a k asymetrii sedu [11].
Velkou výhodou a téměř i nutností je možnost polohovat vozík do náklonu vzad, ve kterém si pacient může odpočinout [2]. Elektrický vozík všeobecně usnadňuje participaci na životě – pacienti jsou schopni držet krok se svými vrstevníky, jsou schopni ujet velké vzdálenosti, a celkově tak být součástí života kolem [2]. V cizině se již od velmi útlého věku upřednostňuje elektrický vozík před mechanickým z důvodu podpory soběstačnosti a možnosti kontroly řízení vlastního pohybu.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
Mgr. Anna Jánská
Klinika dětské rehabilitace
2. LF UK a FN Motol
V Úvalu 84/1
150 06 Praha
e-mail: xJanskaA@seznam.cz
Zdroje
1. Glanzman A, Flickinger J. Neuromuscular disorders in childhood: physical therapy intervention. In: Tecklin J. Pediatric physical therapy; 5nd ed. Philadelphia: Lippincott Williams and Wilkins 2014 : 369–373.
2. Mercuri E, Finkel RS, Muntoni F et al. Diagnosis and management of spinal muscular atrophy: Part 1: Recommendations for diagnosis, rehabilitation, orthopedic and nutritional care. Neuromuscul Disord 2018; 28(2): 103–115. doi: 10.1016/ j.nmd.2017.11.005.
3.Dunaway S, Montes J, McDermott MP et al. Physical therapy services received by individuals with spinal muscular atrophy (SMA). J Pediatr Rehabil Med 2016; 9(1): 35–44. doi: 10.3233/ PRM-160360.
4. Fujak A, Kopschina C, Forst R et al. Fractures in proximal spinal muscular atrophy. Arch Orthop Trauma Surg 2010; 130(6): 775–780. doi:10.1007/ s00402-010-1096-1.
5. Tobert DG, Vitale MG. Strategies for treating scoliosis in children with spinal muscular atrophy. Am J Orthop (Belle Mead NJ) 2013; 42(11): E99–103.
6. Wang CH, Finkel RS, Bertini ES et al. Consensus statement for standard of care in spinal muscular atrophy. J Child Neurol 2007; 22(8): 1027–1049. doi: 10.1177/ 088 3073807305788.
7. Mesfin A, Sponseller PD, Leet AI. Spinal muscular atrophy: manifestations and Management. J Am Acad Orthop Surg 2012; 20(6): 393–401. doi: 10.5435/ JAAOS-20-06-393.
8. Dunaway S, Montes J, O‘Hagen J et al. Independent mobility after early introduction of a power wheelchair in spinal muscular atrophy. J Child Neurol 2013; 28(5): 576–582. doi: 10.1177/ 0883073812449383.
9. Salem Y, Gropack SJ. Aquatic therapy for a child with type III spinal muscular atrophy: a case report. Phys Occup Ther Pediatr 2010; 30(4): 313–324. doi: 10.3109/ 01942638.2010.493097.
10. Kočová H, Kopecká D. Přehled kompenzačních pomůcek u tělesného a kombinovaného postižení v dětském věku. [online]. Dostupné z: http:/ / www.dumrodin.cz/ res/ data/ 038/ 004051.pdf.
11. McElroy MJ, Shaner AC, Crawford TO et al. Growing rods for scoliosis in spinal muscular atrophy: structural effects, complications, and hospital stays. Spine (Phila Pa 1976) 2011; 36(16): 1305–1311. doi: 10.1097/ BRS.0b013e31 82194937.
Štítky
Dětská neurologie Neurochirurgie NeurologieČlánek vyšel v časopise
Česká a slovenská neurologie a neurochirurgie

2020 Číslo Supplementum 2
-
Všechny články tohoto čísla
- Klinický obraz spinální muskulární atrofie u dospělých pacientů
- Genetika spinální muskulární atrofie
- Léčba spinální svalové atrofie
- Hodnotící škály a testy pro dětské pacienty se spinální muskulární atrofií
- Možnosti funkčního pohybového vyšetření dospělých pacientů se spinální svalovou atrofií
- Rehabilitace u spinální muskulární atrofie
- Pneumologická péče o pacienty se spinální svalovou atrofií
- Editorial
- Spondylochirurgická péče o pacienty se SMA
- Pacientská organizace Smáci, z.s. sdružující pacienty se spinální svalovou atrofií
- Léčba dospělých s 5q SMA v České republice
- Diagnostický algoritmus spinální muskulární atrofie
- Role neurologa v multidisciplinární péči o pacienty se spinální muskulární atrofií
- Klinický obraz spinální svalové atrofie v dětském věku
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle
- Klinický obraz spinální muskulární atrofie u dospělých pacientů
- Genetika spinální muskulární atrofie
- Léčba spinální svalové atrofie
- Rehabilitace u spinální muskulární atrofie
