Standardizované a pokročilé techniky MR v diagnostice dětských nádorů mozku
Standardized and advanced MRI techniques in the diagnosis of pediatric brain tumours
The overview report is devoted to the standardized protocol for intracranial imaging of the childhood brain tumors according to the European Society for Pediatric Oncology (SIOPE) recommendations to increase the effectiveness of the initial examination of such sick children, as well as for the possibility of comparing subsequent MRI. The protocol takes into account the differences in the hardware and software equipment of workplaces. It is divided into basic (mandatory) parts and extension sequences, which are already carried out in specialized centres. The communication presents the essential use of sequences according to the power of the MRI device and emphasizes the possibilities of using new techniques. The advanced part of the protocol offers the basic principle and implementation options.
Keywords:
multimodal magnetic resonance imaging – pediatric brain tumour – standard imaging protocol – advanced imaging protocol
Authors:
P. Hanzlíková 1,2,3; R. Martínek 4; D. Vilímek 1,4; H. Medřická 5,6; E. Štěpánová 5,6
Authors‘ workplace:
Ústav radiodiagnostický, FN Ostrava
1; Ústav zobrazovacích metod, LF OU, Ostrava
2; Radiologická klinika LF UP a FN Olomouc
3; Katedra kybernetiky a biomedicínského inženýrství VŠB – TU Ostrava
4; Oddělení dětské neurologie FN Ostrava
5; Katedra neurověd LF OU Ostrava
6
Published in:
Cesk Slov Neurol N 2023; 86(2): 107-113
Category:
Review Article
doi:
https://doi.org/10.48095/cccsnn2023107
Overview
Přehledové sdělení se věnuje standardizovanému protokolu zobrazení nádorů mozku dětského věku dle doporučení European Society for Paediatric Oncology (SIOPE) ke zvýšení efektivity prvovyšetření takto nemocných dětí i pro možnost komparace následujících MR. Protokol je sestaven s ohledem na rozdíly v hardwarovém i softwarovém vybavení pracovišť a je rozčleněn do základní (povinné) části a rozšiřujících sekvencí, které už jsou prováděny ve specializovaných centrech. Sdělení představuje základní použití sekvencí dle síly přístroje MR, zdůrazňuje možnosti využití nových technik. V pokročilé části protokolu uvádí základní princip i možnosti implementace.
Klíčová slova:
multimodální magnetická rezonance – tumory mozku u dětí – standardní protokol zobrazení – pokročilý protokol zobrazení
Úvod
Validní zobrazení primárních tumorů mozku u dětí pomáhá k rychlé diagnóze a adekvátní léčbě [1]. Systematické a standardizované zobrazení je základem pro komparaci v čase, ale také pro srovnání vyšetření z různých pracovišť.
Panel odborníků Severní Ameriky preferuje pragmatický přístup k zobrazení dětského mozkového tumoru – standardní vyšetření pro všechna pracoviště a rozšířený protokol pro specializovaná centra [2]. Obdobný přístup zaujal i panel odborníků evropských (European Society for Paediatric Oncology; SIOPE) [1] a navazující centra s návrhem doporučených postupů pro zobrazení dětských tumorů hlavy a krku [3]. Preferují zobrazení MR, akceptují rozdílná hardwarová i softwarová vybavení pracovišť, různé výrobce. Stanovují nezbytně nutný rozsah vyšetření k určení varietních nálezů normy a k odlišení specifik dětského věku [4].
Adekvátně provedené standardizované a pokročilé vyšetření umožní hodnocení odpovědi tumoru na léčbu – v souladu s požadavky hodnocení odpovědi na léčbu Response Assessment in Neuro-Oncology (RANO) [5] – a upravená kritéria pro dětský věk – Response Assessment in Pediatric Neuro-Oncology (RAPNO) [6,7].
Protokol zobrazení MR
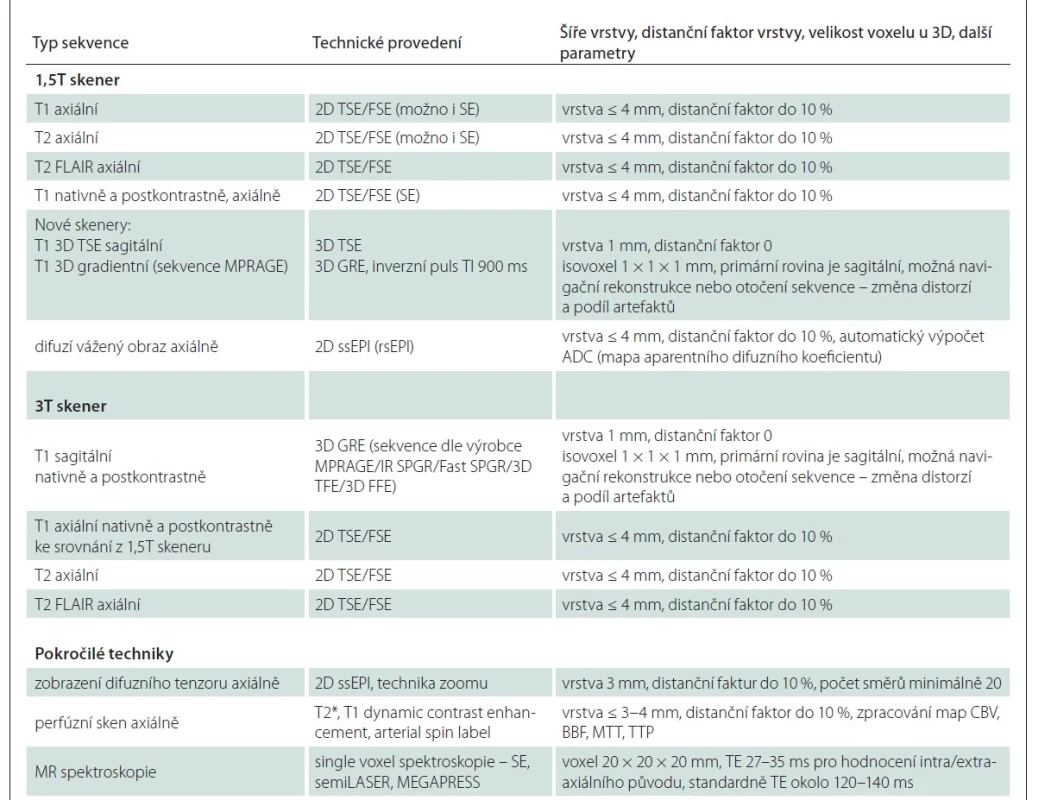
Standardizovaný protokol zobrazení mozku byl navržen tak, aby jej ve standardizovaném základu byla schopna provádět všechna pracoviště MR. Je učen pro 1,5T a 3T přístroje.
Využití slabšího pole magnetické indukce (0,5T) je vhodné pro vyloučení expanze, pro pokročilé techniky je tento typ přístrojů použitelný omezeně [3].
Standardní protokol zobrazení mozkového tumoru
Základem je morfologický T1 a T2 vážený sken, T2 vážený sken s potlačením signálu vody (fluid attenuated inversion recovery; FLAIR) a postkontrastní T1 vážený sken. Dále jsou základem difuzí vážený obraz (diffusion-weighted imaging; DWI) a susceptibilně vážený obraz (susceptibility-weighted imaging; SWI).
Pokročilý (multimodalitní) protokol zobrazení mozkového tumoru
Kromě standardních technik se uplatňuje:
perfuzní sken (perfusion weighting imaging; PWI);
směrové zobrazení difuze – traktografie (diffusion tensor imaging; DTI);
MR spektroskopie (MRS) – metabolické zobrazení mozku.
Typy vážení a jejich přínos
T1 vážený sken
T1 vážený sken je preferován pro 1,5T MR přístroj jako turbo spin echo sekvence (TSE) (fast spin echo; FSE) ve vrstvě maximálně 4 mm axiálně. Pokud pracoviště disponuje kvalitním navigačním 3D skenem, je doporučen [8].
Pro 3T stroj jsou dominantní 3D sekvence, standardně sekvence gradientní s inverzním pulsem ke zvýraznění rozdílů šedé a bílé hmoty (magnetization-prepared rapid gradient-echo; MP-RAGE). V neuroonokologii je k detekci postkontrastních změn v současné době za optimální považována sekvence TSE ve 3D (SPACE, CUBE, VISTA/BRAIVIEW) [9].
U obou typů přístrojů preferujeme nativní i postkontrastní sken s identickým nastavením k možné subtrakci [10].
Na 3T přístroji je vhodné doplnit axiální sken T1 TSE v maximálně 4mm vrstvě ke srovnání se skeny z 1,5T přístroje. Je možnost využít T1 FLAIR (sken T1 s inverzním pulzem potlačujícím signál moku FLAIR) [7].
Při podání kontrastní látky intravenózně hrozí akumulace gadolinia v těle, proto jsou preferovány makrocyklické kontrastní látky v co nejmenší dávce [11] (obr. 1 a 2).
Fig. 1. Axial T1 turbo-spin-echo scan in a 4-mm slice native (A), postcontrast (B) and with
subtraction (C) in a case of pontine glioma. The empty arrows delimit the stem‘s expansion;
a subtle enhancement can be seen in the subtraction figure C. Phase direction artifacts
from fluid and blood flow dominate (solid arrows).
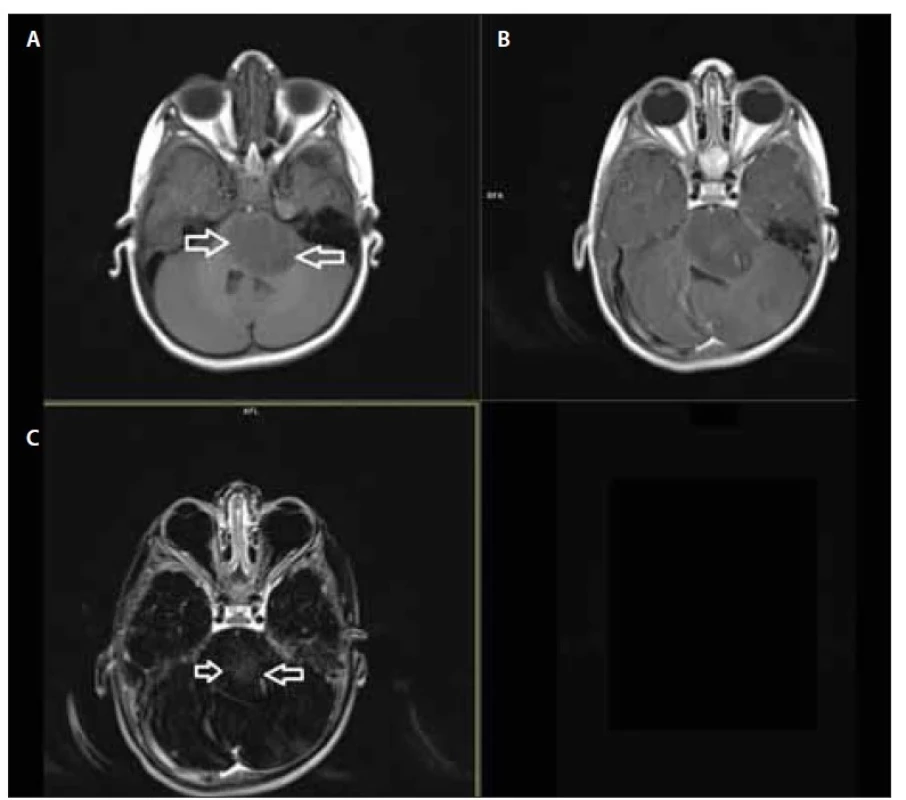
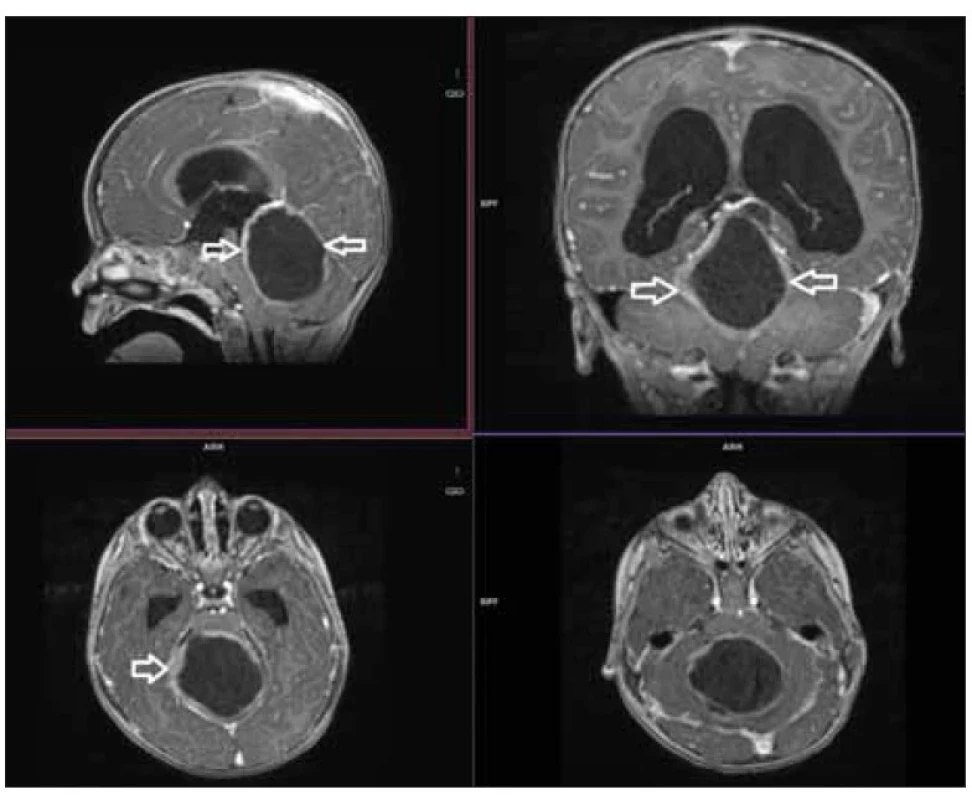
Fig. 2. T1-weighted 3D gradient scan as
a navigation scan in a case of pilocytic
astrocytoma of the posterior fossa.
T2 vážený sken
T2 vážený sken je jak typický sken T2 TSE s vysokým signálem moku a tukové tkáně, tak sken FLAIR.
T2 TSE
Optimální šíře vrstvy je maximálně 4 mm v rovině axiální, 3D TSE technika není vzhledem k artefaktům z proudění vhodná – nedisponuje dostatečným tkáňovým kontrastem k vlastní diagnostice intraaxiální léze; je použitelná jako navigační sken v případě nesytícího se tumoru [12].
T2 FLAIR
3D FLAIR (na podkladě TSE SPACE) je proveditelný na nových strojích pro možnost posouzení ve třech rovinách. Při sledování pacienta skenovaného v axiální rovině je tato sekvence doporučena k náběru ve 2D pro možnost srovnání s předchozími nálezy.
Sekvence 3D FLAIR postkontrastně přináší výhody v detekci leptomeningeálních metastáz [13]. Postkontrastní FLAIR nenahrazuje postkontrastní sekvenci T1 ani nativní FLAIR, je technikou doplňkovou (obr. 3 a 4).
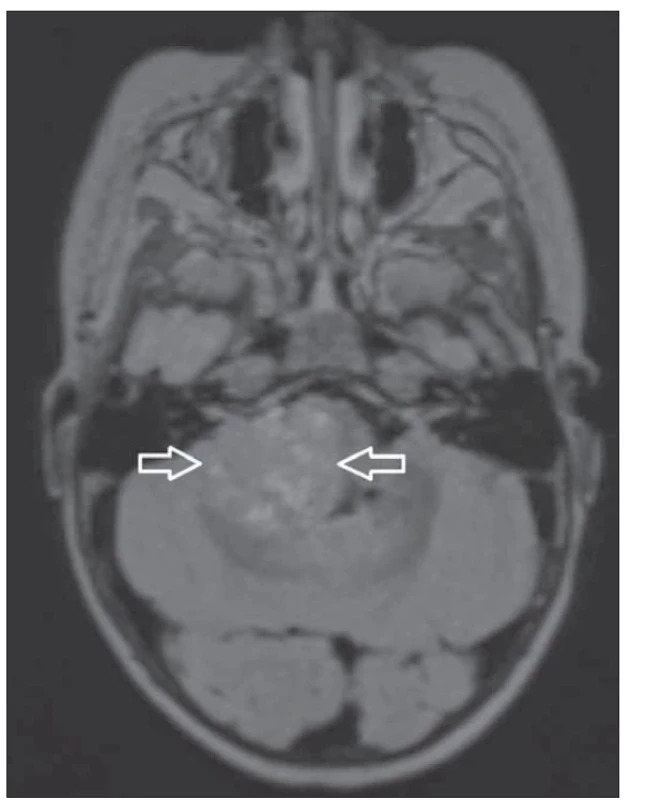
Fig. 3. T2-weighted 3-mm axial scan, intraaxial posterior fossa
tumor.

FLAIR – fluid attenuated inversion recovery
Fig. 4. T2-weighted 1-mm FLAIR axial scan 1mm – multiplanar
reconstruction from 3D FLAIR, intraaxial posterior fossa tumour.
FLAIR – fluid attenuated inversion recovery
Volitelnou částí protokolu jsou sekvence T2 gradientního echa – hodnocení rozhraní solidní tkáň/tekutina – prostory vyplněné mokem – CISS, T2 DRIVE [14].
Difuzí vážené zobrazení
Základní sekvencí DWI je zobrazení difuze ve všech směrech – izotropní difuze – v axiálním skenu a ve vrstvě maximálně 4 mm.
Vzhledem k celularitě nádorů je zobrazení DWI využitelné i pro možnost kvantifikace pomocí ADC map (mapy aparentního difuzního koeficientu ADC a hodnoty střední difusibility – mean diffusibility MD) [15]. Hodnota celulární denzity přibližně odpovídá agresivitě tumoru, což je potvrzeno opakovanými studiemi. Premisa principu je přítomnost mitoticky aktivních buněk s velkým jádrem a redukovaným množstvím cytoplazmy. Snížené množství volné vody v buňce má korelát v DWI s poklesem difuzibility – tzv. restrikce v difuzi, která má korelát v buněčné denzitě [10,16].
Pro provedení sekvence jsou nutné minimálně dvě hodnoty difuzního faktoru b (0 a 1 000), optimálně tři a více k detekci tvaru křivky difuzibility – ovlivňuje hodnoty ADC. Nárůst šumu při vyšších faktorech b redukuje využití kalkulovaných hodnot, tyto mají vliv na hodnoty ADC.
Doporučení je měřit hodnotu b 1 000 jako poslední, nekalkulovat ji (zejména pro 1,5T přístroje) [17].
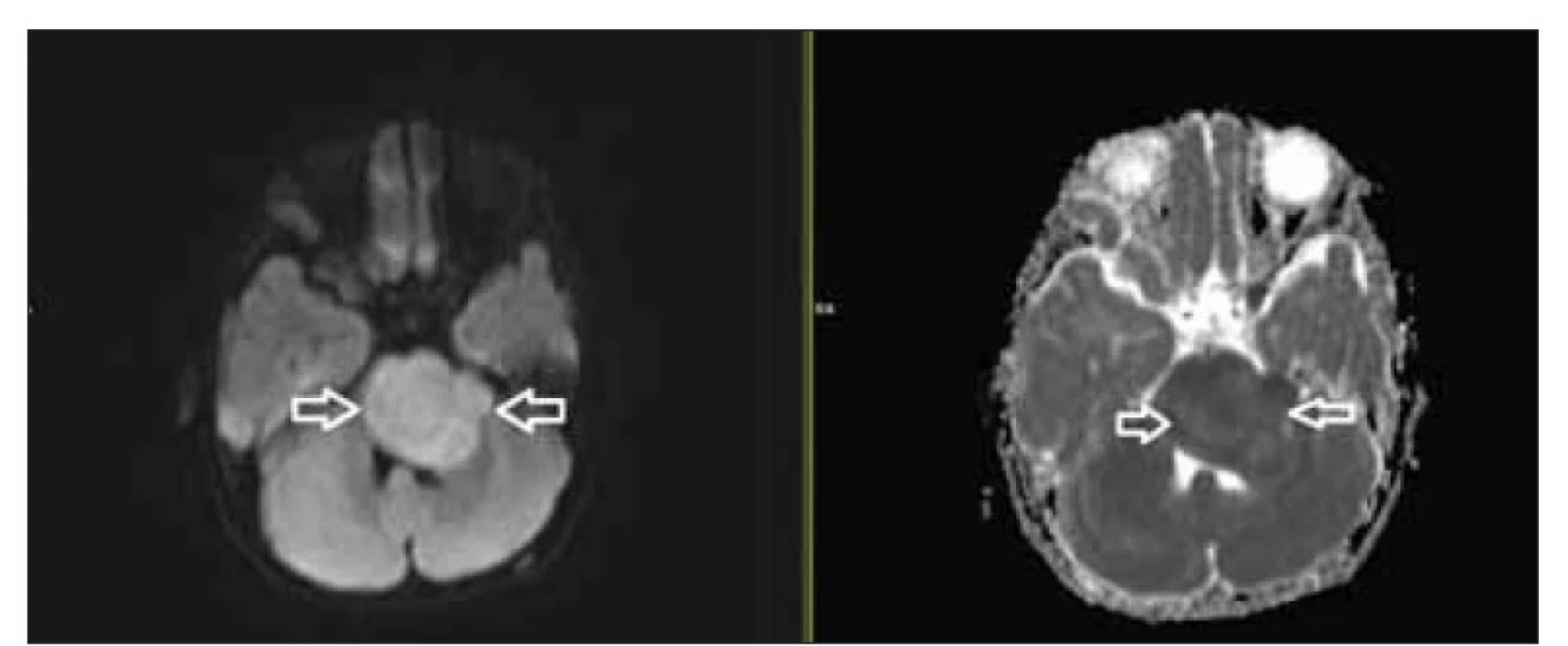
Standartní technikou náběru DWI je single-shot sekvence EPI, k potlačení šumu a artefaktů z rozhraní tkání lépe využít readout-segmented echo-planární sekvence. Obě techniky se neliší ve vlivu na hodnotu ADC [18] (obr. 5).
ADC – aparentní difuzní koeficient
Fig. 5. Diffusion-weighted image in b 1,000 (A) and ADC (B) map in a 3-mm layer axially
in a pontine glioma, with significant tissue cellularity – restriction in diffusion – hypersignal
on b 1,000 with a significant hyposignal on the ADC map.
ADC – apparent diffusion coefficient
Susceptibilně vážený obraz
Susceptibilně vážený obraz je gradientní sekvencí citlivou na nehomogenity magnetického pole – susceptibilita. Není součástí doporučení, ale autoři považují sekvenci za velmi přínosnou. Toto vážení performuje přítomnost molekul sloučenin vápníku či železa, čímž je umožněna detekce kalcifikací i rozpadových produktů krve; novější přístroje vybavené rekonstrukcí fázové mapy dovolí obě skupiny sloučenin odlišit. Přítomnost rozpadových produktů krve nebo kalcifikací je jednou z veličin, které diferenciálně diagnosticky predikují typ tumoru.
Zobrazení tenzoru difuze
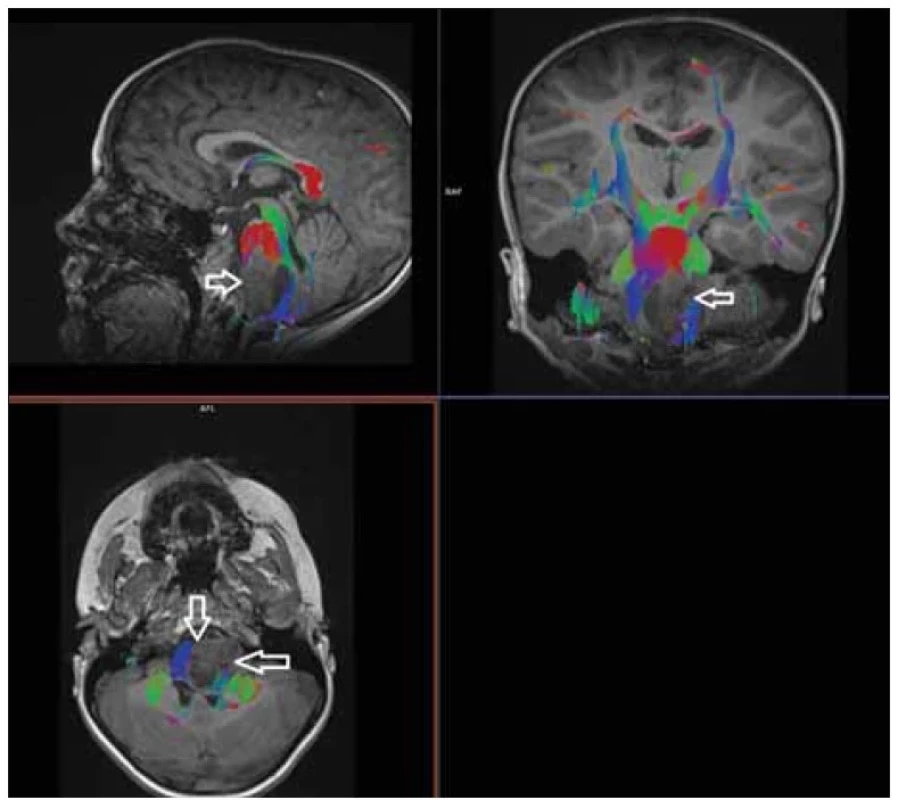
Hodnotí směrovou anizotropní difuzi vody – posouzení průběhu mozkových drah s aktivní difuzí vody [19] – posouzení prostorových vztahů [20]. Kromě hodnoty ADC (MD) poskytuje hodnoty radiální a axiální difuzibility (AD, RD) a hodnoty frakční anizotropie (FA) [21] (obr. 6).
Fig. 6. Diffusion tensor imaging in 3D reconstruction with fibre tracking, pontine glioma.
Magnetická rezonanční spektroskopie
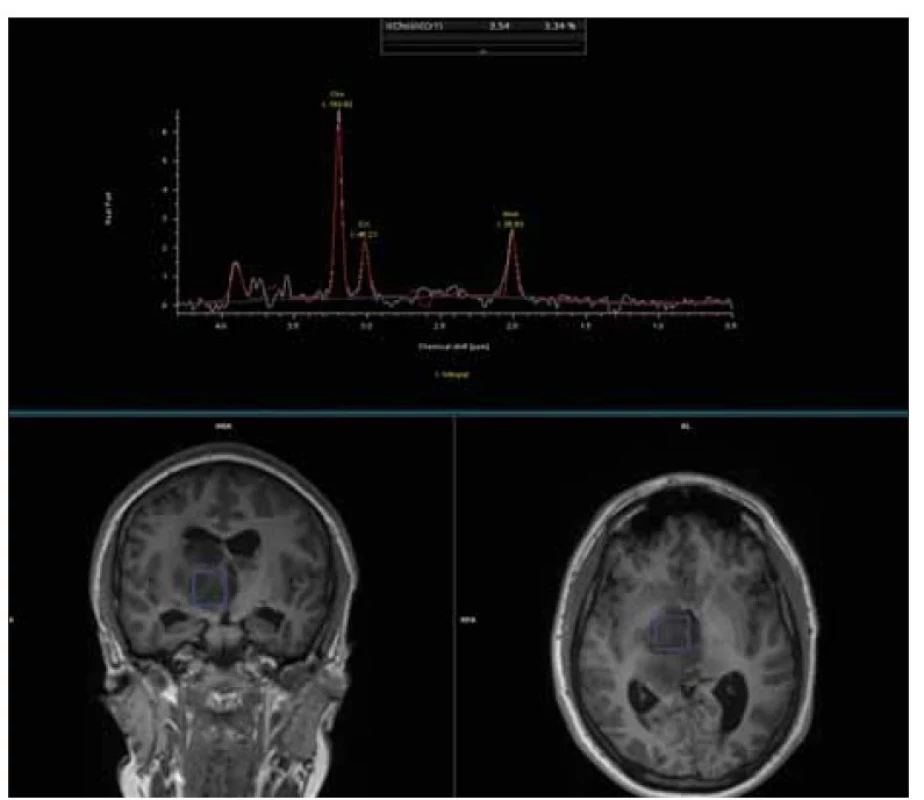
Zobrazuje metabolický profil tkáně, standardně je využívána jednovoxelová spektroskopie, je doporučen jeden čas echa (okolo 135 ms). 3T přístroj vzhledem k síle pole dává více signálu. Na 1,5T využívaná sekvence PRESS má na 3T omezené využití. Doporučena je technika semiLASER [22]. Žádoucí je softwarová kvantifikace získaných spekter. I vizuální hodnocení křivky má klinický přínos [23] (obr. 7).
Fig. 7. MR spectroscopy by single-voxel spectroscopy method in high-grade glioma.
Perfuzní zobrazování
Existuje více metod perfuze, ty se mohou při interpretaci lišit. Provádí se identicky se sklonem T2 a DWI, vrstva optimálně 3 mm.
Nejběžnější metodou je dynamická perfuze pomocí susceptibility kontrastu (DSC) – využívá T2* efektu kontrastní látky. Hlavní získanou veličinou je cerebrální krevní objem (cerebral blood volume; CBV), jeho hodnota je ovlivněna množstvím kontrastní látky, z důvodů akumulace gadolinia není doporučován prebolus, doporučena je dávka co nejnižší jako single dose [24].
Další množností je T1 perfuze jako dynamický kontrastní sken s podáním kontrastní látky a ziskem dalších perfuzních parametrů [25].
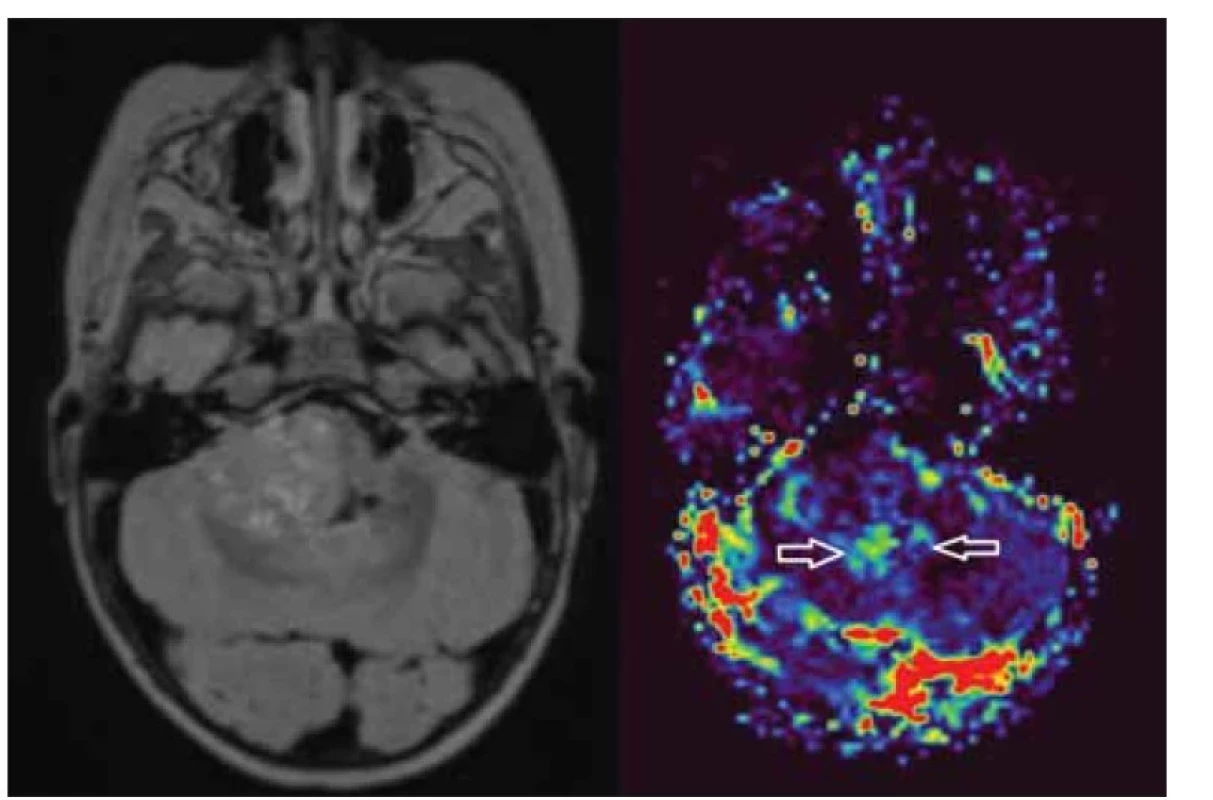
Nativní variantou perfuze je arteriální spin labeling. Je prokázáno, že agresivní nádory mají vyšší hodnoty mozkového krevního průtoku. Kombinací informací z DWI lze získat podobné hodnoty jako z DSC perfuze bez použití kontrastní látky [26] (obr. 8). Přehled základních sekvencí uvádí tab 1.
Fig. 8. Elevation of cerebral blood volume in a posterior fossa tumour indicates an
aggressive process.
Zobrazení spinálního kanálu k detekci drop-out metastatické infiltrace
Při provádění MR dítěte s mozkovým tumorem je doporučeno zobrazení celého páteřního kanálu k detekci možných implantačních metastáz v plenách i intraaxiálně – spinální MR (sMR). Nezbytně nutné je provést sken T1 postkontrastně k detekci sytících se lézí jak v oblasti plen, tak vlastní míchy. Ke zvážení je sekvence s potlačením signálu tuku. Časový management je optimální po zobrazení mozku. V případě nesytících se tumorů s restrikcí v difuzi je provedení DWI celého kanálu samozřejmostí [27,28]. Pokud časové poměry dovolí, je dobré provést sken T2 s potlačeným signálem tuku (short tau inversion recovery; STIR) – tento typ potlačení tuku v TSE sekvenci dává dobrý kontrast míchy a okolních tkání.
Časné pooperační nebo peroperační vyšetření
Dle nejnovějších doporučení je peroperační nebo časné pooperační vyšetření pacienta s mozkovým tumorem optimální. Provádí se během neurochirurgického výkonu nebo těsně po něm. Nezbytně nutnými sekvencemi je provedení nativního a postkontrastního skenu v T1 se subtrakcí (odstranění rušivého signálu methemoglobinu) k posouzení sytícího se rezidua. Nezbytnou sekvencí je T2 k posouzení morfologických poměrů a DWI pro detekci maligního rezidua, event. pro detekci čerstvé ischemie. Existují práce, které již v časném pooperačním období trvají i na provedení PWI [3,29,30].
Diskuze
Provádění pokročilých technik MR je samozřejmostí na pracovištích, které úzce spolupracují s centry péče o děti s tumory mozku (pracoviště neurologická, neurochirurgická i onkologická).
Perfuzní sken je zásadní pro odlišení low-grade a high-grade porce mozkového tumoru – typickým znakem high-grade tumoru je elevace mapy CBV [31]. Provedení perfuze dává nástroj k detekci stupně nádoru, tato metodika je spolehlivá hlavně u gliomů [32].
DTI a pokročilá difuze mají místo v plánování operačního přístupu, umožňují objektivizovat celularizaci tkáně a typ převažující difuze. Změny pokročilých parametrů difuze slibují korelovat i metabolický profil tkáně, jako např. ve studii Augelliho et al, kteří prokázali souvislost parametrů DTI a isocitrátdehydrogenázy (IDH) statu tumoru [21]. V běžné praxi mohou parametry modulovat plánovaný zákrok, umožní sledovat změny po léčbě.
Spektroskopické (metabolické) zobrazení v běžné praxi přináší diferenciaci neuronálního původu expanze (astrocytom, ependymom, …) od nádorů vznikajících mimo zárodečný list neuroektodermu (např. embryonální tumory, meduloblastom, …). Základní technikou je single voxel spektroskopie z krátkých TE (time to echo) okolo 30 ms. Tato technika dobře zobrazí peak myo-inositolu, což je metabolit gliální. Při optimalizovaném provedení technika funguje i na přístrojích 1,5T a umožňuje další diferenciaci hodnocené expanze [33]. Slibnou se jeví spektroskopie dalších nádorových metabolitů – např. již rozšířená detekce statu IDH (metabolit 2-hydroxyglutarát) – i spíše experimentální stanovení kodelece 1p19q (metabolit cystathionin) [34,35].
Závěr
Standardizovaný protokol zobrazení nádorů mozku v dětském věku přináší možnost spolupráce pracovišť MR s centry péče o onkologicky nemocné děti. Výsledky jsou konzistentní, komparovatelné a nesou možnost dlouhodobého sledování v blízkosti bydliště dítěte. V případě nově podchyceného tumoru je již vstupní vyšetření MR validní a přispívá k rychlosti diagnózy.
Rozšířený protokol zobrazení tumoru mozku u dětí dává možnost poměrně spolehlivé predikce typu nádoru. Tím moduluje léčebnou strategii za účelem minimálních následků při maximálním možném terapeutickém zásahu.
Konflikt zájmů
Autoři deklarují, že v souvislosti s předmětem studie nemají žádný konflikt zájmů.
MUDr. Pavla Hanzlíková, Ph.D., MBA
Ústav radiodiagnostický
LF OU a FN Ostrava
17. listopadu 1790/5
708 52 Ostrava-Poruba
e-mail: pavla.hanzlikova@fno.cz
Přijato k recenzi: 22. 11. 2022
Přijato do tisku: 15. 3. 2023
Sources
1. Avula S, Peet A, Morana G et al. European Society for Paediatric Oncology (SIOPE) MRI guidelines for imaging patients with central nervous system tumours. Childs Nerv Syst 2021; 37 (8): 2497–2508. doi: 10.1007/s00 381-021-05199-4.
2. Ellingson BM, Bendszus M, Boxerman J et al. Consensus recommendations for a standardized Brain Tumor Imaging Protocol in clinical trials. Neuro Oncol 2015; 17 (9): 1188–1198. doi: 10.1093/neuonc/nov095.
3. D‘Arco F, Mertiri L, de Graaf P et al. Guidelines for magnetic resonance imaging in pediatric head and neck pathologies: a multicentre international consensus paper. Neuroradiology 2022; 64 (6): 1081–1100. doi: 10.1007/s00234-022-02950-9.
4. Widmann G, Henninger B, Kremser C et al. MRI sequences in head & neck radiology – state of the art. Rofo 2017; 189 (5): 413–422. doi: 10.1055/s-0043-103280.
5. Leao DJ, Craig PG, Godoy LF et al. Response assessment in neuro-oncology criteria for gliomas: practical approach using conventional and advanced techniques. AJNR Am J Neuroradiol 2020; 41 (1): 10–20. doi: 10.3174/ajnr.A6358.
6. Cooney TM, Cohen KJ, Guimaraes CV et al. Response assessment in diffuse intrinsic pontine glioma: recommendations from the Response Assessment in Pediatric Neuro-Oncology (RAPNO) working group. Lancet Oncol 2020; 21 (6): e330–e336. doi: 10.1016/S1470-2045 (20) 30166-2.
7. Erker C, Tamrazi B, Poussaint TY et al. Response assessment in paediatric high-grade glioma: recommendations from the Response Assessment in Pediatric Neuro-Oncology (RAPNO) working group. Lancet Oncol 2020; 21 (6): e317–e329. doi: 10.1016/S1470-2045 (20) 301 73-X.
8. Komada T, Naganawa S, Ogawa H et al. Contrast-enhanced MR imaging of metastatic brain tumor at 3 tesla: utility of T (1) -weighted SPACE compared with 2D spin echo and 3D gradient echo sequence. Magn Reson Med Sci 2008; 7 (1): 13–21. doi: 10.2463/mrms.7.13.
9. Bapst B, Amegnizin JL, Vignaud A et al. Post-contrast 3D T1-weighted TSE MR sequences (SPACE, CUBE, VISTA/BRAINVIEW, isoFSE, 3D MVOX): technical aspects and clinical applications. J Neuroradiol 2020; 47 (5): 358–368. doi: 10.1016/j.neurad.2020.01.085.
10. Notohamiprodjo M, Staehler M, Steiner N et al. Combined diffusion-weighted, blood oxygen level-dependent, and dynamic contrast-enhanced MRI for characterization and differentiation of renal cell carcinoma. Acad Radiol 2013; 20 (6): 685–693. doi: 10.1016/ j.acra.2013.01.015.
11. Kanda T, Osawa M, Oba H et al. High signal intensity in dentate nucleus on unenhanced T1-weighted MR images: association with linear versus macrocyclic gadolinium chelate administration. Radiology 2015; 275 (3): 803–809. doi: 10.1148/radiol.14140364.
12. Algin O, Ucar M, Ozmen E et al. Assessment of third ventriculostomy patency with the 3D-SPACE technique: a preliminary multicenter research study. J Neurosurg 2015; 122 (6): 1347–1355. doi: 10.3171/2014.10.JNS14 298.
13. Fukuoka H, Hirai T, Okuda T et al. Comparison of the added value of contrast-enhanced 3D fluid-attenuated inversion recovery and magnetization-prepared rapid acquisition of gradient echo sequences in relation to conventional postcontrast T1-weighted images for the evaluation of leptomeningeal diseases at 3T. AJNR Am J Neuroradiol 2010; 31 (5): 868–873. doi: 10.3174/ajnr.A1937.
14. Besta R, Shankar YU, Kumar A et al. MRI 3D CISS - a novel imaging modality in diagnosing trigeminal neuralgia – a review. J Clin Diagn Res 2016; 10 (3): ZE01–03. doi: 10.7860/JCDR/2016/14011.7348.
15. Kooreman ES, van Houdt PJ, Keesman R et al. ADC measurements on the Unity MR-linac – a recommendation on behalf of the Elekta Unity MR-linac consortium. Radiother Oncol 2020; 153 : 106–113. doi: 10.1016/j.radonc.2020.09.046.
16. Novak J, Zarinabad N, Rose H et al. Classification of paediatric brain tumours by diffusion weighted imaging and machine learning. Sci Rep 2021; 11 (1): 2987. doi: 10.1038/s41598-021-82214-3.
17. Porter DA, Heidemann RM. High resolution diffusion-weighted imaging using readout-segmented echo-planar imaging, parallel imaging and a two-dimensional navigator-based reacquisition. Magn Reson Med 2009; 62 (2): 468–475. doi: 10.1002/mrm.22024.
18. Haller S, Barkhof F. Neuroimaging in dementia: a clinical approach. In: Barkhof F, Jager R, Thurnher M et al (eds.). Clinical neuroradiology: the ESNR textbook. Berlín: Springer 2018.
19. Landers MJF, Meesters SPL, van Zandvoort M et al. The frontal aslant tract and its role in executive functions: a quantitative tractography study in glioma patients. Brain Imaging Behav 2022; 16 (3): 1026–1039. doi: 10.1007/s11682-021-00581-x.
20. Ferda J, Kastner J, Mukensnabl P et al. Diffusion tensor magnetic resonance imaging of glial brain tumors. Eur J Radiol 2010; 74 (3): 428–436. doi: 10.1016/ j.ejrad.2009.03.030.
21. Augelli R, Ciceri E, Ghimenton C et al. Magnetic resonance diffusion-tensor imaging metrics in High Grade Gliomas: correlation with IDH1 gene status in WHO 2016 era. Eur J Radiol 2019; 116 : 174–179. doi: 10.1016/ j.ejrad.2019.04.020.
22. Wilson M, Andronesi O, Barker PB et al. Methodological consensus on clinical proton MRS of the brain: review and recommendations. Magn Reson Med 2019; 82 (2): 527–550. doi: 10.1002/mrm.27742.
23. Manias KA, Gill SK, MacPherson L et al. Diagnostic accuracy and added value of qualitative radiological review of. Neurooncol Pract 2019; 6 (6): 428–437. doi: 10.1093/nop/npz010.
24. Hedderich D, Kluge A, Pyka T et al. Consistency of normalized cerebral blood volume values in glioblastoma using different leakage correction algorithms on dynamic susceptibility contrast magnetic resonance imaging data without and with preload. J Neuroradiol 2019; 46 (1): 44–51. doi: 10.1016/j.neurad.2018.04. 006.
25. Seiberlich N, Gulani V, Campbell A et al. Quantitative magnetic resonance imaging. Amsterdam: Academic Press 2020.
26. Golay X, Ho ML. Multidelay ASL of the pediatric brain. Br J Radiol 2022; 95 (1134): 20220034. doi: 10.1259/ bjr.20220034.
27. Sharma A, Low JT, Kumthekar P. Advances in the diagnosis and treatment of leptomeningeal disease. Curr Neurol Neurosci Rep 2022; 22 (7): 413–425. doi: 10.1007/s11910-022-01198-3.
28. Nguyen TK, Nguyen EK, Soliman H. An overview of leptomeningeal disease. Ann Palliat Med 2021; 10 (1): 909–922. doi: 10.21037/apm-20-973.
29. D‘Arco F, Khan F, Mankad K et al. Differential diagnosis of posterior fossa tumours in children: new insights. Pediatr Radiol 2018; 48 (13): 1955–1963. doi: 10.1007/s00247-018-4224-7.
30. Dumba M, Fry A, Shelton J et al. Imaging in patients with glioblastoma: a national cohort study. Neurooncol Pract 2022; 9 (6): 487–495. doi: 10.1093/nop/npac048.
31. Latif G, Al Anezi FY, Iskandar DNFA et al. Recent advances in classification of brain tumor from MR images – state of the art review from 2017 to 2021. Curr Med Imaging 2022; 18 (9): 903–918. doi: 10.2174/1573405618666220117151726.
32. Piccardo A, Tortora D, Mascelli S et al. Advanced MR imaging and. Eur J Nucl Med Mol Imaging 2019; 46 (8): 1685–1694. doi: 10.1007/s00259-019-04333-4.
33. Orphanidou-Vlachou E, Kohe SE, Brundler MA et al. Metabolite levels in paediatric brain tumours correlate with histological features. Pathobiology 2018; 85 (3): 157–168. doi: 10.1159/000458423.
34. Branzoli F, Pontoizeau C, Tchara L et al. Cystathionine as a marker for 1p/19q codeleted gliomas by in vivo magnetic resonance spectroscopy. Neuro Oncol 2019; 21 (6): 765–774. doi: 10.1093/neuonc/noz031.
35. Landheer K, Gajdošík M, Juchem C. A semi-LASER, single-voxel spectroscopic sequence with a minimal echo time of 20.1 ms in the human brain at 3 T. NMR Biomed 2020; 33 (9): e4324. doi: 10.1002/nbm.4324.
Labels
Paediatric neurology Neurosurgery NeurologyArticle was published in
Czech and Slovak Neurology and Neurosurgery

2023 Issue 2
-
All articles in this issue
- Současné a budoucí terapeutické možnosti léčby generalizované formy myasthenia gravis
- Standardizované a pokročilé techniky MR v diagnostice dětských nádorů mozku
- Srovnání metabolického profilu zdravého mozku na dvou 3T MR tomografech VIDA Siemens
- Vaskulární koridor pro implantaci stimulační elektrody do nucleus anterior thalami – experimentální studie
- Problematika posuzování invalidity po prodělané cévní mozkové příhodě
- Cenobamát v léčbě farmakorezistentní fokální epilepsie
- Roboticky asistovaná resekce presakrálního neurofibromu
- Inspirativní výročí: 60. narozeniny prof. MUDr. Ivany Štětkářové, CSc., MHA, FEAN
- Vzpomínka na neurochirurga MUDr. Jana Kremra
- Rokyta R, Fricová J, Šebková A a kol. Dětská bolest. Praha: Indigoprint 2022.
- Vestibulární rehabilitace u pacientů po operaci vestibulárního schwannomu
- Změny v mozkovém objemu při monokulární slepotě s pozdním nástupem – studie volumetrického zobrazení
- Hladiny neurotrofického faktoru odvozeného od gliových buněk a nervového růstového faktoru v séru u pacientů s onemocněním COVID-19
- Czech and Slovak Neurology and Neurosurgery
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Problematika posuzování invalidity po prodělané cévní mozkové příhodě
- Současné a budoucí terapeutické možnosti léčby generalizované formy myasthenia gravis
- Cenobamát v léčbě farmakorezistentní fokální epilepsie
- Standardizované a pokročilé techniky MR v diagnostice dětských nádorů mozku
