Syndrom reverzibilní mozkové vazokonstrikce
Autoři:
L. Šimůnek 1; L. Smetanová 2; R. Herzig 1; M. Vališ 1
Působiště autorů:
LF UK a FN Hradec Králové
Neurologická klinika, Komplexní cerebrovaskulární
LF UK a FN Hradec Králové
centrum
1; LF UK a FN Hradec Králové
Rehabilitační klinika
2
Vyšlo v časopise:
Cesk Slov Neurol N 2017; 80(6): 708-710
Kategorie:
Dopis redakci
doi:
https://doi.org/10.14735/amcsnn2017708
Vážená redakce,
syndrom reverzibilní mozkové vazokonstrikce (reversible cerebral vasoconstriction syndrome; RCVS) je klinicko-radiologický syndrom, který je charakterizován náhlým rozvojem silné bolesti hlavy a multifokální segmentální vazokonstrikcí mozkových tepen. Pro rychlý nástup cefaley jej zařazujeme do skupiny thunderclap headache (tento termín je používán pro silnou bolest hlavy, která dosahuje maxima intenzity v průběhu jedné minuty). Cefalea při RCVS se může vyskytovat v samostatné atace nebo se opakovat v období 1 – 4 týdnů. Bývá nejčastěji oboustranná a může být doprovázena nauzeou, zvracením, fotofobií a zmateností [1]. V některých případech může být přítomen fokální neurologický deficit (hemianopsie či kortikální slepota, hemiparéza, dysartrie, afázie, ataxie) [2 – 4]. Hlavními komplikacemi RCVS jsou drobná kortikální subarachnoidální hemoragie (SAH), intracerebrální krvácení, ischemický iktus a vzácně epileptické záchvaty [3,4]. RCVS se může vyskytovat ve všech věkových skupinách s maximem v 5. decenniu, častěji jsou postiženy ženy [1,5]. Syndrom měl v minulosti různá eponymní a syndromologická označení. Název RCVS se v literatuře hojně objevuje od roku 2007, kdy jej použili Calabrese et al v práci mapující případy tohoto syndromu publikované v minulých letech pod různými označeními [6]. Toto pojmenování však lze nalézt i v literatuře o 20 let starší [7].
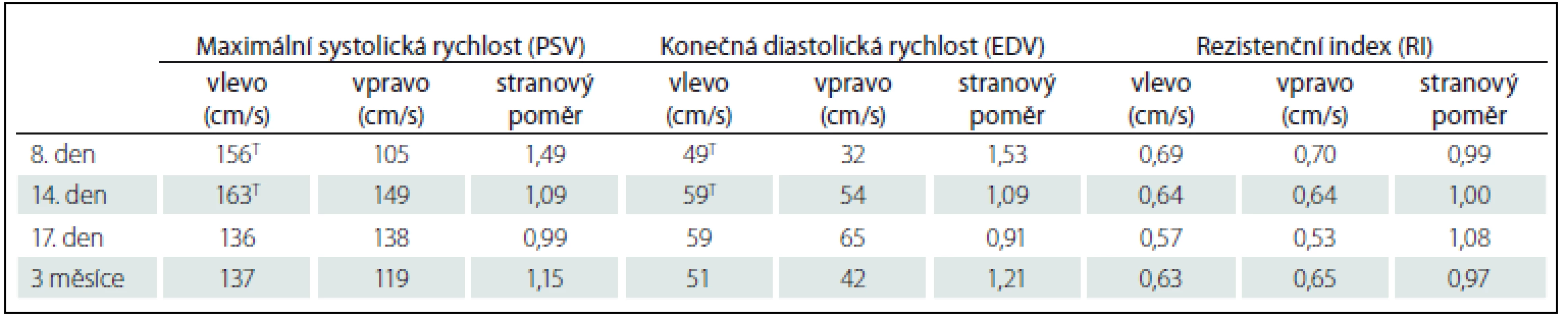
U 21letého muže došlo v klidu krátce po obědě k akutnímu rozvoji difuzní bolesti hlavy, ke které se po 20 minutách přidružila oboustranná slepota. Při prvotním vyšetření na interní ambulanci spádové nemocnice byl pacient dezorientovaný a neschopný komunikace, při pozdějším odběru osobní anamnézy udával pouze meningitidu v dětství, rodinná a farmakologická anamnéza byly negativní, pacient byl nekuřák. Vzhledem k závažnosti stavu byl odeslán na oddělení urgentní medicíny nemocnice vyššího typu. Během transportu opakovaně zvracel. Po příjezdu přetrvávala slepota a difuzní cefalea, pacient ale již přiléhavě komunikoval, byl lehce somnolentní a mírně dezorientován časem, ostatní objektivní neurologický nález byl normální. U pacienta byla provedena vyšetření výpočetní tomografií (CT) mozku včetně CT angiografie (CTA), a to bez detekce patologického nálezu. Tři hodiny po vzniku obtíží byl odebrán mozkomíšní mok, jehož laboratorní vyšetření včetně spektrofotometrického nesvědčilo pro neuroinfekci ani SAH. Při vyšetření krve byla zjištěna leukocytóza (16 × 109/ l) bez elevace C-reaktivního proteinu. Toxikologické vyšetření krve na přítomnost kanabinoidů a amfetaminu vyznělo negativně. Pět hodin po vzniku obtíží byl pacient přijat na jednotku intenzivní péče neurologické kliniky, kde byla cefalea zmírněna podáním opiátů. V té době slepota ustupovala a pacient již rozeznával obrysy. K úplné úpravě zraku došlo spontánně do 2. dne. Druhý den doplněná magnetická rezonance (MR) mozku nedetekovala ložiskové postižení mozku ani extracerebrální hemoragii, intrakraniální MR angiografie (MRA) neprokázala stenózy či okluze tepen, cévní malformaci ani trombózu splavů. Nevýznamným variantním nálezem byla hypoplazie arteria vertebralis vlevo, arteria cerebri anterior vpravo a arteria communicans posterior vpravo. Oční vyšetření nezaznamenalo nitrooční hypertenzi ani městnání na očním pozadí. V prvních 2 dnech po vzniku obtíží se opakovaly ataky bolestí hlavy s nauzeou i vomitem, avšak bez poruchy zraku nebo jiných neurologických symptomů. V dalším průběhu pak byl pacient zcela bez obtíží. Čtvrtý den hospitalizace byla provedena transkraniální dopplerovská sonografie, která svědčila pro vazospazmus lehkého stupně na arteria cerebri media (ACM) vlevo. Byla proto zahájena perorální terapie nimodipinem, vzhledem k relativně nízkému krevnímu tlaku v redukované dávce 60 mg 4× denně. Následovala kontrolní vyšetření transkraniální barevně kódovanou ultrasonografií (TCCS) 8., 14. (obr. 1) a 17. den a po 3. měsících, při kterých přetrvávaly na ACM vlevo nadále vazospazmy lehkého stupně – max. systolická rychlost (peak systolic velocity; PSV) postupně klesala z max. hodnoty 163 na 137 cm/ s. 14. a 17. den byl přechodně detekován lehký vazospazmus i na ACM vpravo s PSV 149 a 138 cm/ s (tab. 1). Osmý den a po 3 měsících bylo detekováno hraniční zrychlení na arteria cerebri anterior vlevo (PSV 116, resp. 111 cm/ s), průtoky na ostatních mozkových tepnách v přední i zadní cirkulaci byly v normě. Pacient byl propuštěn domů po 14 dnech od vzniku obtíží, stále na terapii nimodipinem. Tuto medikaci si spontánně vysadil po dalších 2 týdnech. Při všech následujících kontrolách neudával žádné obtíže.

Patofyziologie RCVS nebyla dosud obecně objasněna. Předpokládá se porucha kontroly cerebrovaskulárního tlaku při zvýšené reaktivitě sympatiku, významnou roli v patogenezi může mít oxidativní stres a endoteliální dysfunkce [5,8]. RCVS může být primární (idiopatický), avšak v 25 – 60 % je jeho výskyt sekundární [5,8]. Nejčastějšími příčinami sekundárního RCVS jsou užití vazoaktivních látek (kanabinoidy, extáze, kokain, amfetamin, antidepresiva – inhibitory zpětného vychytávání serotoninu), šestinedělí (po těhotenství komplikovaném eklampsií či preeklampsií i po nekomplikované graviditě) a užívání imunosupresiv [1,5]. V rámci diferenciální diagnostiky je nutné myslet na intrakraniální krvácení, a to zejména subarachnoidální, trombózu mozkových splavů, disekci mozkových tepen nebo meningoencefalitidu. Při diagnostice má být v prvé řadě provedena CT mozku, v případě negativního nálezu pak vyšetření likvoru včetně spektrofotometrie. V případě normálního likvorologického nálezu se uplatňuje zobrazení mozkových cév [9]. Charakteristickým nálezem pro RCVS na CTA, MRA nebo katetrizační angiografii je multifokální segmentální arteriální vazokonstrikce, v průběhu prvních dní však může být výsledek negativní [1,5]. Pro průběžnou monitoraci hemodynamických změn a predikci rizika ischemických komplikací je vhodná TCCS. Zajímavé je, že maximum intrakraniální průtokové rychlosti bývá popisováno v období kolem 3. týdne po vzniku RCVS, kdy obtíže pacienta již ustupují nebo zcela vymizely [1]. Současná doporučení terapie RCVS zahrnují analgetickou léčbu, monitoraci krevního tlaku se snahou o udržení normotenze a podávání blokátorů kalciových kanálů. Nejčastěji se používá nimodipin, a to intravenózně (0,5 – 2 mg/ h) nebo perorálně (30 – 60 mg každé 4 h), většinou po dobu 4 – 12 týdnů [1,4]. Glukokortikoidy se nedoporučují [1,4]. Prognóza je dobrá, většinou dojde k plné úpravě klinických obtíží i vazospazmů do 3 měsíců [1].
Námi prezentovaný případ hodnotíme jako diferenciálně diagnosticky pravděpodobnou diagnózu primární RCVS. I když úvodní symptomy byly velmi intenzivní, nález na CTA i MRA provedených v časné fázi byl negativní. Vazospazmy přítomné oboustranně v přední mozkové cirkulaci potvrdila až TCCS, která byla využita i pro monitorování jejich dynamiky, nejvyšší průtokové rychlosti byly detekovány po 2 týdnech. V léčbě RCVS jsme použili nimodipin perorálně. Průběh onemocnění byl bez komplikací a symptomy plně ustoupily.
Závěrem lze konstatovat, že RCVS představuje pravděpodobně poddiagnostikovanou příčinu bolestí hlavy a je nutno na něj pomýšlet v případě výskytu „thunderclap headache“, pokud jsou výsledky zobrazovacího vyšetření mozku a likvorologického vyšetření negativní.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
MUDr. Libor Šimůnek
Neurologická klinika
LF UK a FN Hradec Králové
Sokolská 581
500 05 Hradec Králové
e-mail: libor.simunek@email.cz
Přijato k recenzi: 16. 5. 2017
Přijato do tisku: 16. 10. 2017
Zdroje
1. Ducros A. Reversible cerebral vasoconstriction syndrome. Lancet Neurol 2012;11(10):906 – 17. doi: 10.1016/ S1474-4422(12)70135-7.
2. Chen SP, Fuh JL, Wang SJ, et al. Magnetic resonance angiography in reversible cerebral vasoconstriction syndromes. Ann Neurol 2010;67(5):648 – 56. doi: 10.1002/ ana.21951.
3. Ducros A, Fiedler U, Porcher R, et al. Hemorrhagic manifestations of reversible cerebral vasoconstriction syndrome: frequency, features, and risk factors. Stroke 2010;41(11):2505 – 11. doi: 10.1161/ STROKEAHA.109.572313.
4. Singhal AB, Hajj-Ali RA, Topcuoglu MA, et al. Reversible cerebral vasoconstriction syndromes: analysis of 139 cases. Arch Neurol 2011;68(8):1005 – 12. doi: 10.1001/ archneurol.2011.68.
5. Chen SP, Fuh JL, Wang SJ. Reversible cerebral vasoconstriction syndrome: current and future perspectives. Expert Rev Neurother 2011;11(9):1265 – 76. doi: 10.1586/ ern.11.112.
6. Calabrese LH, Dodick DW, Schwedt TJ, et al. Narrative review: reversible cerebral vasoconstriction syndromes. Ann Intern Med 2007;146(1):34 – 44.
7. Call GK, Fleming MC, Sealfon S, et al. Reversible cerebral segmental vasoconstriction. Stroke 1988;19(9):1159 – 70.
8. Miller TR, Shivashankar R, Mossa-Basha M, et al. Reversible cerebral vasoconstriction syndrome, part 1: Epidemiology, pathogenesis, and clinical course. AJNR Am J Neuroradiol 2015;36(8):1392 – 9. doi: 10.3174/ ajnr.A4214.
9. Doležil D, Peisker T, Doležilová V, et al. Thunderclap headache. Cesk Slov Neurol N 2010;73/ 106(3):231 – 6.
Štítky
Dětská neurologie Fyzioterapie Neurochirurgie Neurologie Rehabilitační a fyzikální medicína AlgeziologieČlánek vyšel v časopise
Česká a slovenská neurologie a neurochirurgie

2017 Číslo 6
-
Všechny články tohoto čísla
- Využití ultrazvuku pro navigaci v neurochirurgii
- Uzavírat foramen ovale patens?
- Uzatvárať foramen ovale patens?
-
Komentář ke kontroverzím
Uzavírat foramen ovale patens? - H-reflex – jeho role v neurofyziologii a klinice
- Moderní techniky MR zobrazení u roztroušené sklerózy
- Komentář k článku Moderní techniky MR zobrazení u roztroušené sklerózy
- AMETYST – výsledky observační studie fáze IV sledující účinky intramuskulárně podávaného interferonu beta-1a u pacientů s klinicky izolovaným syndromem/ klinicky definitivní roztroušenou sklerózou
- Prediktory pozitivního léčebného výsledku u pacientů s akutní cévní mozkovou příhodou podstupujících endovaskulární léčbu - výsledky z registru CERBERUS
- Hodnocení životní spokojenosti u pacientů s klinicky izolovaným syndromem
- Krátký test slovní paměti pomocí věty u Alzheimerovy nemoci
- Kdy operovat zlomeniny spánkové kosti?
- Cievne nehemoragické komplikácie hlbokej mozgovej stimulácie
- Účinky robotické rehabilitace chůze na psychosomatické indikátory u osob s různou etiologií lehké mentální retardace
- Kvantitativní analýza MRI textury pro rozlišení enhancujících a neenhancujících T1 hypointenzních lézí bez podání kontrastní látky u roztroušené sklerózy
- Syndrom reverzibilní mozkové vazokonstrikce
- Závažný serotoninový syndrom
- Předávkování baklofenem a klonazepamem u pacienta s chronickou bolestí krční páteře a ramen
- Případ časné neurosyfilis s neurokognitivní poruchou
- Nová mutace v genu GIGYF2 u pacienta s Parkinsonovou chorobou
- Stereotaktická biopsie mozku pomocí bezrámové navigace – výhody, omezení a technické tipy
- Periferní paréza lícního nervu vázaná na cestování letadlem
- Dermatomyositis – úvodní projev pokročilého stadia primárního karcinomu ovaria z prstenčitých buněk
- Analýza dat v neurologii
- Dopis redakci
- Reakce autorů
- 17. kongres Evropské asociace neurochirurgických společností – EANS 2017
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle
- Krátký test slovní paměti pomocí věty u Alzheimerovy nemoci
- Moderní techniky MR zobrazení u roztroušené sklerózy
- H-reflex – jeho role v neurofyziologii a klinice
- Uzatvárať foramen ovale patens?
