Časná diagnostika tuberózní sklerózy – návrh postupu při sledování dětí s prenatálním nebo perinatálním nálezem rhabdomyomu srdce
Autoři:
B. Petrák 1; V. Tomek 2; M. Mamiňák 1; B. Prosová 3; M. Vlčková 4; M. Dvořáková 3; M. Ebel 1; P. Kršek 1
Působiště autorů:
Klinika dětské neurologie 2. LF UK a FN Motol, Praha
1; Dětské kardiocentrum, 2. LF UK a FN Motol, Praha
2; Klinika zobrazovacích metod 2. LF UK a FN Motol, Praha
3; Ústav biologie a lékařské genetiky 2. LF UK a FN Motol, Praha
4
Vyšlo v časopise:
Cesk Slov Neurol N 2025; 88(5): 283-289
Kategorie:
Původní práce
doi:
https://doi.org/10.48095/cccsnn2025283
Souhrn
Cíl: Na základě zhodnocení prospektivně sledovaného souboru dětí s nálezem rhabdomyomu srdce (cardiac rhabdomyoma; CR) navrhnout metodiku časné diagnostiky tuberózní sklerózy (tuberous sclerosis complex; TSC). Metodika: Diagnostika TSC je genetická a klinická (11 hlavních, 7 vedlejších klinických příznaků) a ke stanovení diagnózy je třeba nalézt alespoň 2 hlavní klinické příznaky. Nejčasnějším hlavním příznakem je prenatálně nalezený CR, další hlavní příznaky mohou být nalezeny na MR mozku. V letech 2019–2024 bylo na Klinice dětské neurologie a v Dětském kardiocentru FN Motol sledováno 17 dětí s prenatálním nebo perinatálním nálezem CR. U všech byly provedeny fetálně nebo časně postnatálně echokardiografické vyšetření a MR mozku, pravidelně EEG. Děti byly sledovány od novorozeneckého věku s cílem diagnostikovat TSC a epilepsii. Výsledky: Diagnóza TSC byla stanovena u 14/17 (83 %) dětí sledovaných pro CR. Epilepsie se manifestovala u 13/14 pacientů s TSC (93 %), z toho u 10/13 do šesti měsíců věku. Schéma péče o pacienty s prenatálním nebo perinatálním nálezem CR a doporučený postup při časné diagnostice TSC byly shrnuty do několika klíčových bodů. Závěr: Vyšetření plodu nebo novorozence s CR je významné pro možnost časné diagnostiky TSC a epilepsie a snížení rizik rozvoje epileptické encefalopatie. Navrhujeme metodiku diagnostiky TSC při prenatálním nebo perinatálním nálezu CR.
Abstract
Klíčová slova:
epilepsie – tuberózní skleróza (TSC) – rhabdomyom srdce – fetální MR vyšetření mozku – fetální echokardiografi e – časné postnatální MR vyšetření mozku – časná diagnostika TSC – molekulárně genetická diagnostika TSC
Úvod
Tuberózní skleróza (TS) je choroba, která patří do skupiny neurokutánních onemocnění. Jedná se o vzácné, vrozené, autozomálně dominantně (AD) dědičné, multisystémové onemocnění s variabilními klinickými projevy, s možností častého výskytu dysplastických změn nebo benigních nádorů centrálního nervového systému, kůže, cév, kostí a některých orgánů. Vzácné jsou nádory maligní.
První podrobný popis pochází z roku 1880 od D. M. Bournevilla, který popsal pitevní nález tuhých uzlovitých změn v oblasti mozkové kůry a podkoří a podle toho onemocnění pojmenoval TS [1]. Vzhledem k multisystémovému postižení je v současné době používán termín komplex tuberózní sklerózy (tuberous sclerosis complex; TSC) a podle lokalizace zodpovědného genu na chromozomu 9 nebo 16 se TSC dělí na TSC typ 1 (gen TSC1 kódující hamartin, lokus 9q34, 23 exonů) a TSC typ 2 (gen TSC2 kódující tuberin, lokus 16p13.3, 42 exonů), penetrance je úplná [2,3]. Nejčastěji je výskyt TSC v populaci uváděn s incidencí 1 : 6 000–10 000 živě narozených dětí [4]. Údaje o prevalenci TSC v populaci se liší. Pro Evropu je uváděna prevalence 1 : 20 000 ve Velké Británii [5,6], případně v evropském průměru 1 : 11 300–25 000 [5,7–9].
Příčinná patogenní varianta není současnými rutinními molekulárně genetickými metodami nalézána asi u 10–15 % pacientů s klinicky jasně stanovenou diagnózou TSC. U těchto pacientů je předpokládán mozaicismus s nízkým zastoupením variantní alely v krvi [10]. Možným řešením je použít metodu „high-read-depth sequencing“, která detekuje i 1% mozaicismy. Přibližně u 60–80 % případů TSC vzniká patogenní varianta de novo, familiární výskyt je u 20–40 % případů. Produkty genů TSC1 a TSC2 – proteiny hamartin a tuberin – spolu tvoří funkční komplex, tlumící aktivitu komplexu kinázy mTOR (mammalian target of rapamycin) a metabolické cesty mitogenem aktivované proteinkinázové dráhy (mitogen-activated protein kinasa; MAPK). Mají charakter tumor supresor genů, což má zásadní význam na buněčný růst a proliferaci cílových tkání, vč. částí nervového systému [11]. Díky interakci proteinů komplexu hamartin/tuberin je funkce obou genů určitým způsobem společná a popisované klinické symptomy u obou typů TSC jsou si velmi podobné, vč. velké variability průběhu onemocnění [10]. TSC2 je četnější a klinický stav pacientů s TSC2 bývá těžší. U obou typů TSC se vyskytují angiomyolipomy ledvin, ale pouze u TSC2 bývá také polycystóza ledvin. Významnou klinickou komplikací TSC je rozvoj epilepsie [12].
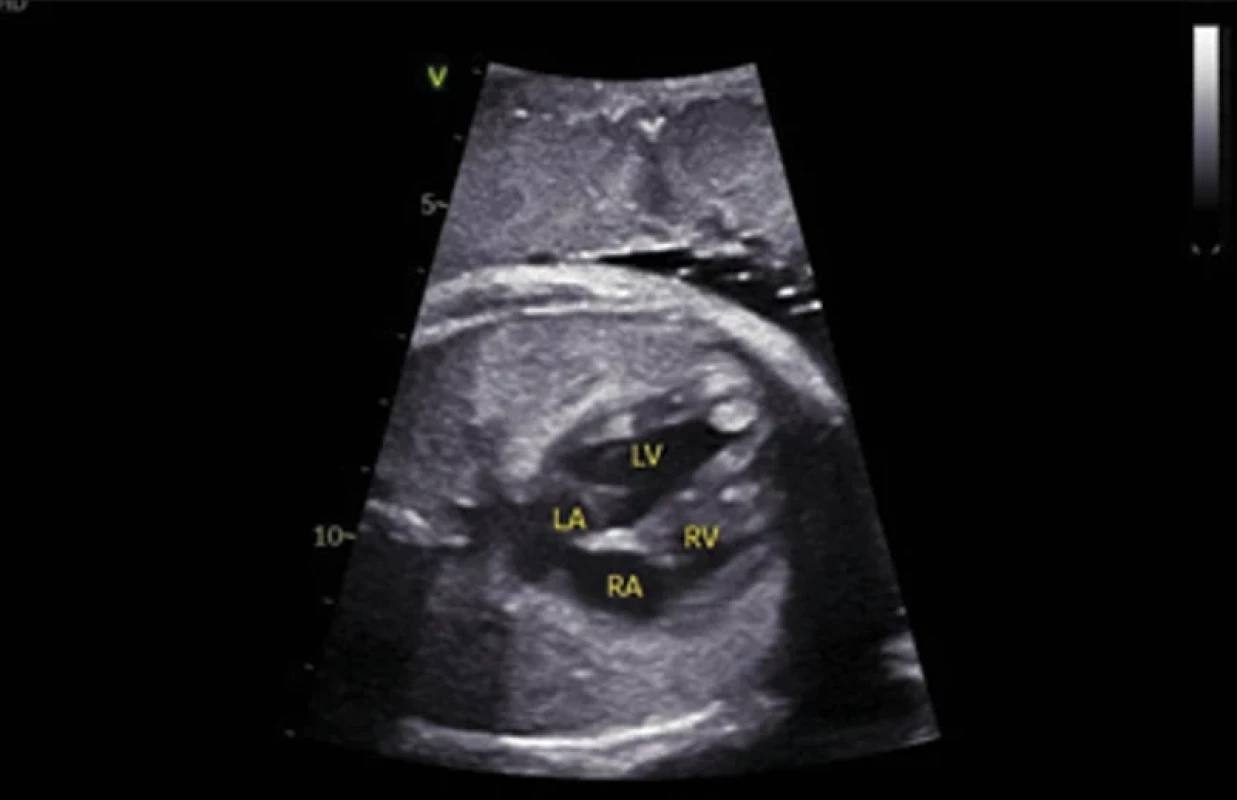
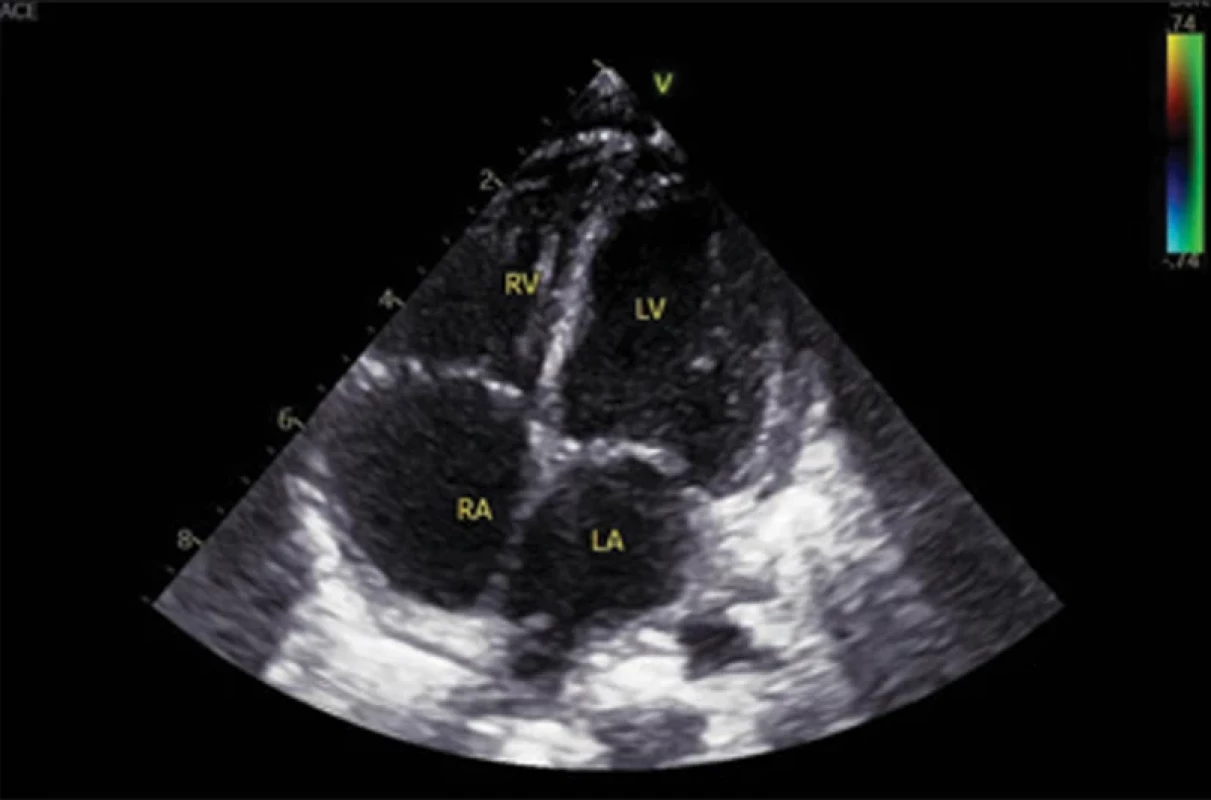
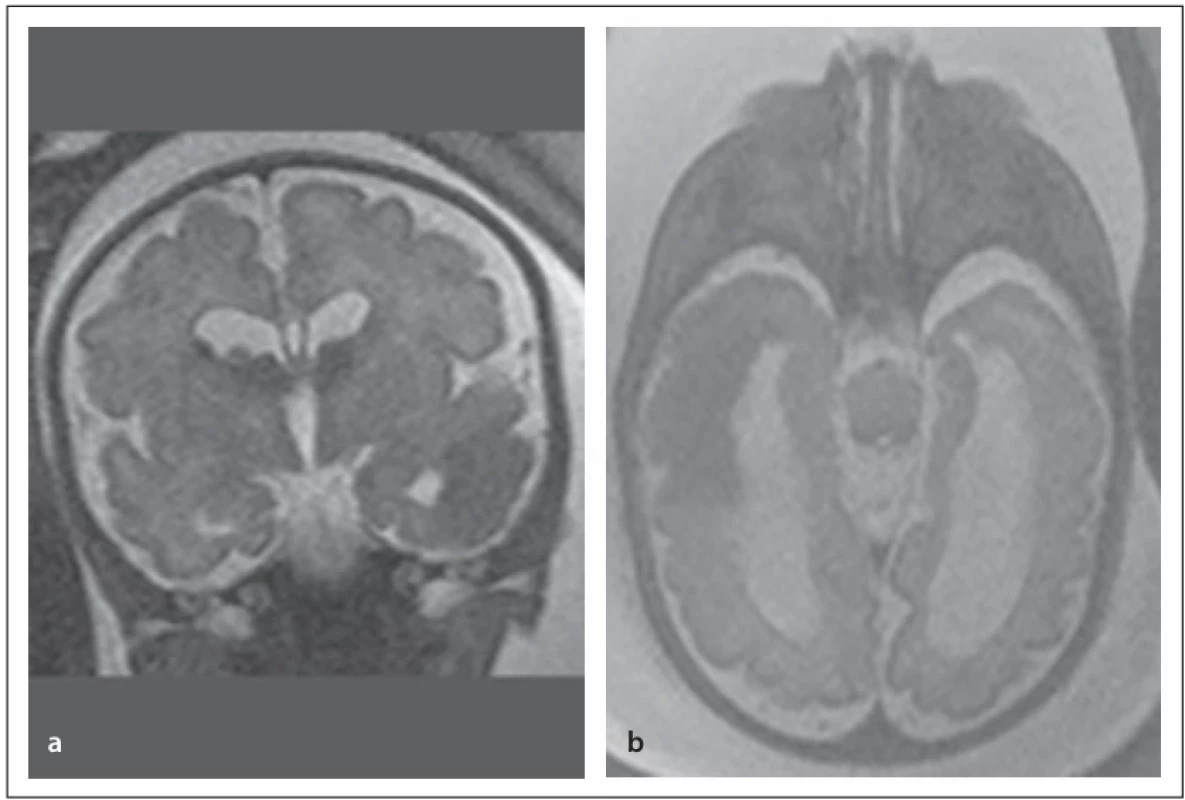
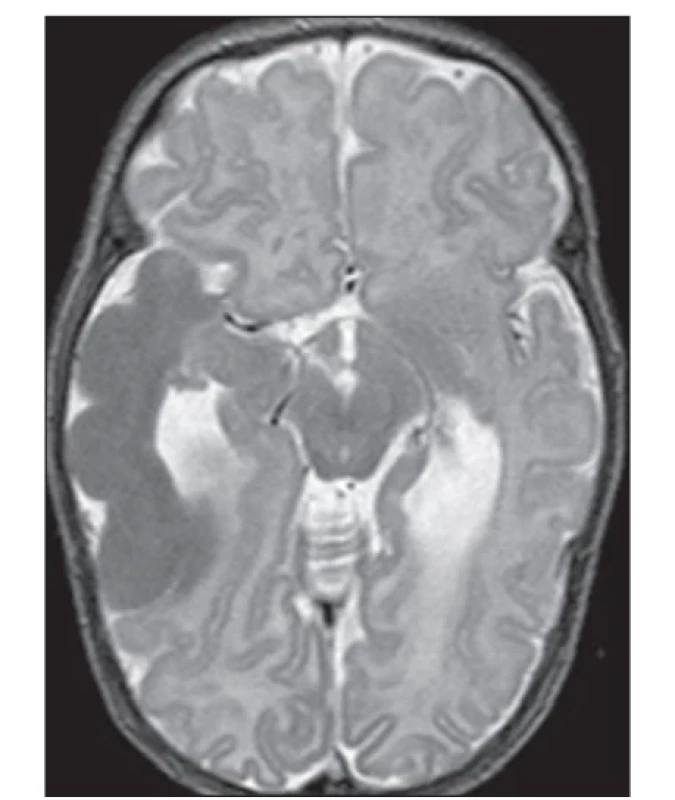
První moderní diagnostická kritéria uspořádal Goméz (1972), později je upravili Roach et al. (1998) [13]. Revize diagnostických kritérií TSC opakovaně publikovali Krueger et al. a Northrup et al. v letech 2013 [14] a 2021 [10]. V současné době se platná diagnostická kritéria TSC [10] nadále dělí na část genetickou a část klinickou, oproti kritériím z roku 2013 bez rozdělení na části A a B. Diagnóza TSC může být jasně stanovena molekulárně genetickým nálezem patogenní varianty genu TSC1 nebo TSC2 v případě, že se jedná o patogenní variantu dle kritérií The American College of Medical Genetics and Genomics (ACMG). Klinické stanovení TSC je však stále podstatné a klinická diagnostická kritéria jsou nadále rozdělena na skupinu hlavních (11) a skupinu vedlejších (7) příznaků, kde je pro stanovení TSC potřeba najít alespoň 2 hlavní příznaky nebo 1 hlavní a dva nebo více příznaků vedlejších [9,10] (tab. 1). Nejčasnějším hlavním diagnostickým příznakem TSC je rhabdomyom srdce (cardiac rhabdomyoma; CR), který lze zachytit od období kolem 20. týdne gravidity (nejčasnější záchyt byl popsán v 18. týdnu gravidity) [15,16] (obr. 1). CR jsou nalézány prenatálně nebo perinatálně (obr. 2), případně později v průběhu života. Umožňují stanovit diagnózu TSC v prenatálním, novorozeneckém nebo časném kojeneckém věku [9,15–18]. Ke stanovení diagnózy TSC je při nálezu CR nutné nalézt ještě jeden hlavní diagnostický příznak. Další hlavní příznaky s časnou prenatální/perinatální manifestací je možné nalézt především na vyšetření MR mozku. Je možné provést fetální vyšetření MR mozku (obr. 3 a, b) nebo MR mozku v časném postnatálním období života dítěte [10,17] (obr. 4). Amniocentéza s následným molekulárně genetickým vyšetřením je možná, je ale třeba počítat s rizikem falešně negativních výsledků (10–15 % případů) [10].
![Diagnostická kritéria TSC (podle Northrup et al. 2021) [10].](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image/54ccaf7e24de28deeab20debb7483052.png)
Cíl studie
Na základě zhodnocení prospektivně sledovaného souboru dětí s nálezem CR bylo cílem navrhnout metodiku časné diagnostiky TSC.
Soubor a metodika
V letech 2019–2024 bylo na Klinice dětské neurologie 2. LF UK a FN Motol (KDN) a v Dětském kardiocentru 2. LF UK a FN Motol diagnostikováno a sledováno 17 dětí s prenatálním nebo perinatálním nálezem CR. Časná diagnostika TSC a epilepsie sledováním plodů a novorozenců s CR se na KDN provádí od roku 2000, přičemž se řídíme vlastním protokolem [17–19]. Tento protokol byly následně upraven podle některých parametrů mezinárodní studie EPISTOP (březen 2014–říjen 2018), které se KDN také zúčastnila [20]. Podmínka pro zařazení do hodnocené skupiny pacientů byl prenatální nebo perinatální echokardiografický nález CR (obr. 1, 2), sledování pacienta dětským neurologem od prvního měsíce života (nejlépe od novorozeneckého věku), provedení MR mozku fetálně nebo časně postnatálně do 4. měsíce věku dítěte (obr. 3, 4). Část rodičů budoucích pacientů byla kontaktována na dětského neurologa již prenatálně [18]. MR mozku byla provedena postnatálně u všech dětí do 4 měsíců věku – tedy i u těch, které měly pozitivní nález na fetálním vyšetření MR mozku. Cílem bylo nalézt nejvýraznější dysplastické změny (tubery) kortiko-subkortikálně, které na fetální MR ještě nebyly vyjádřeny. Většinou se jedná o tuber, odkud vycházejí epileptické aktivity, a tato znalost může být velmi významná pro případný budoucí epileptochirurgický výkon [21]. Postnatálně bylo doplněno vyšetření EEG – první v novorozeneckém věku a další jednou měsíčně až do věku 6 měsíců, pak jednou za 2 měsíce do 1 roku věku a následně jednou za 6 měsíců do 3 let věku. Vše s cílem co nejdříve stanovit rozvoj epilepsie [22–24] (tab. 2). Toto schéma EEG kontrol je přerušeno v případě manifestace epileptického záchvatu nebo v případě nasazení protizáchvatové léčby (anti-seizure medication; ASM) na základě kritérií EEG. EEG kontroly jsou následně indikovány dle klinické potřeby. Současně bylo prenatálně a následně postnatálně provedeno a hodnoceno sonografické vyšetření mozku a ledvin a jater.
Při nálezu CR bylo vždy indikováno molekulárně genetické vyšetření genů TSC1 a TSC2 pacienta i rodičů.
Výsledky
Nález CR byl u 3/17 dětí (17 %) solitární, u 14/17 (83 %) vícečetný. Diagnóza TSC byla klinicky stanovena u 14/17 (83 %) dětí sledovaných pro CR. Amniocentéza s vyšetřením genů TSC1 a TSC2 byla provedena u 3/17 (17 %) případů, patogenní varianta genu TSC2 byla prokázána u dvou z nich. Třetí dítě bylo bez molekulárně genetického i klinického průkazu TSC, mělo ale nález balancované translokace 16/19 – stejný nález měl také jeho klinicky zdravý otec. Nebylo prokázáno podezření na patogenní variantu genu TSC2 (gen je na 16. chromozomu). U 3/17 (17 %) dětí s CR nebyla diagnóza TSC stanovena ani klinicky a ani molekulárně geneticky. U dvou z těchto dětí bez stanovené diagnózy TSC byl CR solitární a u jednoho dítěte vícečetný. U všech tří dětí bez TSC byla léčena arytmie, dvě z nich měly CR hemodynamicky významné (dívka se solitárním a chlapec s vícečetným CR) a ty byly kardiochirurgicky řešeny. U chlapce s vícečetným CR (bez molekulárně genetické i klinické diagnózy TSC) se rozvinula epilepsie s fokálními záchvaty.
Ze 14 dětí se stanovenou diagnózou TSC mělo 1/14 (7 %) solitární CR a 13/14 (93 %) CR vícečetný. Ze 14 dětí s klinicky stanovenou diagnózou TSC měly nález patogenní varianty genu TSC1 2/14 (14 %) dětí, genu TSC2 10/14 (72 %) dětí a molekulárně genetické vyšetření bylo negativní u 2/14 (14 %) dětí s klinicky stanovenou diagnózou TSC. Ze 14 dětí s TSC mělo epilepsii 13/14 (93 %) pacientů, s manifestací od novorozeneckého věku až do 26 měsíců věku (v průměru v 7. měsíci života). Preventivní terapie vigabatrinem (VGB) byla nasazena u 2/14 (14 %) dětí, z toho jedno zůstalo dále bez epileptického záchvatu. Epilepsie se manifestovala různě u dvou věkových podskupin. Jednak u 10/13 (77 %) dětí s TSC mezi novorozeneckým obdobím a 6. měsícem života (v průměru ve 3 měsících života). U 3/13 (23 %) dětí se epilepsie objevila mezi 15.–26. měsícem života (v průměru ve 20 měsících života). Infantilní spasmy byly pozorovány pouze u 1/13 (8 %) dítěte s TSC.
U 4/13 (31 %) dětí byla na konci sledovaného období monoterapie VGB, u 4/13 (31 %) dětí byla kombinace 2 ASM a 5/13 dětí (38 %) mělo trojkombinaci léků. U 2/13 (15 %) dětí byla farmakorezistentní epilepsie indikací k epileptochirurgickému výkonu.
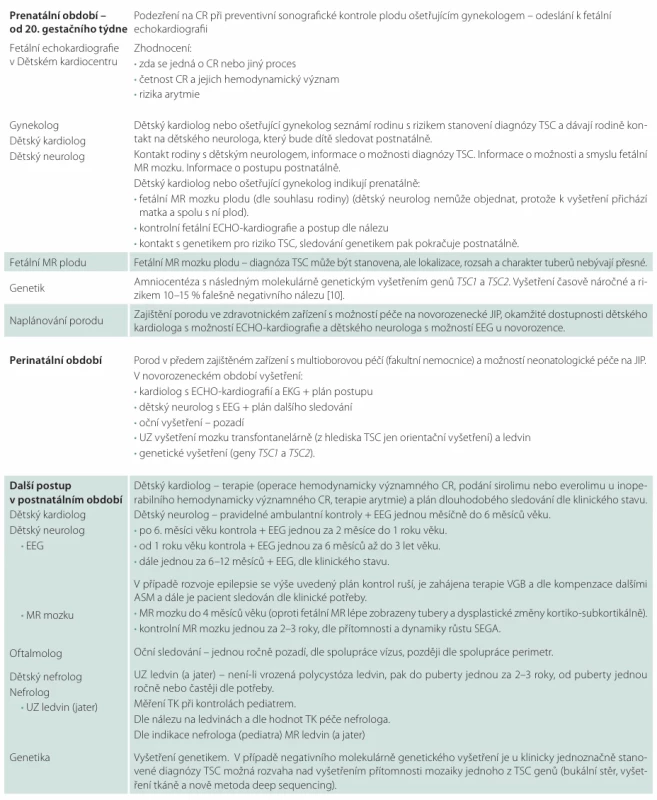
Schéma péče o pacienty s prenatálním nebo perinatálním nálezem CR a doporučený postup při časné diagnostice TSC byly shrnuty do několika bodů:
- Echokardiografie v dětském kardiologickém centru se zhodnocením, zda se jedná o CR nebo jiný proces, zhodnocení četnosti CR a hemodynamické situace.
- Při prenatálním nálezu CR lze provést fetální MR mozku plodu – s tím, že diagnóza TSC tím může být stanovena, ale hamartogenní změny nemusí být prenatálně jasně vyjádřeny a MR mozku proto bude třeba v kojeneckém věku (do 4. měsíce věku) zopakovat.
- Při prenatálním nálezu CR je zajištěn porod na vyšším pracovišti, kde jsou k dispozici jednotka intenzivní péče pro novorozence, dětský neurolog, dětský kardiolog.
- Novorozenec je ihned po porodu vyšetřen kardiologem a v případě nutnosti je pro CR operován nebo symptomaticky léčen.
- Novorozenec je během pobytu na neonatologii vyšetřen dětským neurologem. Z pomocných vyšetření jsou indikovány EEG, UZ mozku, UZ ledvin. V případě novorozeneckých křečí nebo iktálního záznamu na EEG je indikována protizáchvatová léčba VGB, který je terapií volby a je podáván v dávce 100–150 mg/kg/den, rozdělené do dvou částí.
- Do věku 6 měsíců probíhá jednou měsíčně kontrola dětským neurologem s EEG. Rodiče jsou poučeni o podobě možných epileptických záchvatů a při jejich rozvoji přicházejí ihned. Při rozvoji epileptických záchvatů nebo na základě kritérií EEG, nalezených před rozvojem záchvatů, je indikováno nasazení preventivní terapie VGB. EEG kritéria představuje buď nález fokální epileptiformní aktivity (EA), nebo multifokální EA. V případě fokální EA jsou nalezeny změny sice jen v jedné části mozku, ale v trvání 10 % a více záznamového času. Multifokální EA postihují dvě a více oblastí mozku nebo se jedná o generalizované EA, vč. hypsarytmie.
- Při rozvoji epilepsie provedeme vyšetření MR mozku v celkové anestezii. Není-li rozvoj epileptických záchvatů, pak MR mozku provedeme do 4. měsíce věku.
- Dále pokračuje sledování jednou měsíčně do 6 měsíců věku, od 6 měsíců jednou za dva měsíce, od 1 roku do 3 let věku jednou za 6 měsíců (tab. 2).
Diskuze
Klinický obraz TSC může být velmi variabilní a vychází z postižení různých systémů (kůže, nervový systém, oko, kost, orgány) a z přítomnosti mnohočetných (většinou nezhoubných) nádorů různých orgánů [2,4,10]. Diagnostika TSC je díky této velké rozmanitosti a různé časové manifestaci klinických příznaků složitá [10,13,14,18]. Zlepšení diagnostiky TSC představovalo zařazení výsledků molekulárně genetického vyšetření v roce 2013 [14]. Klinická diagnostická kritéria ale nadále svým významem při stanovení TSC dominují a diagnosticky velmi výtěžným a současně nejčasněji nalézaným diagnostickým příznakem je CR [3,6,9,10,17–19]. Proto je nálezu CR v této studii věnována velká pozornost. Další diagnostické příznaky TSC lze nalézt prenatálně nebo perinatálně na vyšetření MR mozku [17–19,25], kde jsou u 95–100 % pacientů s TSC nalézány mnohočetné kortikální tubery a radiální migrační linie [3,10,21].
Metodika postupu při časné diagnostice TSC je v prenatálním období cílena především na gynekology a porodníky, kardiology, radiology a genetiky. V perinatálním a postnatálním období na kardiology, dětské neurology, radiology a opět genetiky. Hned vedle významné kardiologické problematiky CR zde vystupují do popředí neurologická problematika diagnostiky TSC a rizika časné manifestace epilepsie [10,18,24]. TSC je stanovena asi u 50 % dětí se solitárním CR a zhruba u 90 % dětí s nálezem vícečetných CR [3,10,22]. Také v naší studii jasně převažuje nález TSC u pacientů s vícečetnými CR.
Epilepsie se rozvíjí u 70–92 % jedinců s TSC [3,20,24], přičemž u 75 % z nich pak do 1 roku věku [24]. Tato zjištění odpovídají i datům z našeho souboru, v němž jsme navíc zaznamenali dvě období nástupu záchvatů – mezi novorozeneckým obdobím a 6. měsícem věku a dále mezi 15.–21. měsícem života. Časná manifestace epilepsie, vč. výskytu infantilních spasmů, může být provázena rozvojem epileptické encefalopatie, která významně přispívá k nepříznivému neuro-vývojovému profilu [12,19,20,22]. Studie EPISTOP prokázala signifikantně delší interval do nástupu klinických záchvatů při zahájení protizáchvatové terapie již při nálezu EA na EEG a zároveň potvrdila trend příznivějšího psychomotorického vývoje u takto preventivně léčených dětí. V souladu s těmito poznatky také my uplatňujeme časné zahájení léčby na základě EEG nálezu jako standardní klinický postup u pacientů s TSC (tab. 2).
Lékem volby je VGB v doporučené dáv - ce 100 mg/kg/den [18,22] až 150 mg/kg/den [9,20,22,26]. Navýšení VGB do cílové dávky je rychlé (během týdne), po dobu navyšování dávky VGB většinou podáváme kontinuálně midazolam.
V rámci týmu zaměřeného na péči o pacienty s CR je významná dobrá spolupráce kardiologa, který provádí fetální echokardiografii a dětského neurologa, který rodiče informuje o důvodech a smyslu dalšího postupu. Je doporučena možnost fetální MR mozku plodu a stanovit tak dg. TSC prenatálně a zároveň zhodnotit strukturální změny mozku [25]. Doporučujeme porod v zařízení, které má k dispozici dětského kardiologa, dětského neurologa a neonatologickou JIP.
Prenatální stanovení TSC je možné také z amniocentézy s molekulárně genetickým vyšetřením zaměřeným na geny TSC1 a TSC2. Za nevýhodu lze považovat riziko falešně negativního výsledku u 10–15 % případů [9,10]. U všech dětí s CR je v novorozeneckém věku proveden transfontanelární UZ mozku ke zhodnocení šíře komor a zhodnocení základní anatomie mozku. Z hlediska diagnózy TSC ale transfontanelární UZ mozku bývá falešně negativní [17]. U všech dětí s CR provádíme do 4 měsíců věku první postnatální MR mozku, která mimo jiné může ukázat významné dysplastické změny kolem některých z tuberů – často později epileptogenně aktivní [21,23,24]. To může mít později význam při přípravě epileptochirurgického výkonu v případě refrakterní epilepsie [27–29].
V prvních šesti měsících života jsou neurologické kontroly s EEG prováděny jednou měsíčně. Pro pacienta je to zásadní období, kdy se nejčastěji manifestuje epilepsie a kdy začínáme podávat terapii VGB již při nálezu významné EA na EEG [20,22].
Součástí spektra vyšetření v novorozeneckém věku jsou kardiologické vyšetření s EKG a echokardiografií a také UZ vyšetření ledvin a jater, vyšetření genetikem a oftalmologem. CR mohou být hemodynamicky významné s nutností kardiochirurgické operace. U hemodynamicky významných, ale inoperabilních CR, je metodou volby podání m-TOR (mammalian target of rapamycin) inhibitorů – everolimu [30] nebo sirolimu [31]. Současně se počítá s biologickou charakteristikou CR, které (třebaže se jedná o nádory) do konce batolecího věku většinou spontánně regredují [3,31] (obr. 2). Významným kardiologickým rizikem jsou arytmie až charakteru Wolffova-Parkinsonova-Whiteova syndromu [32].
Na UZ ledvin a jater bývá jen vzácně nález kongenitální polycystózy ledvin. U polycystózy ledvin předpokládáme TSC2 a do časné péče o pacienty s TSC jsou tak zapojeni také nefrologové [33].
Závěr
Předložená studie navrhuje metodiku postupu při časné diagnostice TSC s cílem zdůraznit význam CR jako nejčasnějšího diagnostického příznaku TSC a nutnost spolupráce porodníků, neonatologů, dětských kardiologů a dětských neurologů již prenatálně a perinatálně. Vyšetření plodu, novorozence nebo malého kojence s nálezem CR je významné pro možnost časné diagnostiky TSC a časného záchytu rozvoje epilepsie. Cílem časné diagnostiky a terapie epilepsie je snížení rizika rozvoje epileptické encefalopatie u dětí s TSC. Součástí metodiky je také časné zahájení terapie, kdy léčba VGB může být u novorozence nebo kojence s TSC zahájena již při nálezu významné EA na EEG. Cílem této práce je seznámit širokou odbornou veřejnost s péčí o pacienty s CR a s časnou diagnostikou TSC (tab. 2).
Etické aspekty
Studie nepodléhá schválení etickou komisí, pacienti podepsali souhlas s diagnostickým a léčebným procesem.
Konflikt zájmů
Autoři předkládané práce prohlašují, že v souvislosti s tématem, vznikem a publikací tohoto článku nemají žádný střet zájmů.
Zdroje
1. Bourneville DM. Sclérose tubéreuse des circonvolutions cérébrales: idiotie et épilepsie hémiplégique. Arch Neurol (Paris) 1880; 1 : 81–91.
2. Crino PB, Nathanson KL, Henske EP. The tuberous sclerosis complex. N Engl J Med 2006; 355 (13): 1345–1356. doi: 10.1056/NEJMra055323.
3. Curatolo P, Bombardieri R, Jozwiak S. Tuberous sclerosis. Lancet 2008; 372 (9639): 657–668. doi: 10.1016/S0140-6736 (08) 61279-9.
4. Osborne JP, Fryer A, Webb D. Epidemiology of tuberous sclerosis. Ann N Y Acad Sci 1991; 615 : 125–127. doi: 10.1111/j.1749-6632.1991.tb37766.x.
5. Orphanet Report Series. Prevalence of rare diseases: bibliographic data. January 2021; Number 1. [online]. Dostupné z: http: //www.orpha.net/orphacom/cahiers/does/GB/Prevalence_of_rare_diseases_by_diseases.pdf
6. Kingswood Ch, Bolton P, Crawford P et al. The clinical profile of tuberous sclerosis complex (TSC) in the Clinical Practice Research Datalink (CPRD). Eur J Paediatr Neurol 2016; 20 (2): 296–308. doi: 10.1016/j.ejpn.2016. 01.009.
7. Lorenzo J, Ribeiro CI, Belo RR et al. Kidney disease in tuberous sclerosis complex: a single-center experience. Port J Nephrol Hypert 2020; 34 (3): 147–149.
8. DiMario FJ Jr. Tuberous sclerosis. National Organization for Rare Disorders (NORD) 2020. [online]. Dostupné z: https: //rarediseases.org/rare-diseases/tuberous - sclerosis/
9. Slowinska M, Jozwiak S, Peron A et al. Early diagnosis of tuberous sclerosis complex: a race against time. How to make the diagnosis before seizures? Orphanet J Rare Dis 2018; 13 (1): 25. doi: 10.1186/s13023-018-0764-z.
10. Northrup H, Aronow ME, Bebin EM et al. International tuberous sclerosis complex diagnostic criteria and surveillance and management recommendations. Pediatr Neurol 2021; 123 : 50–66. doi: 10.1016/j.pediatrneurol.2021.07.011.
11. Mizuguchi M, Ohsawa M, Kashii H et al. Brain symptoms of tuberous sclerosis complex: pathogenesis and treatment. Int J Mol Sci 2021; 22 (13): 6677. doi: 10.3390/ijms22136677.
12. Aronica E, Specchio N, Luinenburg MJ et al. Epileptogenesis in tuberous sclerosis complex-related developmental and epileptic encephalopathy. Brain 2023; 146 (7): 2694–2710. doi: 10.1093/brain/awad048.
13. Roach ES, Gomez MR, Northrup H. Tuberous sclerosis complex consensus conference: revised clinical diagnostic criteria. J Child Neurol 1998; 13 (12): 624–628. doi: 10.1177/08830738980130100601.
14. Krueger DA, Northrup H, International Tuberous Sclerosis Complex Consensus Group. Tuberous sclerosis complex surveillance and management: recommendations of the 2012 International Tuberous Sclerosis Complex Consensus Conference. Pediatr Neurol 2013; 49 (4): 255–265. doi: 10.1016/j.pediatrneurol.2013.08.002.
15. Mustafa HJ, Javinani A, Morning ML et al. Characteristics and outcomes of fetal cardiac rhabdomyoma with or without mTOR inhibitors: a systematic review and meta-analysis. Prenat Diagn 2024; 44 : 1251–1267. doi: 10.1002/pd.6640.
16. Chao AS, Chao A, Wang TH et al. Outcome of antenatally diagnosed cardiac rhabdomyoma: case series and a meta-analysis. Ultrasound Obstet Gynecol 2008; 31 (3): 289–295. doi: 10.1002/uog.5264.
17. Petrak B, Cerny M, Chaloupecky V et al. Signification of the long-time follow-up of children with congenital cardiac rhabdomyomas for the early diagnosis of tuberous sclerosis [abstract]. Eur J Paediatr Neurol 2009; 13 (Suppl 1): S37–S38. doi: 10.1016/S1090-3798 (09) 70092-0.
18. Petrák B, Gabera A, Filipová H et al. Tuberózní skleróza u dětí sledovaných od novorozeneckého věku pro prenatální nález rhabdomyomů srdce – dvě kazuistiky. Cesk Slov Neurol N 2013; 76/109 (6): 763–768.
19. Benova B, Petrak B, Kyncl M et al. Early predictors of clinical and mental outcome in tuberous sclerosis complex: a prospective study. Eur J Paediatr Neurol 2018; 22 (4): 632–641. doi: 10.1016/j.ejpn.2018.03.001.
20. Kotulska K, Kwiatkowski DJ, Curatolo P et al. Prevention of epilepsy in infants with tuberous sclerosis complex in the EPISTOP trial. Ann Neurol 2021; 89 (2): 304–314. doi: 10.1002/ana.25956.
21. Holubová Z, Profantová N, Kynčl M. Vizuální hodnocení obrazů strukturálního MR zobrazení v rámci epileptologie. Ces Radiol 2023; 77 (2): 87–93.
22. Jozwiak S, Kotulska K, Wong M et al. Modifying genetic epilepsies: results from studies on tuberous sclerosis complex. Neuropharmacology 2020; 166 : 107908. doi: 10.1016/j.neuropharm.2019.107908.
23. Hulshof HM, Benova B, Krsek P et al. The epileptogenic zone in children with tuberous sclerosis complex is characterized by prominent features of focal cortical dysplasia. Epilepsia Open 2021; 6 (3): 663–671. doi: 10.1002/epi4.12529.
24. Hulshof HM, Kuijf HJ, Kotulska K et al. Association of early MRI characteristics with subsequent epilepsy and neurodevelopmental outcomes in children with tuberous sclerosis complex. Neurology 2022; 98 (12): e1216–e1225. doi: 10.1212/WNL.00000000002 00027.
25. Kotulska K, Borkowska J, Mandera M et al. Congenital subependymal giant cell astrocytomas in patients with tuberous sclerosis complex. Childs Nerv Syst 2014; 30 (12): 2037–2042. doi: 10.1007/s00381-014-2555-8.
26. Hussain SA, Schmid E, Peters JM et al. High vigabatrin dosage is associated with lower risk of infantile spasms relapse among children with tuberous sclerosis complex. Epilepsia Res 2018; 145 : 170–174. doi: 10.1016/j.epilepsyres.2018.09.016.
27. Kudr M, Janca R, Jahodova A et al. Epilepsy surgery in children with operculoinsular epilepsy: results of a large unicentric cohort. Epilepsia 2025; 66 (2): 444–457. doi: 10.1111/epi.18185.
28. Grayson LE, Peters JM, McPherson T et al. Pilot study of neurodevelopmental impact of early epilepsy surgery in tuberous sclerosis complex. Pediatr Neurol 2020; 109 : 39–46. doi: 10.1016/j.pediatrneurol.2020.03.005.
29. Vannicola C, Tassi L, Barba C et al. Seizure outcome after epilepsy surgery in tuberous sclerosis complex: results and analysis of predictors from a multicenter study. J Neurol Sci 2021; 427 : 117506. doi: 10.1016/ j.jns.2021.117506.
30. Tiberio D, Franz DN, Phillips JR. Regression of a cardiac rhabdomyoma in a patient receiving everolimus. Pediatrics 2011; 127 (5): e1335–e1337. doi: 10.1542/peds.2010 - 2910.
31. Chen XQ, Wang YY, Zhang MN et al. Sirolimus can increase the disappearance rate of cardiac rhabdomyomas associated with tuberous sclerosis: a prospective cohort and self-controlled case series study. J Pediatr 2021; 233 : 150–155. doi: 10.1016/j.jpeds.2021.02.040.
32. O’Callaghan FJK, Clarke AC, Joffe H et al. Tuberous sclerosis complex and Wolff-Parkinson-White syndrome. Arch Dis Child 1998; 78 (2): 159–162. doi: 10.1136/adc.78.2.159.
33. Sekine A, Hidaka S, Moriyama T et al. Cystic kidney diseases that require a differential diagnosis from autosomal dominant polycystic kidney disease (ADPKD). J Clin Med 2022; 11 (21): 6528. doi: 10.3390/jcm11216528.
Štítky
Dětská neurologie Neurochirurgie NeurologieČlánek vyšel v časopise
Česká a slovenská neurologie a neurochirurgie

2025 Číslo 5
-
Všechny články tohoto čísla
- Anatomie útlaku nervus ulnaris
- Časná diagnostika tuberózní sklerózy – návrh postupu při sledování dětí s prenatálním nebo perinatálním nálezem rhabdomyomu srdce
- Stav kolaterálního oběhu před výkonem predikuje prognózu pacientů s akutní ischemickou cévní mozkovou příhodou podstupujících mechanickou trombektomii
- Vyhodnocení souboru dlouhodobě přežívajících pacientů s glioblastomem
- Účinky léčby v průběhu celého onemocnění v kombinaci s tvorbou myšlenkových map na neurologické funkce a prognózu pacientů podstupujících evakuaci hematomu při hypertenzním krvácení do mozku
- Embolizace střední meningeální tepny v léčbě chronického subdurálního hematomu – zkušenosti jednoho centra
- Život a smrt prof. Kurta Albrechta – posledního přednosty Psychiatricko-neurologické kliniky Německé Karlovy Univerzity v Praze
- Chirurgická léčba oboustranné dehiscence horního semicirkulárního kanálku
- Léčba epilepsie – vytyčení cíle a hledání lepší cesty k němu
- Cenobamát letem klinickým světem
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle
- Anatomie útlaku nervus ulnaris
- Vyhodnocení souboru dlouhodobě přežívajících pacientů s glioblastomem
- Embolizace střední meningeální tepny v léčbě chronického subdurálního hematomu – zkušenosti jednoho centra
- Časná diagnostika tuberózní sklerózy – návrh postupu při sledování dětí s prenatálním nebo perinatálním nálezem rhabdomyomu srdce
