Vyhodnocení souboru dlouhodobě přežívajících pacientů s glioblastomem
Autoři:
R. Bartoš 1; D. Bondar 1; A. Malucelli 1; A. Hejčl 1; P. Vachata 1; A. Sejkorová 1; I. Humhej 1; M. Sameš 1; D. Šmejkalová 2; V. Kříha 3; F. Třebický 4; G. Šimonová 5; M. Trnková 6; D. Ospalík 7; T. Kazda 8
Působiště autorů:
Neurochirurgická klinika Univerzity J. E. Purkyně, Masarykova nemocnice, KZ a. s., Ústí nad Labem
1; Onkologická klinika Univerzity J. E. Purkyně, Masarykova nemocnice, KZ a. s., Ústí nad Labem
2; Ústav radiační onkologie FN Bulovka, Praha
3; Ústav radiační terapie ÚVN – VFN, Praha
4; Oddělení stereotaktické a radiační neurochirurgie, Nemocnice Na Homolce, Praha
5; Aeskulab Patologie, k. s., Praha
6; Neurologické oddělení, Masarykova nemocnice, KZ a. s., Ústí nad Labem
7; Klinika radiační onkologie a Výzkumné centrum aplikované molekulární onkologie (RECAMO), Masarykův onkologický ústav, Brno
8
Vyšlo v časopise:
Cesk Slov Neurol N 2025; 88(5): 297-303
Kategorie:
Původní práce
doi:
https://doi.org/10.48095/cccsnn2025297
Souhrn
Cíl: Cílem práce je analýza souboru pacientů s multiformním glioblastomem léčených na neurochirurgii v Ústí nad Labem, jejichž doba celkového přežití přesáhla 3 roky. Soubor a metodika: U prospektivně vedeného souboru 22 pacientů jsme ve druhém čtení potvrdili výsledek histologie: glioblastom IDH wildtype u 21 pacientů, byl vyšetřen proliferační index Ki-67, vč. vyšetření vzorků po opakovaných resekcích. Popisujeme terapeutický postup pacientů souboru: Stuppův režim vč. následného podávání chemoterapie nad rámec šesti cyklů, počet reoperací a využití stereotaktické radiochirurgie pomocí gama nože. Kromě srovnání s jinými publikovanými soubory hodnotíme předoperační charakteristiku nádorů na MR, a to přítomnost středočárového přetlaku většího než 10 mm, postižení pravé či levé hemisféry a postižení kortexu či periventrikulární oblasti. Výsledky: Medián celkového přežití bez započtení odhadů přežití u 11 žijících pacientů dle Kaplan-Meiera je 53 měsíců (4,4 roku) v rozmezí od 38 měsíců po 228 měsíců (19 let). V analýze celého souboru pacientů (vč. cenzorování dosud žijících pacientů) jsme při mediánu sledování 74 měsíců pozorovali medián celkového přežití 142 měsíců (11,8 roku) a s 95% intervalem spolehlivosti pro medián doby přežití v rozmezí od 46 do 142 (nedosaženo) měsíců. Doba přežití > 4 roky byla pozorována u 15 pacientů (71 %), > 5 let u 10 pacientů (48 %) a 10 a více let u 6 pacientů (29 %). Závěr: Snaha o maximálně radikální resekci a dokončení radiochemoterapie podle Stuppova protokolu byly společným jmenovatelem u našeho souboru 21 pacientů s multiformním glioblastomem IDH wildtype s celkovým přežitím > 3 roky. Nemůžeme potvrdit nepříznivý vliv vstupních charakteristik grafického zobrazení daného nádoru MR – vstupního středočárového přetlaku a postižení periventrikulární oblasti.
Klíčová slova:
léčba – glioblastom – doba přežití – prognostické faktory
Úvod
I přes pokroky komplexní multimodalitní léčby multiformních glioblastomů (GBM) zůstávají výsledky léčby neuspokojivé a prakticky jsou srovnatelné s daty prezentovanými v původní studii autorů Stupp et al. z roku 2005 [1], na základě které byl definován současný standard pooperační onkologické léčby. V naší retrospektivní analýze souboru 101 GBM operovaných v letech 2015–2017 jsme pozorovali při mediánu sledování 22 měsíců medián celkového přežití (median overall survival; mOS) 8,8 měsíce [2]. Pacienti schopni léčby Stuppovým režimem měli signifikantně delší celkové přežití než pacienti, kteří tuto léčbu neabsolvovali (mOS 22,6 vs. 4,3 měsíce). Signifikantní rozdíl byl také při srovnání celkového přežití dle rozsahu operace (mOS 12,4 měsíce po resekci vs. 4 měsíce po biopsii) a věku. Mladší pacienti (≤ 60 let) měli signifikantně delší celkové přežití (mOS 19,4 vs. 5,1 měsíce). Velice podobná pozorování OS u souboru 50 pacientů s GBM, a to i s volumetrickým hodnocením rezidua po resekci, popsali v českém písemnictví autoři Halaj et al. [3], kdy pacienti po radikální resekci (gross total resection; GTR) a dokončení Stuppova režimu dosáhli prodloužení OS s průměrem 19,6 měsíce (mOS 14 měsíců). Pozorované velké rozdíly v uvedených kategoriích pacientů nás vedly ke snaze uchopit problematiku z opačného pohledu (zaměřit se na follow-up) a popsat do větších detailů soubor pacientů, kteří dosáhnou delšího celkového přežití, pro účely této studie definovaného jako přežití delší než 3 roky. Historicky byl fenomén delšího přežití spojován spíše s diagnózou tzv. sekundárního glioblastomu vzniklého postupnou dediferenciací z gliomu původně nižšího gradu. V rámci aktuální klasifikace WHO z roku 2021 [4] se již ale tento pojem neužívá a tyto gliomy jsou klasifikovány jako astrocytomy IDH (izocitrátdehydrogenáza) mutované, WHO grade 4. V českém písemnictví aktuální pohled na histogenetickou diagnostiku přehledně předkládá článek brněnských autorů Hendrych et al. [5], za GBM je považován difuzně rostoucí gliom s absencí mutace v genech IDH1/2 i genech pro histon 3 (H3F3A nebo HIST1H3B/C) a přítomností jednoho či více morfologických nebo genetických znaků, kterými jsou: nekróza, mikrovaskulární proliferát a mutace promotoru telomerázové reverzní transkriptázy (TERT), amplifikace receptoru epidermálního růstového faktoru (epidermal growth factor; EGFR) či kombinovaný zisk chromozomu 7 a ztráta chromozomu 10 (CNA +7/–10).
Cílem této analýzy prospektivně vedené databáze pacientů s GBM (tedy pacientů bez mutace IDH) a s přežitím delším než 3 roky je zmapovat základní klinicko-patologické charakteristiky tohoto souboru pacientů jako nutné východisko pro další eventuální navazující výzkumné práce zabývající se identifikací biologických markerů/změn zodpovědných za delší přežití pacientů s GBM.
Materiál a metodika
Soubor pacientů
Pacienti byli do prospektivně vedené databáze pacientů s GBM s přežitím delším než 3 roky zařazováni od roku 2016 neurochirurgy Neurochirurgické kliniky Univerzity J. E. Purkyně, Masarykovy nemocnice, KZ a. s. v Ústí nad Labem během ambulantních kontrol spojených s klinickým vyšetřením a provedením MR. Nejednalo se pouze o nově diagnostikované pacienty (diagnostikované po roce 2015), ale zařazeni byli i pacienti, kteří v roce 2016 měli již 3 a více let od stanovení diagnózy. Histologie těchto pacientů byla ověřena druhým čtením dvěma nezávislými patology. IDH status byl vyšetřen v řezech z formalinem fixovaných parafinových bloků imunohistochemicky protilátkou IDH1 (klon H09, Dianova [Boden, Švédsko]), u pacientů mladších 55 let byla provedena mutační analýza genu IDH metodou Real-Time polymerázové řetězové reakce (PCR) (Idylla IDH1-2 Mutation Assay Kit [RUO] firmy Biocartis NV, Mechen, Belgie a Sangerovým sekvenováním u dvou pacientek). V databázi byly evidovány věk v době diagnózy, pohlaví pacienta, datum primární operace, IDH1 status, počet operací a jejich nejvyšší radikalita, dokončení konvenční radioterapie, počet cyklů a použitá chemoterapie, použití boostu sterotaktické radiochirurgie pomocí gama nože (SRS). Databáze byla průběžně aktualizována (Bartoš), byly doplňovány informace o progresi a OS (celkovém přežití). Pro účely této analýzy byla databáze uzavřena dne 30. 6. 2025. Na základě rešerše literatury byly dále v rámci post hoc analýzy retrospektivně hodnoceny nálezy na MR T1 vážených obrazech s kontrastní látkou z období těsně před první operací u všech pacientů pro posouzení vstupního středočárového přetlaku (midline shift) a vzdálenosti enhancujícího okraje nádoru od komorového systému (postižení periventrikulární oblasti). V obou případech bylo 10 mm (včetně) limitem pro dichotomické rozdělení souboru do obou podskupin. Ve výše uvedené sekvenci MR jsme posuzovali také eventualitu multifokální lokalizace enhancující léze. Na T2/ fluid attenuated inversion recovery (FLAIR) váženém zobrazení jsme hodnotili přítomnost signifikantní cystické složky nádoru.
Statistická analýza
Základní popisné charakteristiky byly použity pro popis kvantitativních (medián a rozsah) a kvalitativních dat (četnost a procentuální zastoupení). Pro odhad celkového přežití byl použit odhad celkového přežití dle Kaplan Meiera a v podskupině pacientů, kteří již zemřeli (tedy bez nutnosti cenzorování) také výpočtem prostého mediánu.
Výsledky
V letech 2016–2024 jsme provedli resekční primooperaci pro GBM u 255 pacientů, průměrně ročně tedy 28 pacientům. V našem souboru jsme zaznamenali celkem 22 pacientů s GBM s OS delším než 3 roky (z této skupiny pacientů bylo po 1. 1. 2016 operováno celkem 13 pacientů). Ostatní byli operováni dříve, pacient s nejdelším intervalem byl operován již v roce 2008. Jedná se o 14 žen a 8 mužů; medián věku v době stanovení diagnózy byl 58 let (35–72 let). U těchto pacientů byl verifikován status IDH1, u mladších 55 let metodou PCR nebo Sangerovým sekvenováním, jedna pacientka s fokální pozitivitou IDH1 a zjištěnou mutací genu IDH1 v kodonu 132 byla posléze vyřazena. Tedy celkový počet pacientů v souboru s GBM IDH wildetype (IDHwt) je 21, z toho u dvou pacientů byl výsledek metodou PCR nevalidní. Multifokální byly GBM u dvou pacientů (9,5 %), cystická složka byla přítomna u čtyř pacientů (19 %). Významný středočárový přetlak ≥ 10 mm byl u sedmi pacientů (33 %) a vzdálenost enhancujícího okraje nádoru od komory ≤ 10 mm u 12 pacientů (57 %). Pacienti s tumorem s oběma uvedenými charakteristikami (s velkým shiftem a blízkostí ke komoře) se shodovali pouze v 50 %. U jednoho pacienta histopatolog popsal gigantocelulární a u dalšího naopak small-cell GBM.
U 14 pacientů byl nádor lokalizován v levé hemisféře (67 %) a u 7 v pravé (33 %). Stran bližší lokalizace není určení jednoznačné, jelikož u 10 pacientů byl nádorem postižen více než jeden lalok. Nicméně okcipitální lalok byl postižen nejčastěji (u 10 pacientů), parietální lalok (u 8 pacientů) a dále frontální a temporální lalok (po 7). Všechny nádory postihovaly kortikální povrch, byť ve třech případech temporobazálně a po jednom případě frontobazální a falcinní povrch, ale dominantně, v 16 případech (76 %) se jednalo o povrch konvexity mozkové hemisféry.
Medián celkového přežití bez započtení odhadů přežití u 11 žijících pacientů dle Kaplan Meiera je 53 měsíců (4,4 roku) v rozmezí od 38 měsíců po 228 měsíců (19 let). V analýze celého souboru pacientů (vč. cenzorování dosud žijících pacientů) jsme při mediánu sledování 74 měsíců pozorovali medián celkového přežití 142 měsíců (11,8 roku) a s 95% intervalem spolehlivosti pro medián doby přežití v rozmezí od 46 do 142 (nedosaženo) měsíců. Doba přežití > 4 roky byla pozorována u 15 pacientů (71 %), > 5 let u 10 pacientů (48 %) a 10 a více let u 6 pacientů (29 %). V současné době 11 pacientů žije. Charakteristiku souboru a použité modality léčby shrnují tab. 1 a obr 1.

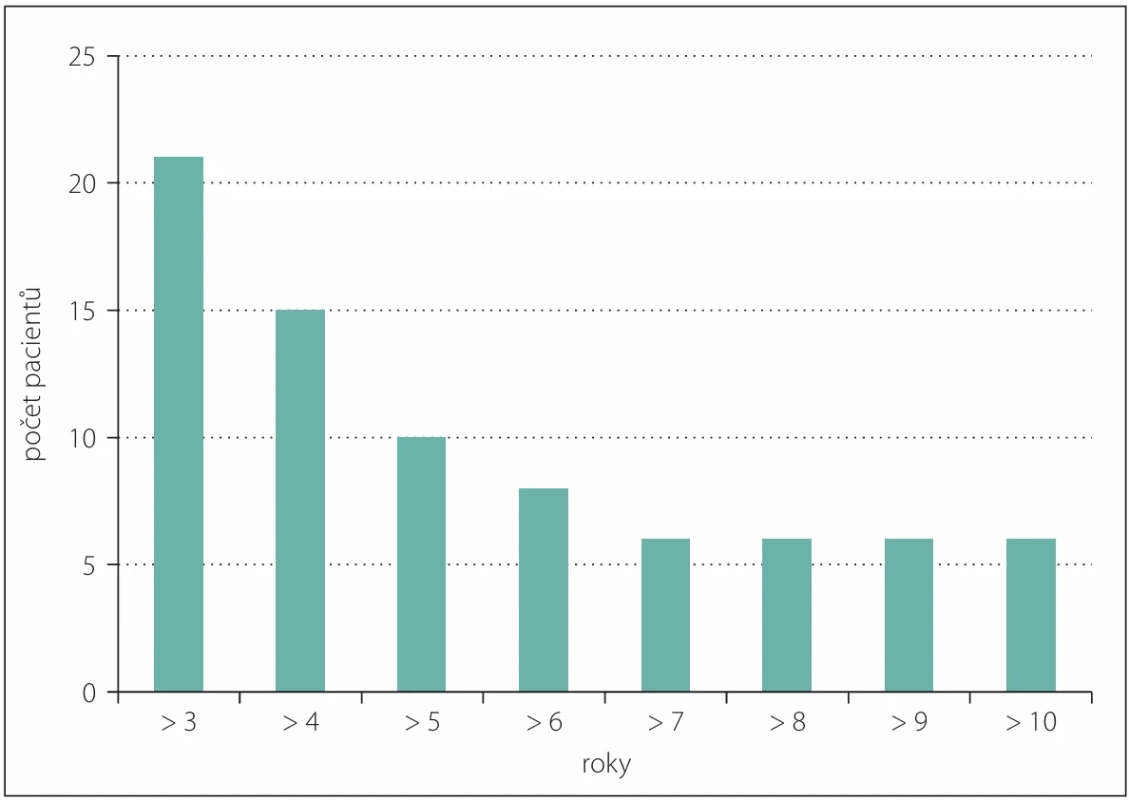
IDH – isocitrate dehydrogenase
Diskuze
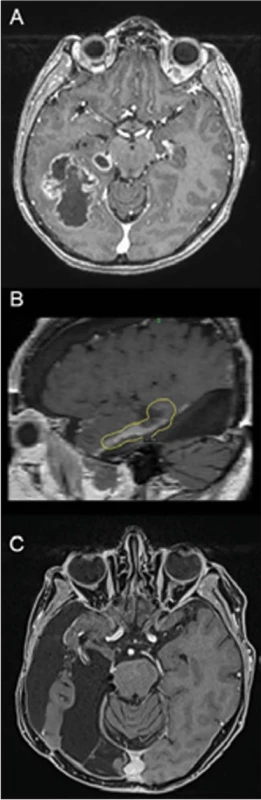
V této analýze prospektivního souboru 21 dlouhodobě přežívajících pacientů s GBM jsme pozorovali medián celkového přežití 4,4 roku a při cenzorování 11 dosud žijících pacientů 11,8 roku. Naše pacienty je možno srovnávat se souborem publikovaným autory Krex et al. [6], kteří zaznamenali 55 pacientů s OS > 3 roky. Jednalo se o pacienty ze společné databáze sedmi německých klinických center (German Glioma Network). Kromě mladšího věku, vstupně dobrého Karnofsky Performance Status (KPS) a většího zastoupení hypermethylace promotoru methylované-DNA-protein-cystein-methyltransferázy (MGMTp) (74 % z 36 vyšetřených) nebylo možno vysledovat faktory, které by pacienta s diagnózou GBM predisponovaly k dlouhodobému přežití. Recidiva a reoperace pro ni možnost OS > 3 roky nevylučují, reoperace pro recidivu byla provedena v souboru sledovaném Krexem u 25 pacientů (45 %), 12 pacientů (22 %) bylo reoperováno 2× a 4 pacienti (7 %) dokonce 3×. V našem souboru je četnost reoperací ještě vyšší, byla provedena u 12 z 21 pacientů (57 %), jednu pacientku jsme reoperovali 4×. U stejného počtu pacientů (12 z 21) bylo po společné indikaci na Oddělení stereotaktické a radiační neurochirurgie Nemocnice Na Homolce v průběhu nemoci přistoupeno také ke stereotaktické radiochirurgii pomocí boostu gama nožem, v rozmezí 1–3 procedur (obr. 2). Z možných technik reiradiace u recidivy GBM právě SRS vykazuje nízkou toxicitu ve smyslu radionekrózy a je možno ji zacílit i pomocí metabolického vyšetření, např. PET CT či MR [7,8]. Tímto se ale soubory liší, jelikož v citovaném Krexově souboru byla v průběhu léčby použita SRS pouze u tří pacientů (5,45 %). Společné je to, že všichni pacienti dokončili konvenční fotonovou radioterapii a v německém souboru uzavřeném na časové hraně standardního zavedení Stuppova protokolu do léčebné praxe absolvovalo chemoterapii 37 pacientů (67 %), nejčastěji se jednalo o nimustin (ACNU). V našem souboru, který je z pozdější doby než výše uvedený Krexův, byla chemoterapie již podávána standardně všem pacientům, a to v rozsahu šesti a více cyklů (Stuppův protokol s temozolomidem [TMZ] v 95 %). U dvou pacientů byla použita i alternativní chemoterapie lomustinem jako 2. linie. Průměrný počet cyklů chemoterapie v rámci všech 21 pacientů byl 24 a maximální počet dosažených cyklů jedním pacientem byl 100. Studie čínských autorů [9] se věnuje výlučně tomuto tématu. U skupiny 27 pacientů léčených šesti cykly TMZ bylo střední OS 19,4 měsíce a PFS (doba přežití bez progrese) 15 měsíců oproti 26 pacientům léčeným více než šesti (7–41, průměrně 10) cykly TMZ, kteří měli střední OS 25,6 měsíce a PFS 20,1 měsíce. Léčba více než šesti cykly TMZ byla statisticky významným faktorem pro 2leté přežití (66 vs. 36 %) a PFS. V multivarietní analýze však neměla pozitivní vliv na OS. Autoři však konstatují, že dlouhodobé užívání TMZ nezvyšuje pravděpodobnost výskytu neutropenie a trombocytopenie oproti podání šesti cyklů, tedy i z tohoto pohledu je nadstandardní počet cyklů u našich pacientů oprávněný.

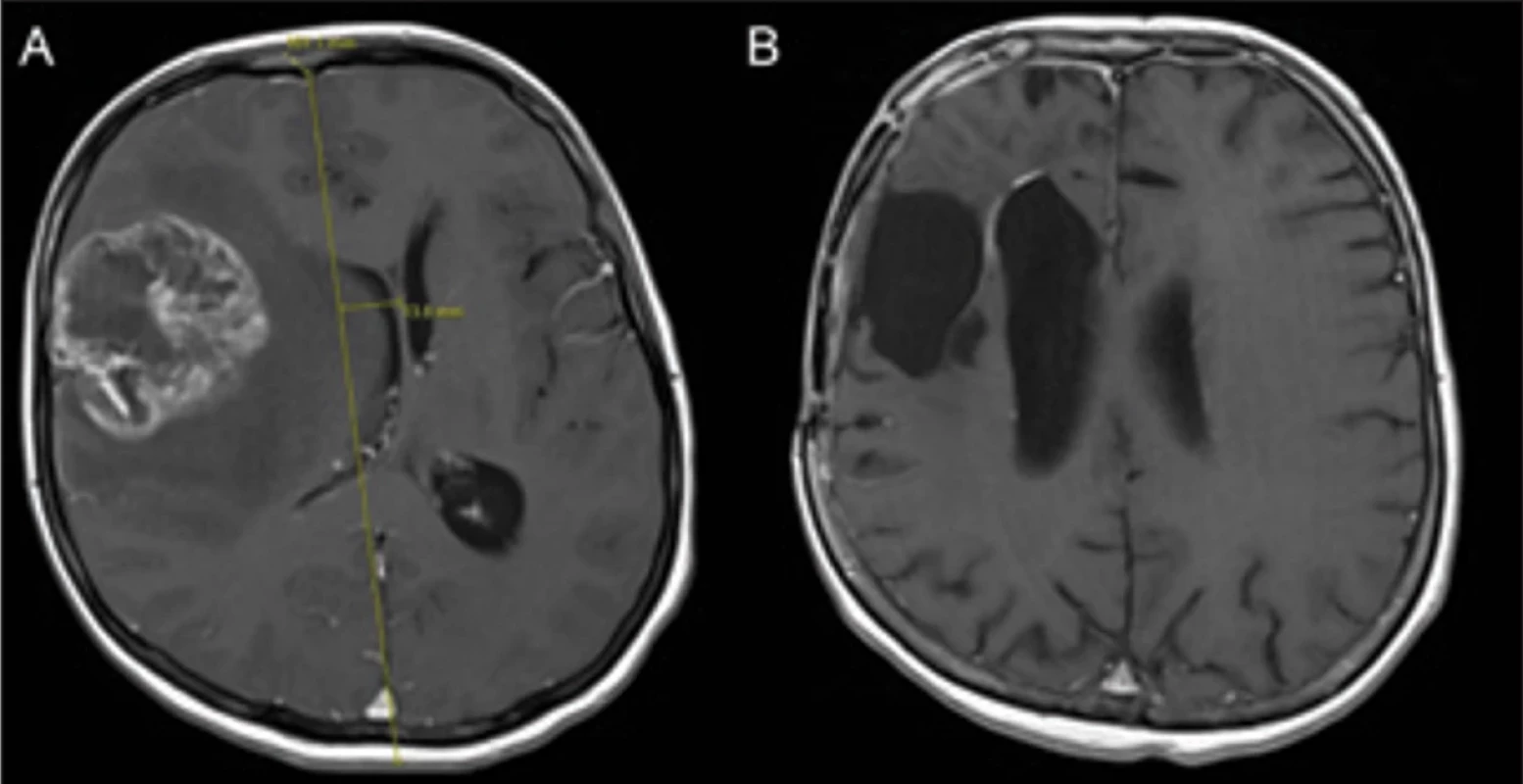
Významnou kohortou dlouhodobě přežívajících GBM, navíc s OS > 5 let, recentně popisuje soubor multicentrické (20 center) studie ETERNITY (EORTC 1419) [10]. Hodnotí 189 IDHwt GBM se střední dobou přežití 9,9 (7,9–11,9) roku a tento soubor překvapivě nevykazuje standardně popisované prognosticky příznivé faktory, jako jsou: věk, vstupní KPS, radikalita resekce a hypermethylace MGMTp. Prognosticky příznivým faktorem je pouze absence recidivy nádoru. Pacienti bez recidivy nádoru, kterých bylo 41 (23,3 %), dosáhli delší střední doby přežití (neuzavřena v době dokončení studie) oproti 135 pacientům (71,4 %) s jednou či více recidivami (8,92 roku; p < 0,001). Pacienti bez recidivy nádoru měli kupodivu vyšší četnost MGMTp nemetylovaných nádorů (48,8 %). Určitý nedostatek studie představuje fakt, že u 13 pacientů (6,8 %) nebyla přítomnost či absence recidivy zaznamenána. Pokud hodnotíme devět našich pacientů s OS > 5 let, u čtyř z nich nedošlo k recidivě a jejich průměrný OS je 7,1 roku oproti pacientům s jednou a více recidivami, kteří dosáhli průměrného OS 7,5 roku. Tedy absenci recidivy nemůžeme hodnotit jako prognosticky příznivý znak. Soubor studie ETERNITY obsahuje i skupinu 80 astrocytomů, IDH mutovaných, CNS WHO grade 4, dle klasifikace z roku 2021 [4,5] již nepovažovaných za GBM. Tito pacienti dosáhli střední doby přežití 10,7 roku (9,9–11,2). Naše jedna pacientka s prokázanou pouze fokální IDH1 pozitivitou, ale prokázanou mutací IDH1 nedosáhla významněji nadprůměrné doby přežití ostatních pacientů našeho souboru, ale z databáze jsme ji vyřadili, dle klasifikace z roku 2021 se jedná o IDH mutovaný astrocytom, CNS WHO grade 4 (obr. 3).
Italští neurochirurgové z Trevisa ze souboru 660 GBM retrospektivně vyhodnotili 33 pacientů s OS > 3 roky (long time survivors; LTS) a 7 pacientů s OS > 10 let, ty nazvali jako very long time survivors (VLTS) [11]. Ačkoliv mladší věk (< 50 let), hodnota Ki-67 < 10 %, mutace IDH1/2 a ATRX, non-mutace TERTp a hypermethylace MGMTp byly spojeny s vyšší pravděpodobností LTS a VLTS, závěrem studie je, že jedinými nezávislými prognostickými znaky pro VLTS jsou mladší věk v době diagnózy a hypermethylace MGMTp. V naší kohortě jsme zaznamenali šest pacientů hodnocených jako VLTS, tři z nich žijí. Nejdelší dobou přežití je 19 let u pacientky operované v roce 2008. Soubor z Trevisa se tedy zařazuje mezi nepříliš četná svědectví o možnosti i více než 10letého přežití. V diskuzi autoři udávají, že do roku 2018 bylo publikováno pouze 37 pacientů (v sériích 26 autorů) s přežitím více než 10 let. Tento údaj je však nepřesný, jelikož v roce 2018 Tykocki T. et al. [12] publikovali přehledový článek hodnotící soubor 36 sérií z let 1950–2014. Našli 162 pacientů s OS > 10 let, přičemž nejdelší popsané přežití s GBM bylo 34 let. Přežití bez progrese (progression free survival; PFS) bylo v jejich analýze velice důležitým faktorem, který umožňoval VLTS. Autoři však konstatují nepředvídatelnost tohoto onemocnění, jelikož zaznamenali dva pacienty s pouhým 3měsíčním PFS, kteří přitom dosáhli OS 13 a 21 let.
V ČR bychom rádi upozornili na případ z roku 1961, kdy byl na plzeňské neurochirurgii operován 10letý chlapec s diagnózou GBM (ověřeno recentně druhým čtením, v dětském věku naštěstí velice vzácného s incidencí 0,8 na 100 000 mladších 19 let). Jednalo se o expanzivní proces lokalizovaný v zadní části bazálního temporálního laloku, který byl zobrazen pomocí angiografie. Pacient měl vstupně atrofii papil zrakového nervu oboustranně, takže byl celý život téměř nevidomý. Jeho dosavadní doba OS je 64 let (osobní komunikace a souhlas – doc. Jan Mraček, Ph.D.). Dle nové klasifikace se jedná o difuzní high-grade gliom dětského typu (pHGG), H3-wildtype a IDHwt, přičemž jeho nejpříznivější variantou je pHGG RTK2 s amplifikací EGFR a mutací promotoru TERT [13].
Můžeme-li se vyjádřit k proliferačnímu indexu Ki-67 při opakované resekci u našich 12 pacientů podstoupivších reoperaci, Ki-67 u osmi (67 %) z nich klesal (u jednoho je trend neznámý). Tento pokles u šesti z nich predikoval další přežití delší 12 měsíců po poslední reoperaci. Prognostickou hodnotu Ki-67 v poprvé resekovaném histologickém materiálu hodnotili i indičtí autoři [14], kteří ve své kohortě 129 pacientů znamenali 14 pacientů s OS > 3 roky (10,8 %), kdy střední index Ki-67 byl u LTS 15 % oproti 25 % u skupiny STS. Tato hodnota je oproti naší skupině 20 LTS (u jednoho pacienta hodnotu nemáme k dispozici) pacientů velice nízká. U našich pacientů byla průměrná hodnota Ki-67 v primárním vzorku 35 % (15–70 %).
Závěrem první části diskuze nelze opomenout výsledek analýzy americké národní databáze (The National Cancer Database; NCDB) z let 2004–2013 z Mayo Clinic v Rochesteru [15]. Z 88 919 pacientů s GBM přežilo déle než 3 roky 8 757 (9,8 %) pacientů. Tato analýza představuje nejrobustnější námi zaznamenanou kohortu pacientů. Kromě běžných příznivých prognostických znaků (nižší věk, méně komorbidit a MGMTp hypermethylace) byl dalším příznivým faktorem pro LTS faktor soukromého zdravotního pojištění (64,5 % oproti 42,6 %) a s tím související dostupnost trimodální terapie. To je faktor, který pacienti a lékaři v podmínkách našeho zdravotnictví naštěstí zatím nemusí řešit. Každopádně i v této rozsáhlé databázi dochází od roku 2004 do 2013 k postupnému nárůstu 3letého OS o 2,5 %, což autoři vysvětlují nárůstem četnosti aplikace trimodální léčby (zejména chemoterapie o 17,3 %, dále radioterapie o 5 % a operace o 4,8 %).
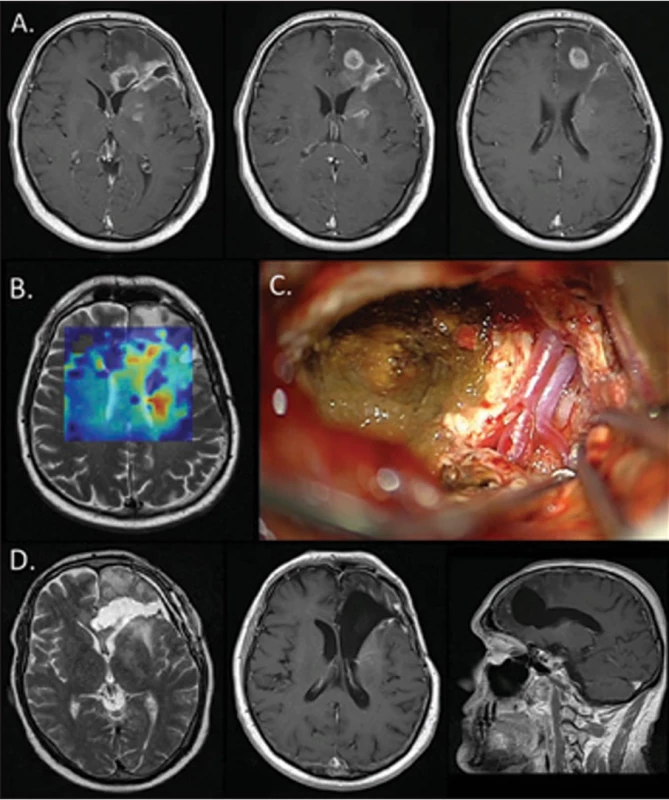
Při další rešerši literatury jsme však zaznamenali některé neobvyklé markery delšího přežití týkající se vstupního obrazu nádoru na MR. Byla to popsaná závislost prognózy jednak na vstupním středočárovém přetlaku v práci Johannese Wacha et al. [16]. Pokud byla deviace septum pellucidum ≥ 1 cm, jednalo se o statisticky významný nepříznivý prognostický znak pro OS pacienta. Autoři z Bonnu pozorovali střední OS u pacientů s „malým přetlakem“ 18 měsíců oproti 9 měsícům u skupiny pacientů s „velkým přetlakem“. Tento závěr nemůžeme jednoznačně potvrdit, pacientů se předoperačním midline shiftem ≥ 10 mm a OS > 3 roky jsme nalezli sedm (33 %), přičemž dosáhli středního OS 94 měsíců (7,8 roku). Celkem 14 pacientů (67 %) jsme vstupně operovali s „malým přetlakem“ a ti dosáhli středního OS 79 měsíců (6,6 roku). V našem souboru tedy 1/3 pacientů vstupně postihoval nádor způsobující významný midline shift (obr. 4). Možné bias spatřujeme u citovaného souboru německých autorů v disproporci obou skupin, „malý přetlak“ byl vstupně u 173 pacientů (87 %) a „velký přetlak“ pouze u 25 pacientů (13 %). Vstupní klinický stav (KPS) u obou bonnských skupin byl však podobný a negativní vliv počátečního midline shiftu ≥ 10 mm na OS autoři částečně vysvětlují významnějším postupným snížením KPS (< 70 %) v této skupině, a to ihned po propuštění a pak ve 3. a 6. měsíci sledování. Dá se tedy říci, že vstupní midline shift zvýšil také riziko resekčního výkonu. Současně nutno konstatovat, že srovnání s naším souborem je zatíženo selekčním bias, kdy v našem souboru byli pouze pacienti s přežitím alespoň 3 roky. Autoři výše uvedené studie v diskuzi upozorňují na zajímavou hypotézu radiologů z Clevelandu [17], kteří hodnotí jako nepříznivý prognostický znak stranovou lokalizaci glioblastomu v pravé hemisféře se zvýšením Mass Effect Deformation Heterogeneity (MEDH) v elokventních strukturách. Tím dochází k delší asymptomatičnosti růstu tumoru v nondominantní hemisféře s výslednou vyšší kompresí elokventních struktur. Skutečně 67 % našich pacientů s OS > 3 roky mělo nádor uložený v levé (dominantní) hemisféře. Dalším negativním prognostickým znakem dle literatury může být postižení periventrikulární oblasti. Práce Sebastiana Adeberga et al. z Heidelbergu [18] srovnává lokalizaci nádoru u 50 pacientů s OS > 3 roky (LTS) a 50 pacientů s OS < 1 rok (short term survivors; STS). Hodnotí, zda léze dosahovala kortikálního povrchu, či nikoli, a naopak zda hluboký okraj enhancementu zasahoval ≤ 10 mm k okraji komorového systému, či nikoliv. Tumor u 44 STS (88 %) a 33 LTS (68,8 %) zasahoval ≤ 10 mm k okraji komorového systému a naopak u 21 LTS (43,8 %) tumor dosahoval kortexu oproti 16 STS (32 %). V našem souboru 12 pacientů (57 %) mělo nádor ≤ 10 mm k okraji komorového systému, nicméně nejednalo se pouze o frontální roh postranní komory, ale u sedmi pacientů se jednalo o atrium komory nebo temporální roh. Tedy ani jednu z uvedených myšlenek nemůžeme jednoznačně podpořit, kromě faktu, že u všech našich pacientů s OS > 3 roky glioblastom infiltroval také povrch kortexu hemisféry, byť v 24 % (5/21) nikoliv na její konvexitě, a pouze u jednoho pacienta (4,7 %) infiltroval hluboké struktury mozku – bazální ganglia. Tento pacient s velice dlouhou dobou přežití (11,8 roku) ukazuje nepředvídatelnost chování léčeného GBM (obr. 5). Negaci infiltrace kortexu však považujeme v naší běžné praxi za neobvyklou, tedy jsme tuto možnost ověřili u našeho souboru 124 GBM operovaných během let 2015–2018 (za 4 roky) a pouze u tří pacientů před první operací pro GBM enhancující část nádoru nedosahovala povrchu kortexu mozku (2,4 %). Další prací prezentující neobvyklé výsledky je studie francouzských autorů [19], kteří na souboru 85 pacientů posuzují hodnoty prostého vyšetření krevního obrazu (KO) před operací. Vyšší poměr neutrofilů k lymfocytům (neutrophil-to-lymphocyte ratio; NLR > 2,42), trombocytóza (tr > 236×109/l) a nižší počet erytrocytů (ery < 4,59×1012/l) jim vyšly jako prognosticky nepříznivé a přitom statisticky nezávislé faktory. Problémem bylo vyřazení poměrně velkého počtu pacientů, u nichž byly již v době vyšetření KO nasazeny kortikoidy. U našich 11 stále žijících pacientů jsme pozorovali ve vstupním KO pouze ve čtyřech případech (36 %) prognosticky „dobré hodnoty“, u jednoho pacienta jsme hodnoty nedohledali (byl vyšetřen v jiné nemocnici), ale u šesti pacientů byly vstupní hodnoty erytrocytů / trombocytů / obou elementů „nepříznivé“ (vždy u dvou pacientů). Zajímavější proměnnou může být NLR (neutrophil-to-lymphocyte ratio), uvedená studie udává v diskuzi souznění svých výsledků s dalšími 11 studiemi a i ty vysvětlují nepříznivý vliv vysokého počtu neutrofilů v KO. Autoři vysvětlují, že tento poměr je přítomen i lokálně v oblasti GBM (vysoká infiltrace tumoru neutrofily oproti nízkému výskytu CD3 pozitivních T lymfocytů) a tyto neutrofily se podílejí na zvýšení proliferace gliomových kmenových buněk (GSCs) nadregulací exprese S100A4, dále neurotrofily indukovaná ferroptosa (akumulace peroxidovaných lipidů) způsobuje uvnitř GBM nekrózy a je tím spojena se zvýšením infiltrativní invazivity nádoru.
Limitací našeho souboru je relativně malý počet zařazených pacientů a taktéž nesporný fakt, že se nejedná o všechny námi odoperované pacienty s OS > 3 roky, víme o jednom pacientovi, který navzdory přežití delšímu 4 let odmítal klinickou i grafickou dispenzarizaci, a navíc podstoupil pouze operaci bez následné radiochemoterapie.
Závěr
V naší práci upozorňujeme na nutnost dlouhodobého sledování doby přežití i u pacientů s tak nepříznivou onkologickou diagnózou, jako je glioblastom (GBM IDHwt). Zaznamenali jsme 21 pacientů s přežitím delším 3 let, medián aktuálního přežití bez započtení odhadu přežití 11 žijících pacientů dle Kaplan Meiera je 53 měsíců (4,4 roku) v rozmezí od 38 měsíců po 228 měsíců (19 let). V analýze celého souboru pacientů (vč. cenzorování dosud žijících pacientů) jsme při mediánu sledování 74 měsíců pozorovali medián celkového přežití 142 měsíců (11,8 roku) a s 95% intervalem spolehlivosti pro medián doby přežití v rozmezí od 46 do 142 měsíců (nedosaženo). Dle retrospektivních studií uvedených v literatuře nelze kromě nižšího věku, vstupně dobrého klinického stavu a hypermethylace MGMTp predikovat dobu přežití delší 3 let. Dle naší zkušenosti a dispenzarizovaného souboru 21 pacientů s GBM IDHwt a OS > 3 roky je pro vyslovení naděje na lepší prognózu u daného pacienta vhodné dosažení maximálně radikální resekce. Radikální resekce bylo dosaženo u 19 pacientů z 21 (90 %), ovšem v některých případech se nejednalo o první resekční výkon. Zcela zásadní je dokončení radiochemoterapie podle Stuppova protokolu. Stran počtu procedur a modalit další léčby, zejména pokračování v chemoterapii, není zcela jasné, zda tato léčba přímo vede k dlouhodobému přežití nebo zda se jedná u těchto pacientů o specifický podtyp glioblastomu s lepší prognózou. Na základě naší práce nemůžeme potvrdit nepříznivý vliv vstupních charakteristik grafického zobrazení daného tumoru MR – vstupního středočárového přetlaku a postižení periventrikulární oblasti tumorem. Vyšetření vstupního krevního obrazu v době zjištění suspektního GBM a zejména určení NLR lze jednoduše zařadit do vyšetřovacího protokolu.
Etické aspekty
Práce byla provedena ve shodě s Helsinskou deklarací z roku 1975 a jejími revizemi v letech 2004 a 2008. Práce byla schválena Etickou komisí Masarykovy nemocnice dne 23. 9. 2016.
Grantová podpora
Práce byla podpořena MZ ČR – RVO (MOU, 00209805) a grantem AZV ČR č. NU23-08-00307 a NU23-03-00100.
Konflikt zájmů
Autoři deklarují, že v souvislosti s předmětem studie nemají žádný konflikt zájmů.
Zdroje
1. Stupp R, Mason WP, van den Bent MJ et al. Radiotherapy plus concomitant and adjuvant temozolomide for glioblastoma. N Engl J Med 2005; 352 (10): 987–996. doi: 10.1056/NEJMoa043330.
2. Bartoš R, Ospalík D, Malucelli A et al. Retrospektivní autoevaluace výsledků operací intrinsických mozkových nádorů – konsekutivní kohorta 270 operací v rámci jednoho neurochirurgického centra NOS ČOS (Neuroonkologické sekce České onkologické společnosti) z let 2015–2017. Cesk Slov Neurol N 2019; 82/115 (4): 401–409. doi: 10.14735/amcsnn2019401.
3. Halaj M, Kalita O, Šlachta M et al. Vztah mezi objemem postresekčního rezidua a celkovým přežíváním pacientů s glioblastomem – studie v rámci jednoho neuroonkologického centra. Cesk Slov Neurol N 2024; 87 (1): 53–60. doi: 10.48095/cccsnn202453.
4. Louis DN, Perry A, Wesseling P et al. The 2021 WHO Classification of Tumors of the Central Nervous System: a summary. Neuro Oncol 2021; 23 (8): 1231–1251. doi: 10.1093/neuonc/noab106.
5. Hendrych M, Barák M, Valeková H et al. Přehled difuzních gliomů dle WHO klasifikace 2021 – 1. část: difuzní gliomy dospělého typu. Cesk Slov Neurol N 2023; 86/119 (6): 359–368. doi: 10.48095/cccsnn2023359.
6. Krex D, Klink B, Hartmann C et al. Long-term survival with glioblastoma multiforme. Brain 2007; 130 (Pt 10): 2596–2606. doi: 10.1093/brain/awm204.
7. Mirestean CC, Iancu RI, Iancu DPT. Re-irradiation in high-grade gliomas – a topic still under debate. Cesk Slov Neurol N 2025; 88 (2): 89–94. doi: 10.48095/cccsnn202589.
8. Bartoš R, Šoula O, Šimonová G. Léčba recidivy či rezidua multiformního glioblastomu pomocí stereotaktické radiochirurgie (gama nůž) – společně hodnocený soubor dvou neurochirurgických pracovišť. Cesk Slov Neurol N 2018; 81/114 (5): 556–562. doi: 10.14735/amcsnn2018556.
9. Huang B, Yu Z, Liang R. Effect of long-term adjuvant temozolomide chemotherapy on primary glioblastoma patient survival. BMC Neurol 2021; 21 (1): 424. doi: 10.1186/s12883-021-02461-9.
10. Hertler C, Felsberg J, Gramatzki D et al. Long-term survival with IDH wildtype glioblastoma: first results from the ETERNITY Brain Tumor Funders‘ Collaborative Consortium (EORTC 1419). Eur J Cancer 2023; 189 : 112913. doi: 10.1016/j.ejca.2023.05.002.
11. Marton E, Giordan E, Siddi F et al. Over ten years overall survival in glioblastoma: A different disease? J Neurol Sci 2020; 408 : 116518. doi: 10.1016/j.jns.2019.116518.
12. Tykocki T, Eltayeb M. Ten-year survival in glioblastoma. A systematic review. J Clin Neurosci 2018; 54 : 7–13. doi: 10.1016/j.jocn.2018.05.002.
13. Hendrych M, Barák M, Valeková H et al. Přehled difuzních gliomů dle WHO klasifikace 2021 – 2. část: difuzní gliomy dětského typu. Cesk Slov Neurol N 2024; 87/120 (1): 9–17. doi: 10.48095/cccsnn202409.
14. Madhugiri VS, Moiyadi AV, Shetty P et al. Analysis of factors associated with long-term survival in patients with glioblastoma. World Neurosurg 2021; 149 : 758–765. doi: 10.1016/j.wneu.2021.01.013.
15. Zreik J, Moinuddin FM, Yolcu YU et al. Improved 3-year survival rates for glioblastoma multiforme are associated with trends in treatment: analysis of the National Cancer Database from 2004 to 2013. J Neurooncol 2020; 148 (1): 69–79. doi: 10.1007/s11060-020-03467-2.
16. Wach J, Hamed M, Schuss P et al. Impact of initial midline shift in glioblastoma on survival. Neurosurg Rev 2021; 44 (3): 1401–1409. doi: 10.1007/s10143-020-01328-w.
17. Prasanna P, Mitra J, Beig N et al. Mass Effect Deformation Heterogeneity (MEDH) on Gadolinium-contrast T1-weighted MRI is associated with decreased survival in patients with right cerebral hemisphere glioblastoma: a feasibility study. Sci Rep 2019; 9 (1): 1145. doi: 10.1038/s41598-018-37615-2.
18. Adeberg S, Bostel T, König L et al. A comparison of long-term survivors and short-term survivors with glioblastoma, subventricular zone involvement: a predictive factor for survival? Radiat Oncol 2014; 9 : 95. doi: 10.1186/1748-717X-9-95.
19. Clavreul A, Lemée JM, Soulard G et al. A simple preoperative blood count to stratify prognosis in isocitrate dehydrogenase-wildtype glioblastoma patients treated with radiotherapy plus concomitant and adjuvant temozolomide. Cancers (Basel) 2021; 13 (22): 5778. doi: 10.3390/cancers13225778.
Štítky
Dětská neurologie Neurochirurgie NeurologieČlánek vyšel v časopise
Česká a slovenská neurologie a neurochirurgie

2025 Číslo 5
-
Všechny články tohoto čísla
- Anatomie útlaku nervus ulnaris
- Časná diagnostika tuberózní sklerózy – návrh postupu při sledování dětí s prenatálním nebo perinatálním nálezem rhabdomyomu srdce
- Stav kolaterálního oběhu před výkonem predikuje prognózu pacientů s akutní ischemickou cévní mozkovou příhodou podstupujících mechanickou trombektomii
- Vyhodnocení souboru dlouhodobě přežívajících pacientů s glioblastomem
- Účinky léčby v průběhu celého onemocnění v kombinaci s tvorbou myšlenkových map na neurologické funkce a prognózu pacientů podstupujících evakuaci hematomu při hypertenzním krvácení do mozku
- Embolizace střední meningeální tepny v léčbě chronického subdurálního hematomu – zkušenosti jednoho centra
- Život a smrt prof. Kurta Albrechta – posledního přednosty Psychiatricko-neurologické kliniky Německé Karlovy Univerzity v Praze
- Chirurgická léčba oboustranné dehiscence horního semicirkulárního kanálku
- Léčba epilepsie – vytyčení cíle a hledání lepší cesty k němu
- Cenobamát letem klinickým světem
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle
- Anatomie útlaku nervus ulnaris
- Vyhodnocení souboru dlouhodobě přežívajících pacientů s glioblastomem
- Embolizace střední meningeální tepny v léčbě chronického subdurálního hematomu – zkušenosti jednoho centra
- Časná diagnostika tuberózní sklerózy – návrh postupu při sledování dětí s prenatálním nebo perinatálním nálezem rhabdomyomu srdce
