Chirurgická liečba degeneratívnej skoliózy
Surgical treatment of degenerative scoliosis
Demographic aging of population leads also to an increase in prevalence of degenerative disc disease, which can lead to formation of degenerative scoliosis, mainly in the lumbar region. This can be a source of progressive back pain, radicular pain and claudication symptoms with decreased mobility. This condition is often resistant to conservative treatment and becomes an issue of reevaluation of surgical treatment. Surgical armamentarium includes isolated decompression, decompression with short fusion, and decompression with long fusion and correction of deformity. Any impact on this complicated pathology is associated with high risk of perioperative complications, thus the risks and benefits of surgery should be carefully discussed preoperatively.
Keywords:
degenerative scoliosis – surgical treatment – deformity – short fusion – long fusion
Autoři:
J. Mišovič 1; D. Žingor 1; J. Šrámek 2
Působiště autorů:
Neurochirurgická klinika FNsP Nové, Zámky, Slovensko
1; Klinika ProSpine, Bogen, Německo
2
Vyšlo v časopise:
Cesk Slov Neurol N 2020; 83/116(5): 508-513
Kategorie:
Přehledný referát
doi:
https://doi.org/10.14735/amcsnn2020508
Souhrn
Demografické starnutie populácie sa prejavuje aj zvýšenou prevalenciou degeneratívneho postihnutia chrbtice, ktoré môže viesť až ku vzniku degeneratívnej skoliózy, hlavne v lumbálnej oblasti. Táto môže viesť k progresívnemu bolestivému syndrómu s axiálnymi bolesťami, koreňovým dráždením a klaudikačnými ťažkosťami s obmedzením mobility. Stav je často rezistentný na konzervatívnu liečbu a stáva sa predmetom prehodnotenia možností chirurgickej liečby. V armamentáriu chirurgickej liečby sú izolované dekompresívne výkony, dekompresívny výkon s krátkou fúziou a dekompresia asociovaná s dlhou fúziou a korekciou deformity. Akýkoľvek zásah do tejto komplikovanej patológie je asociovaný s vysokým rizikom perioperačných komplikácií, preto by mali byť riziká a benefity dôsledne analyzované predoperačne.
Klíčová slova:
degeneratívna skolióza – chirurgická liečba – deformita – krátka fúzia – dlhá fúzia
Úvod
Skolióza je definovaná ako laterálno-rotačná deformita chrbtice s Cobbovým uhlom viac ako 10° [1,2]. Termín degeneratívna skolióza predstavuje v najužšom slova zmysle de novo získanú deformitu u pacientov vo vyššom veku na podklade degeneratívneho postihnutia chrbtice bez preexistujúcej deformity [3]. Benjamin Benner [4], ako jeden z prvých autorov používajúcich termín degeneratívna skolióza ale uvádza ako jeden z kofaktorov vzniku krivky, i v dlhšom časovom horizonte, predchádzajúci chirurgický zákrok, teda ako následok iatrogénneho poškodenia chrbtice. V širšom slova zmysle je degeneratívna skolióza krivkou vzniknutou v dospelosti na podklade progresívneho asymetrického degeneratívneho postihnutia, a to buď de novo, po operácii chrbtice, alebo ako progresia preexistujúcej juvenilnej/adolescentnej idiopatickej skoliózy na podklade degeneratívnych zmien, ďalej úlohu zohrávajú aj viacpočetné osteoporotické zlomeniny chrbtice.
Prevalencia degeneratívnej skoliózy bola v staršej literatúre uvádzaná v rozmedzí 1,4–32 % [5–7]. V práci z roku 2005, ktorá sa uskutočnila na dobrovoľníkoch starších ako 60 rokov, bola konštatovaná prevalencia tejto deformity až 68 % s priemerným vekom 70,5 roka [8]. Degeneratívna skolióza väčšinou začína v piatej dekáde života a prevalencia ako aj progresia deformity stúpa s vekom [3].
Je predpokladom, že starnutie populácie so sebou prinesie aj zvýšenú prevalenciu ochorenia [9]. Toto ochorenie je spojené so signifikantnou morbiditou zahrňujúcou axiálne a radikulárne bolesti, slabosť, obmedzenie mobility. Zhoršenie koronárnych a sagitálnych rádiologických parametrov koreluje so zvýraznením bolestí a zhoršenou kvalitou života [10], naopak chirurgická korekcia týchto parametrov vedie k zlepšeniu stavu pacienta [11,12].
Patofyziológia
Všeobecne akceptovaným patofyziologickým mechanizmom ochorenia je asymetrická degenerácia medzistavcovej platničky a facetových kĺbov, ktorá svojou asymetrickou záťažou chrbtice postupne vedie k rozvoju degeneratívnej skoliózy [13]. Ďalší príspevok predstavuje postmenopauzálna osteoporóza, čím sa dá vysvetliť vyššia prevalencia v ženskej populácii nad 50 rokov [2].
Degeneratívne postihnutie väčšinou začína na 1–2 pohybových segmentoch chrbtice. Progresívne znižovanie výšky medzistavcovej platničky vedie ku presunu fyziologickej záťaže na zadný stĺpec, čo je sprevádzané so zvýšenou záťažou faciet, s ich abnormálnym pohybom. Tento proces je sprevádzaný rozvojom facetovej hypertrofie a hypertrofiou ligament [14]. Hypertrofia štruktúr chrbtice, formácia osteofytov vedú k stenotizácii spinálneho kanála a neuroforamenov, ako aj k hypermobilite a instabilite [15]. Tieto spondylotické a spondylartrotické zmeny vedú k bludnému kruhu, ktorého výsledkom sú zmeny v biomechanike vyúsťujúce v spondylolistéze alebo rotačnej či laterálnej subluxácii driekovej chrbtice so vznikom degeneratívnej deformity. Skoliotická krivka teda vzniká laterálnou a rotačnou subluxáciou z progresívnych asymetrických degeneratívnych zmien diskov a faciet, pričom vrchol tejto krivky je najčastejšie v strednej časti driekovej chrbtice [2]. Práve laterálna subluxácia (okrem ostatných degeneratívnych zmien) ju odlišuje od juvenilnej/adolescentnej idiopatickej skoliózy. Chirurgické ošetrenie spinálnej stenózy laminektómiou, pre neurogénne klaudikácie na vrchole skoliotickej krivky, môže viesť k progresii skoliózy so zhoršením klinického stavu s nutnosťou rozsiahleho stabilizačného výkonu v budúcnosti [16].
Klinický obraz
Bolesť
Bolesť je najčastejším symptómom degeneratívnej skoliózy. Axiálne bolesti sú najčastejšie prítomné na konvexnej ploche skoliotickej krivky. Sú dôsledkom degeneratívnych zmien medzistavcových platničiek a facetových kĺbov [17]. Preťažené paravertebrálne svalstvo môže byť zdrojom signifikantnej bolesti, so stratou svojej podpornej funkcie, čo vedie do bludného kruhu zhoršujúceho ochorenie [2]. Radikulárna bolesť môže byť spôsobená foraminálnou stenózou na konkávnej ploche skoliózy [18], ale častejšie na opačnej konvexnej ploche skoliózy môže byť spôsobená natiahnutím miechových koreňov. Centrálna stenóza spinálneho kanála môže byť príčinou neurogénnych klaudikácií [19]. Na rozdiel od centrálnej stenózy, kedy úľavu od klaudikácií prináša postoj v predklone, pri degeneratívnej skolióze je úľavová poloha pri sedení s podporou trupu rukami.
Deformita
Po dosiahnutí určitého stupňa môže skolióza vzhľadom na vzniknutý bludný kruh axiálneho preťažovania automaticky progredovať, čo je indikáciou na chirurgickú liečbu vzhľadom na tendenciu k progresii ako aj vplyv komorbidít vo vyššom veku [20].
Diagnostické zhodnotenie
Okrem konvenčnej rádiologickej diagnostiky (RTG-dynamické snímky lumbosakrálnej chrbtice, úplne kruciálne je zhotovenie snímkov celej chrbtice vrátane panvy na dlhý formát k zhodnoteniu kompenzácie/dekompenzácie skoliózy a spinopelvických parametrov) sú prínosom aj diagnostické výkony ako facetové, epidurálne blokády, koreňové blokády za účelom stanovenia generátora ťažkostí [21]. Špirálová CT s 3D rekonštrukciou poskytuje verný anatomický obraz deformity s dobrým zobrazením kostných štruktúr pre predoperačné plánovanie. Obraz MR je nutné hodnotiť s prihliadnutím na komplexnosť deformity, kedy obraz monosegmentálnej spinálnej stenózy na vrchole skoliotickej krivky by nemal byť vnímaný ako dominujúca patológia.
Kľúčové rádiologické parametre
Cobbov uhol
Používa sa na meranie stupňa závažnosti skoliotickej krivky. Na predozadnej projekcii je tvorený líniou pozdĺž hornej krycej platničky kraniálneho stavca (stavca s najväčším inklinačným uhlom nad vrcholom skoliotickej krivky) a dolnou krycou platničkou kaudálneho stavca (stavca s najväčšou deklináciou pod vrcholom skoliotickej krivky) [22].
Globálny spinálny balans
Na zhodnotenie balansu panvy, hrudnej a driekovej chrbtice sa používajú viaceré parametre ako aj vzájomné vzťahy sakra, panvy a hlavíc stehnových kostí.
Koronálne parametre
Hodnotia sa na predozadnom snímku celej chrbtice. Dekompenzácia skoliózy sa hodnotí podľa vzdialenosti medzi olovnicovou líniou stredom tela stavca C7 (C7PL) a centrálnou sakrálnou vertikálnou líniou. Sklon panvy (pelvic obliquity) je meraný v koronálnej rovine ako uhol medzi horizontálnou líniou a pelvickou koronálnou referenčnou líniou, ktorá predstavuje líniu medzi hornými okrajmi lopát bedrových kostí. Prítomný sklon panvy by mal viesť k prešetreniu diskrepancie dĺžky končatín [23].
Sagitálne parametre
Hodnotia sa na bočnom snímku celej chrbtice. Sagitálna vertikálna os (SVA) je vzdialenosť medzi C7PL a zadným okrajom hornej krycej platničky S1. Pokiaľ prechádza C7PL pred týmto bodom, je hodnotená SVA ako pozitívna, pokiaľ prechádza za týmto bodom hodnotí sa ako negatívna. Pozitívna sagitálna imbalancia koreluje so zvýšenou pravdepodobnosťou bolestí driekovej chrbtice [23].
Hrudná kyfóza
Meria sa ako uhol medzi krycími platničkami Th2–Th12, medzi hornou krycou platničkou horného stavca a dolnou krycou platničkou dolného stavca (29–39° u dospelej populácie, nad 60 rokov približne 35°) [24].
Drieková lordóza
Meria sa ako uhol medzi hornou krycou platničkou Th12 a dolnou krycou platničkou S1 (50–54° u dospelých, u pacientov vo vyššom veku približne 40°) [24].
Incidencia panvy (pelvic incidence)
Je definovaná v bočnej projekcii ako uhol medzi líniou hlavíc stehnových kostí ku stredu hornej krycej platničky S1 a vertikálnou čiarou kolmou na stred hornej krycej platničky S1 (priemerné hodnoty 41–48°) [25].
Náklon panvy (pelvic tilt)
Je vyjadrením retroverzie panvy. Predstavuje uhol medzi vertikálnou líniou cez hlavice stehnových kostí a líniou z centra stehnovej kosti k stredu hornej krycej platničky S1 (priemerné hodnoty 5–13°) [24].
Náklon sakra (sacral slope)
Je uhol medzi horizontálou a líniou kolmou na hornú kryciu platničku S1 (priemerné hodnoty 34–38°) [23,24].
Náklon Th9 (T9 tilt)
Meria sa ako uhol medzi vertikálou a líniou spájajúcou stred medzi hlavicami stehnových kostí a stred tela stavca T9 [25].
Konzervatívna liečba
Pri ľahšom priebehu ochorenia bez závažnejšieho neurologického deficitu je doporučované využiť možnosti konzervatívnej liečby zahrňujúce užívanie nesteroidných antiflogistík, myorelaxancií, možností fyzikálnej terapie, posturálny tréning [26] Pri výraznejšom bolestivom syndróme je možné využiť analgetickú liečbu pod vedením algeziológa. Používanie bedrového pásu môže poskytnúť prechodnú úľavu, avšak jeho extenzívne používanie môže viesť k dekompenzácii paraspinálnej muskulatúry s celkovým zhoršením deformity a symptomatológie [27].
Chirurgická liečba
Indikácia ku chirurgickej liečbe predstavuje komplexný rozhodovací proces, ktorý by mal zohľadňovať viaceré skutočnosti, s prehodnotením symptómov, ktoré sú ovplyvniteľné chirurgicky (tab. 1). Dôležitý je celkový stav pacienta so zohľadnením komorbidít, ktoré sú u starších pacientov frekventovanejšie, a vyplýva z nich aj zvýšená miera perioperačných komplikácií. Ďalej je dôležitá kvalita kostných štruktúr, pričom osteoporóza môže viesť k zlyhaniu fixačného systému. V neposlednom rade je dôležité brať do úvahy aj očakávania pacienta [28]. Cieľom chirurgickej liečby je úľava od axiálnych a radikulárnych bolestí, neurogénnych klaudikácií a korekcia deformity [29].
![Matrica predoperačného rozhodovania pri operačnej liečbe degeneratívnej skoliózy na základe klinických a rádiologických
parametrov (prevzaté od [29]).](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image_pdf/3c23baf4b4892f4f2c0486746a36fe05.png)
Možnosti chirurgickej liečby
Na základe analýzy klinického obrazu a rádiologických parametrov bol v roku 2010 v práci Silvu a Lenkeho postulovaných 6 úrovní chirurgickej liečby pri degeneratívnej skolióze [29]:
- izolovaná dekompresia;
- dekompresia a limitovaná inštrumentovaná zadná fúzia;
- dekompresia s inštrumentovanou zadnou fúziou v celom rozsahu krivky;
- dekompresia s prednou a zadnou inštrumentovanou fúziou;
- hrudná inštrumentácia a predĺženie fúzie;
- zahrnutie osteotómií.
U pacientov s neurogénnymi klaudikáciami, s malou skoliotickou krivkou (< 30°), bez výraznejšej laterálnej subluxácie (< 2 mm) je vhodné zvážiť izolovaný dekompresívny výkon bez inštrumentácie [30]. Takéto krivky majú tendenciu k formovaniu predných osteofytov, s relatívne normálnou hrudnou kyfózou bez globálnej imbalancie. Pri potrebe extenzívnejšej dekompresie je možné pridať krátku inštrumentovanú fúziu v prípade prítomnosti laterálnej subluxácie > 2 mm a neprítomnosti predných osteofytov v rozsahu dekompresie (obr. 1). Pri týchto výkonoch je však frekventné častejšie postihnutie priľahlých segmentov [31].
Fig. 1. 55-year old female patient with radicular pain in dermatomes L3 with neurogenic claudication, and with imaging fi ndings of unilateral subarticular stenosis and right foraminal stenosis in segment L3/4. After distraction of segment L4/5 on the left with an expandible PLIF
cage, decompression and XLIF of L3/4 was performed with signifi cant correction of deformity and subjective relief of the pain syndrome.
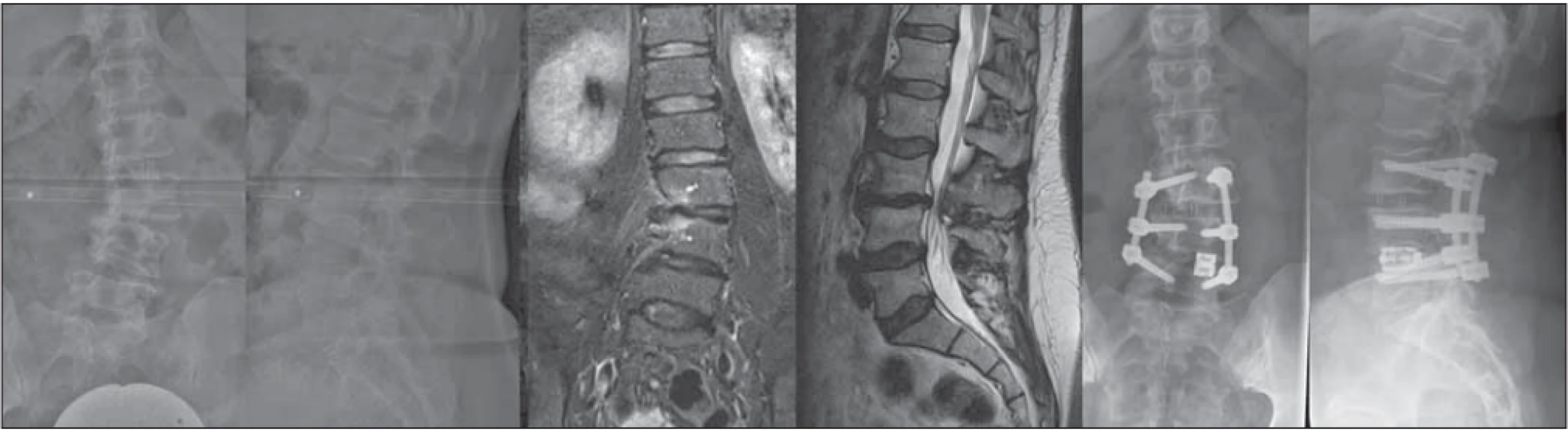
PLIF – posterior lumbar interbody fusion; XLIF – extreme lateral interbody fusion
Pri dominujúcich axiálnych bolestiach u pacientov s krivkami > 45° a > 2 mm laterálnou subluxáciou a neprítomnosti predných osteofytov prichádza do úvahy dekompresia a zadná inštrumentácia v rozsahu krivky. Implantáciou medzistavcových klietok je možné docieliť korekciu koronálnej a sagitálnej imbalancie. Asymetrická jednostranná implantácia PLIF (posterior lumbar interbody fusion) klietok môže významne pomôcť ku korekcii deformity, v poslednej dobe získava na obľube metóda XLIF (extreme lateral interbody fusion), najmä pre účinnú re-lordotizáciu pri kyfoskoliózach (obr. 2–4). Pri ľahkej sagitálnej imbalancii a u pacientov s rizikom pseudoartrózy pri izolovanej zadnej inštrumentácii je prínosom predná fúzia (úroveň IV), avšak za cenu zvýšenej morbidity. U pacientov s hrudnou hyperkyfózou so súčasne prítomnou sagitálnou imbalanciou je potrebné zahrnutie hrudnej chrbtice do fúzie, optimálne po Th10 vzhľadom na väčšiu stabilitu pre prítomnosť spojenia s pravými rebrami, na rozdiel od Th11–12 [32].
Fig. 2. 57-year old female patient after PLIF L5/S1 for isthmic spondylolisthesis (at a diff erent department) at that time with minimal
scoliotic curve. After 10 years, for the progression of the curve, extension of fi xation up to L3 was performed at the same department
– inadequate extension was chosen, and in 2 years,there was massive progression of severe decompensated kyphoscoliosis. Extensive
stabilization with complete correction of the deformity was made, with subjective alleviation of the pain syndrome.
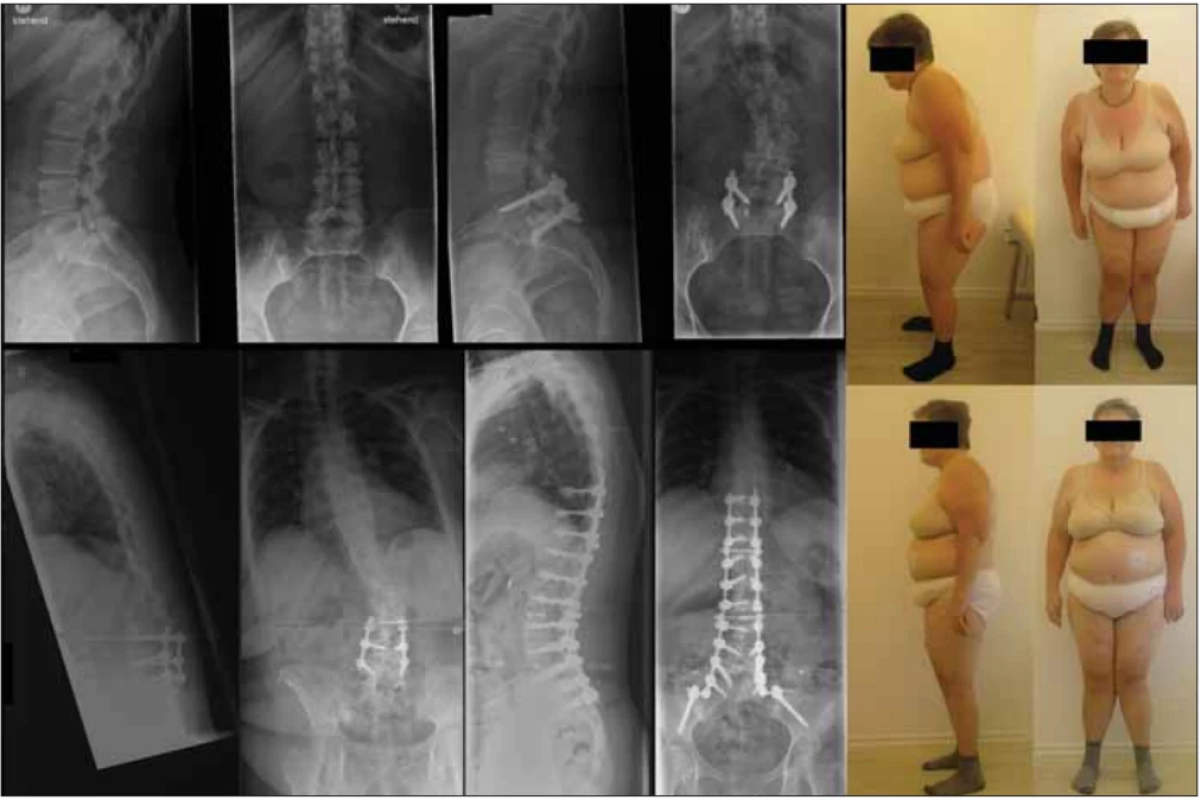
PLIF – posterior lumbar interbody fusion
Fig. 3. 58-year old male patient with major axial and radicular pain, able to walk only short distances due to neurogenic claudications.
Imaging fi ndings showed severe kyphoscoliosis (dominantly kyphosis) with spinal stenosis. After extensive decompression and stabilization, there was pain relief.

61-year old female patient with neurogenic claudication, correction, and fi xation of the T10/S1/iliac bone was performed
XLIF L1/2/3/4 was performed in the second phase with good clinical eff ects.

XLIF – extreme lateral interbody fusion
Pri rigidných deformitách je nevyhnutné využitie osteotómií (Smith-Petersen, pedicle subtraction osteotomy, eventuálne podľa Schwaba od parciálnej facetektómie až po viacetážové vertebrektómie) ku korekcii deformity [16]. Osteotómiou je možné dosiahnuť nielen rebalancovanie profilu chrbtice ale aj zníženie záťaže inštrumentácie [31].
Hlavné zásady pri rozhodovaní o rozsahu fúzie sú: nezastavovať na vrchole krivky, nezastavovať v teréne kyfózy, zahrnutie závažnej laterálnej subluxácie, zahrnutie spondylolistézy/retrolistézy, horný inštrumentovaný stavec optimálne v horizontálnej polohe, pri dlhých fúziách kaudálne zahrnutie až po os ilium [33].
Komplikácie chirurgickej liečby
Chirurgická liečba je vzhľadom na vyšší vek pacientov, veľakrát so závažnými komorbiditami zaťažená vyšším rizikom perioperačných komplikácií. Medzi najzávažnejšie komplikácie patria závažné krvné straty, náhla cievna mozgová príhoda, infarkt myokardu, neurologický deficit, infekcia, zlyhanie inštrumentácie, tromboembolizmus [34]. U pacientov nad 60 rokov sa pri chirurgickom riešení degeneratívnych zmien takmer u štvrtiny pacientov vyskytujú pooperačné komplikácie, pričom u pacientov po inštrumentovanom výkone je výskyt pooperačných komplikácii ešte vyšší [35].
Osteoporóza
Väčšina pacientov s degeneratívnou skoliózou sú ženského pohlavia a vzhľadom na vek sú po menopauze, čiže osteoporóza je faktorom zvyšujúcim riziko komplikácií so zlyhaním inštrumentácie, ako aj priebeh samotného ochorenia s progresiou skoliotickej krivky pri štrukturálne oslabených stavcoch. Za účelom minimalizácie týchto komplikácií sú vyvíjané rôzne typy skrutiek s väčším priemerom a prispôsobenými závitmi, ako aj možnosť augmentácie cementom [36].
Záver
Chirurgická liečba degeneratívnej skoliózy vyžaduje dôsledné predoperačné prehodnocovanie klinického a grafického nálezu s minimalizáciou rizika výberu nevhodného kandidáta. Cieľom je zlepšenie klinického stavu, zmiernenie bolestí, korekcia deformity, ako aj minimalizácia perioperačných komplikácií. Pri rozhodovaní o modalite liečby sa veľakrát jedná o kompromis medzi benefitmi operácie a rizikom komplikácií.
Konflikt záujmov
Autori deklarujú, že v súvislosti s predmetom práce nemajú žiadny konflikt záujmov.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
MUDr. Juraj Mišovič
Neurochirurgická klinika FNsP Nové Zámky
Slovenská 11
940 34 Nové Zámky
Slovensko
e-mail: juraj.misovic@gmail.com
Přijato k recenzi: 1. 10. 2020
Přijato do tisku: 5. 6. 2020
Zdroje
1. Robin GC, Span Y, Steinberg R et al. Scoliosis in the elderly: a follow-up study. Spine 1982; 7 (4): 355–359. doi: 10.1097/00007632-198207000-00005.
2. Aebi M. The adult scoliosis. Eur Spine J 2005; 14 (10): 925–948. doi: 10.1007/s00586-005-1053-9.
3. Pritchett JW, Bortel DT. Degenerative symptomatic lumbar scoliosis. Spine 1993; 18 (6): 700–703. doi: 10.1097/00007632-199305000-00004.
4. Benner B, Ehni G. Degenerative lumbar scoliosis. Spine 1979; 4 (6): 548–552.
5. Biot B, Pendrix D. Frequence de la scoliose lombaire an l’age adult. Ann Med Phys 1982; 25 : 251–254.
6. Francis RS. Scoliosis screening of 3,000 college-aged women. The Utah Study–Phase 2. Phys Ther 1988; 68 (10): 1513–1516.
7. Grevitt M, Khazim R, Webb J et al. The short form 36-health survey questionnaire in spine surgery. J Bone Joint Surg Br 1997; 79 : 485–492.
8. Schwab F, Dubey A, Gamez L et al. Adult scoliosis: prevalence, SF-36, and nutritional parameters in an elderly volunteer population. Spine 2005; 30 (9): 1082–1085. doi: 10.1097/01.brs.0000160842.43482.cd.
9. McCarthy I, Hostin R, O’Brien M et al. Health economic analysis of adult deformity surgery. Neurosurg Clin N Am 2013; 24 (2): 293–304. doi: 10.1016/j.nec.2012.12.005.
10. Adogwa O, Sure DR, LaBagnara M et al. Minimally invasive spine surgery and sagittal correction. Neurosurgery 2016; 63 (Suppl 1): 31–36.
11. Schwab FJ, Blondel B, Bess S et al. Radiographical spinopelvic parameters and disability in the setting of adult spinal deformity: a prospective multicenter analysis. Spine 2013; 38 (13): 803–812. doi: 10.1097/BRS.0b013e318292b7b9.
12. Blondel B, Schwab F, Ungar B et al. Impact of magnitude and percentage of global sagittal plane correction on health-related quality of life at 2-years follow-up. Neurosurgery 2012; 71 : 341–348.
13. Kyu JC, Young TK, Sang HS et al. Surgical treatment of adult degenerative scioliosis. Asian Spine J 2014; 8 (3): 371–381. doi: 10.4184/asj.2014.8.3.371.
14. Voháňka S, Mičánková, Adamová B. Lumbální spinální stenóza a neurogenní klaudikace. Cesk Slov Neurol N 2009; 72/105 (5): 405–417.
15. Kirkaldy-Willis WH, Wedge JH, Yong-Hing K et al. Pathology and pathogenesis of lumbar spondylosis and stenosis. Spine 1978; 3 (4): 319–328. doi: 10.1097/00007632-197812000-00004.
16. Graham RB, Sugrue PA, Koski TR. Adult degenerative scioliosis. Clin Spine Surg 2016; 29 (3): 95–107. doi: 10.1097/BSD.0000000000000367.
17. Weinstein SL, Dolan LA, Cheng JC et al. Adolescent idiopathic scoliosis. Lancet 2008; 371 : 1527–1537.
18. Šrámek J, Bertagnoli R. Léčba foraminálního výhřezu medziobratlové ploténky u istmické spondylolistézy technikou TLIF. Cesk Slov Neurol N 2015; 78/111 (4): 468–473.
19. Adamová B, Mechl M, Andrašinová T et al. Radiologické hodnocení lumbální spinální stenózy a jeho klinická korelace. Cesk Slov Neurol N 2015; 78/111 (2): 139–147. doi: 10.14735/amcsnn2015139.
20. Ali RM, Boachie-Adjei O, Rawlins B. Functional and radiographic outcomes after surgery for adult scoliosis using third-generation instrumentation techniques. Spine 2003; 28 (11): 1163–1169. doi: 10.1097/01.BRS.0000067267.04011.91.
21. Grubb SA, Lipscomb HJ. Diagnostic findings in painful adult scoliosis. Spine 1992; 17 (5): 518–527. doi: 10.1097/00007632-199205000-00009.
22. Van Goethem J, Van Campehout A, Van den Hauwe et al. Scioliosis. Neuroimaging Clin N Am 2007; 17 (1): 105–115. doi: 10.1016/j.nic.2006.12.001.
23. Kim W, Porrino JA, Hood KA et al. Clinical evaluation, imaging and management od adolescent idiopathic and adult degenerative scoliosis. Curr Probl Diagn Radiol 2018; 48 (4): 402–414. doi: 10.1067/j.cpradiol.2018.08.006.
24. Jada A, Mackel CE, Hwang SW et al. Evaluation and management of adolescent idiopathic scoliosis: a review. Neurosurg Focus 2017; 43 (4): E2. doi: 10.3171/2017.7.FOCUS17297.
25. Malfair D, Flemming AK, Dvorak MF et al. Radiographic evaluation of scoliosis: review. Am J Roentgenol 2010; 194 (Suppl 3): S8–S22. doi: 10.2214/AJR.07.7145.
26. Kuru T, Yeldan I, Dereli EE et al. The efficacy of three--dimensional Schroth exercises in adolescent idiopathic scoliosis: a randomised controlled clinical trial. Clin Rehabil 2016; 30 (2): 181–190. doi: 10.1177/0269215515575745.
27. van Dam BE. Nonoperative treatment of adult scoliosis. Orthop Clin North Am 1988; 19 (2): 347–351.
28. Albert TJ, Purtill J, Mesa J et al. Study design: health outcome assessment before and after adult deformity surgery. A prospective study discussion. Spine 1995; 20 (18): 2002–2004. doi: 10.1097/00007632-199509150-00009.
29. Silva FE, Lenke LG. Adult degenerative scioliosis: evaluation and management, Neurosurg Focus 2010; 28 (3): E1. doi: 10.3171/2010.1.FOCUS09271.
30. Cho KJ, Kim YT, Shon S et al. Surgical treatment of adult degeneative scoliosis. Asian Spine J 2014; 8 (3): 371. doi: 10.4184/asj.2014.8.3.371.
31. Cho KJ, Suk SI, Park SR et al. Short fusion versus long fusion for degenerative lumbar scoliosis. Eur Spine J 2008; 17 (5): 650–656. doi: 10.1007/s00586-008-0615-z.
32. Gupta MC. Degenerative scoliosis. Options for surgical management. Orthop Clin North Am 2003; 34 (2): 269–279. doi: 10.1016/s0030-5898 (03) 00029-4.
33. York PJ, Kim HJ. Degenerative scoliosis. Curr Rev Musculoskelet Med 2017; 10 (4): 547–558. doi: 10.1007/s12178-017-9445-0.
34. Bradford DS, Tay BK, Hu SS. Adult scoliosis: surgical indications, operative management, complications, and outcomes. Spine 1999; 24 (24): 2617–2629. doi: 10.1097/00007632-199912150-00009.
35. Snopko P, Kolarovszki B, Opšenák R et al. Skoré pooperačné komplikácie po plánovaných operáciách degenerovanej driekovej chrbtice u starších pacientov. Cesk Slov Neurol N 2018; 81/114 (4): 450–456. doi: 10.14735/amcsnn2018450.
36. Rinella A, Bridwell K, Kim Y et al. Late complications of adult idiopathic scoliosis primary fusions to L4 and above: the effect of age and distal fusion level. Spine 2004; 29 (3): 318–325. doi: 10.1097/01.brs.0000111838.98892.01.
Štítky
Dětská neurologie Neurochirurgie NeurologieČlánek vyšel v časopise
Česká a slovenská neurologie a neurochirurgie

2020 Číslo 5
-
Všechny články tohoto čísla
- Difuzní nízkostupňové gliomy
- Dechová rehabilitace u pacientů s amyotrofickou laterální sklerózou
- Socioekonomické dopady bolestí hlavy – příčiny a možnosti ovlivnění
- Neurorehabilitácia u pacientov s amyotrofickou laterálnou sklerózou
- Chirurgická liečba degeneratívnej skoliózy
- Funkční a strukturální změny na kortikální úrovni u pacientů s nespecifickými bolestmi zad v bederním úseku páteře
- Kognitivně-motorická interference po cévní mozkové příhodě
- Sonografické hodnocení nervus ischiadicus u jedinců s radikulární symptomatikou S1
- Taste strips – metoda samovyšetření chuti
- Test Amnesia Light and Brief Assessment (ALBA) – druhá verze a opakovaná vyšetření
- Účinnost mikrovaskulární dekomprese v porovnání s mikrovaskulární dekompresí s parciální senzorickou rhizotomií při klasické neuralgii trojklanného nervu – retrospektivní analýza 58 pacientů
- Pacient s Parkinsonovou nemocí v datových zdrojích Národního zdravotnického informačního systému
- Léčba intravenózní trombolýzou mimo iktové centrum
- Dekompresivní kraniektomie u maligního hemisferálního infarktu – monoinstitucionální retrospektivní analýza souboru 33 pacientů
- Dvoudobý nízkoprůtokový a vysokoprůtokový EC-IC bypass v prevenci ischemie při obětování vnitřní karotidy u intrakavernózního aneuryzmatu
- Stentování durálních splavů u idiopatické intrakraniální hypertenze
- Syndrom reverzibilní encefalopatie v zadní cirkulaci ve spojitosti s meningitidou vyvolanou Neisseria elongata
- Hyperbarická oxygenoterapie & mozek; přehled z výroční konference EUBS 2019
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle
- Difuzní nízkostupňové gliomy
- Dechová rehabilitace u pacientů s amyotrofickou laterální sklerózou
- Test Amnesia Light and Brief Assessment (ALBA) – druhá verze a opakovaná vyšetření
- Neurorehabilitácia u pacientov s amyotrofickou laterálnou sklerózou
