Self-management u dospělých pacientů po cévní mozkové příhodě – přehled self-management programů
Autoři:
R. Bečvářová 1; E. Gurková 2
Působiště autorů:
Ústav ošetřovatelství a porodní asistence LF OU, Ostrava, ČR
1; Fakulta zdravotníckych odborov, Prešovská univerzita v Prešove, Slovensko
2
Vyšlo v časopise:
Cesk Slov Neurol N 2026; 89(1): 16-26
Kategorie:
Přehledný referát
doi:
https://doi.org/10.48095/cccsnn202616
Souhrn
Cíl: Cílem literárního přehledu bylo identifikovat existující self-management programy pro dospělé po cévní mozkové příhodě a popsat jejich klíčové charakteristiky vč. obsahu, způsobu implementace a použitých nástrojů pro hodnocení výsledků. Výzkumná otázka formulovaná podle formátu Participants–Phenomenon of Interest–Context (P-PI-Co) zněla: Jaké self-management programy jsou určeny pro pacienty po CMP? Soubor a metodika: Literární přehled byl založen na narativní syntéze kvantitativních studií, které byly vyhledávány v databázích APA PsycINFO, Cinahl, Medline, ProQuest Central, SocINDEX a Web of Science v období od dubna do května 2025. Při zpracování přehledové studie byla využita metodologická doporučení Preferred Reporting Items for Systematic Reviews and Meta-Analyses (PRISMA 2020). Celkem bylo identifikováno 912 studií, z nichž bylo do přehledu zařazeno 10: osm randomizovaných kontrolovaných studií, jedna kvaziexperimentální a jedna intervenční kohortová studie. K hodnocení kvality těchto studií byly použity nástroje pro posouzení rizika systematické chyby – RoB 2 pro randomizované studie a ROBINS-I pro nerandomizované studie. Výsledky: Analýza identifikovala 10 kvantitativních studií zaměřených na self-management programy pro dospělé po prodělané CMP. Programy byly navrženy s ohledem na specifické potřeby a prostředí těchto pacientů. Sedm programů bylo hodnoceno jako účinné nebo slibné, a to zejména z hlediska zlepšení sebeúčinnosti, kvality života a vybraných klinických výstupů. Závěr: Programy self-managementu mohou být efektivním nástrojem podpory dospělých po cévní mozkové příhodě. Tyto programy mají potenciál zlepšit zvládání následků CMP, celkové zdraví i kvalitu života pacientů.
Klíčová slova:
cévní mozková příhoda – rehabilitace – self-management – komunitní zdravotnické služby
Úvod
Cévní mozková příhoda patří mezi hlavní příčiny úmrtí a zdravotního postižení ve světě. Podle údajů z roku 2021 ze studie globální zátěže nemoci 2021 (Global Burden of Disease Study 2021) byla CMP třetí nejčastější příčinou úmrtí, hned po ischemické chorobě srdeční a onemocnění COVID-19, a způsobila 7,3 milionu úmrtí celosvětově [1]. Ve stejném roce bylo diagnostikováno 11,9 milionu nových případů CMP a s jejími následky se potýkalo 93,8 milionu lidí [1]. Ekonomická zátěž CMP je rovněž značná – globální náklady byly v roce 2017 odhadnuty na 891 miliard USD [2]. Prognózy Světové organizace (World Stroke Organization) pro cévní mozkové příhody naznačují, že mezi lety 2020 a 2050 se očekává nárůst úmrtnosti na CMP o 50 %. Současně se předpokládá 30% zvýšení počtu let života poškozených a ztracených v důsledku nemoci (disability-adjusted life years – DALYs) [3]. S rostoucím počtem přeživších CMP zdůrazňuje Evropský akční plán pro CMP 2018–2030 (European Stroke Action Plan; ESAP) nutnost nabídnout všem pacientům propuštěným z nemocnice efektivní podporu v oblasti self-managementu (SM) pro zvládání dlouhodobých následků onemocnění [4].
Self-management je aktivní přístup, při němž se pacienti učí, jak co nejlépe fungovat navzdory fyzickým a psychickým omezením způsobeným nemocí [5]. Cílem SM je zlepšit kvalitu života, snížit riziko komplikací a minimalizovat potřebu akutní zdravotní péče. Formy a rozsah podpory SM se mohou lišit v závislosti na odborných doporučeních, individuálních preferencích, zkušenostech pacientů a jejich rodin a na organizaci péče a rehabilitace v konkrétním zdravotnickém zařízení [6]. V literatuře zaměřené na chronická onemocnění se SM tradičně soustředí na zlepšení schopnosti pacientů zvládat symptomy a každodenní omezení spojená s chronickými chorobami, jako jsou diabetes nebo artritida. Ačkoli jsou pozitivní účinky SM na zdravotní chování dobře dokumentovány, systematické zkoumání těchto přístupů u osob s dlouhodobým postižením po CMP začalo teprve nedávno.
Mezi nejznámější a nejuznávanější programy patří Chronic Disease Self-Management Program (CDSMP), v češtině známý jako Program self-managementu chronických onemocnění, který opakovaně prokazuje zlepšení fyzického a emočního zdraví, sebeúčinnosti, kvality života a zároveň přispívá ke snížení využívání zdravotní péče u chronicky nemocných [7].
Edukace v rámci SM rozvíjí praktické dovednosti pacientů pro zvládání symptomů, rozhodování a zahrnuje medicínský SM (adherence k léčbě, zvládání symptomů, medikace, fyzická aktivita), rolový SM (adaptace životního stylu a sociálních interakcí) a emocionální SM (zvládání emočních dopadů onemocnění a plánování adaptivních strategií). Programy využívají behaviorální a kognitivní techniky, jako jsou řešení problémů, stanovování cílů a akční plánování, motivační rozhovory, kognitivní restrukturalizace a nácvik sociálních a komunikačních dovedností. Cílem je rozvíjet schopnosti pacienta řešit problémy, rozhodovat se, vyhledávat zdroje, budovat partnerský vztah se zdravotníky a realizovat rozhodnutí [8].
Programy SM u dospělých pacientů po CMP vycházejí zejména z Bandurovy sociálně-kognitivní teorie [9] a podporují aktivní zapojení pacienta, jeho sebeúčinnost a proaktivní přístup k rehabilitaci a zvládání každodenního života po CMP. Poznání účinnosti těchto programů u dospělých pacientů po CMP je zásadní pro optimalizaci následné péče a zlepšení kvality života pacientů. Dosavadní důkazy, vč. randomizovaných kontrolovaných studií (randomized controlled trials; RCT) a kvalitativních výzkumů, naznačují, že SM programy zlepšují motorické a kognitivní schopnosti, sebeúčinnost, zvládání symptomů a adaptaci životních rolí a zároveň podporují dlouhodobou účast pacientů na rehabilitaci a snižují riziko relapsu nebo komplikací.
V našem přehledu jsme se zaměřily výhradně na SM programy určené pro dospělé po CMP, které reflektují specifické potřeby této populace. Cílem přehledu je identifikovat existující SM programy a jejich účinnost a popsat jejich klíčové charakteristiky, vč. obsahu, způsobu implementace a použitých ukazatelů účinnosti.
Soubor a metodika
Metodika
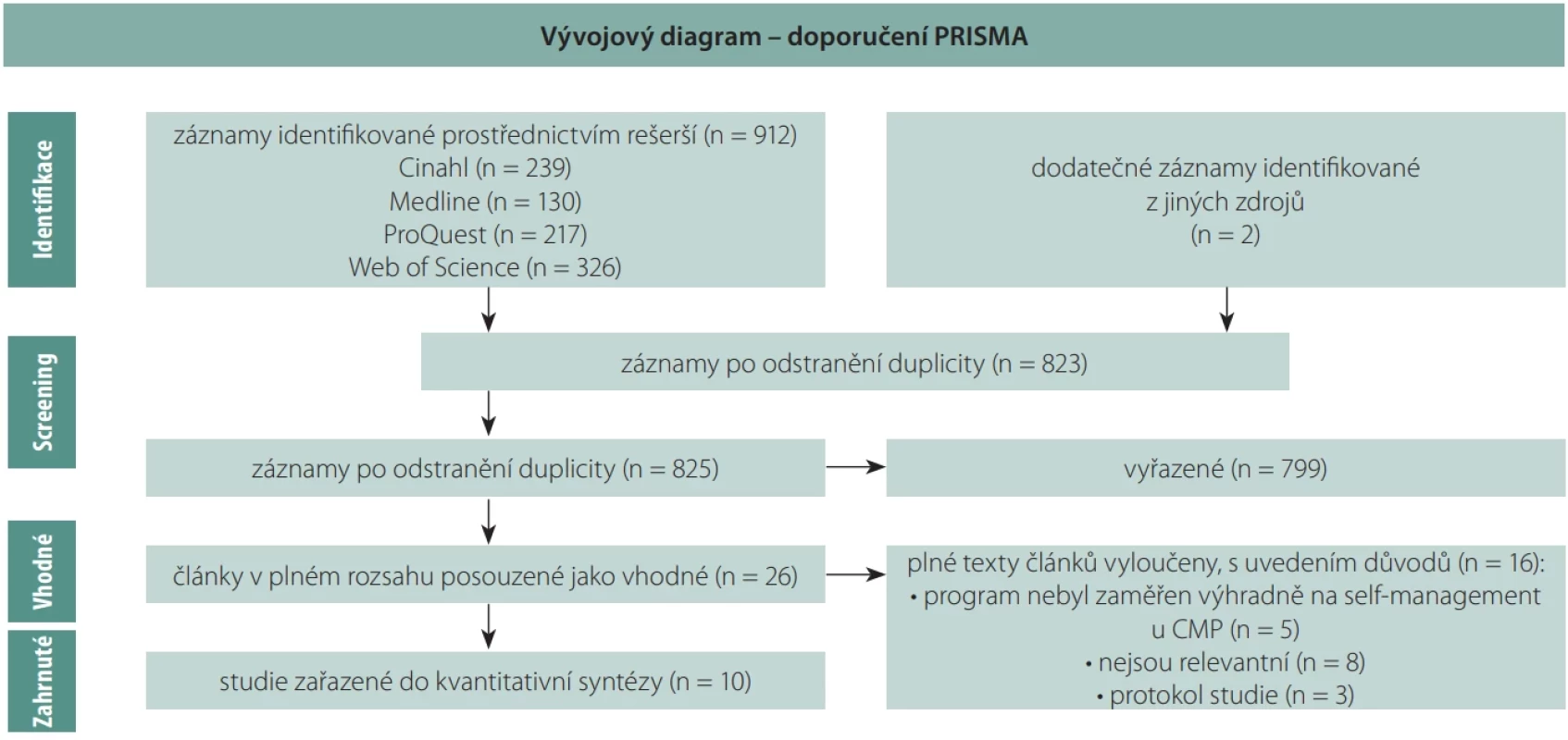
Při zpracování přehledové studie byla využita metodologická doporučení Preferred Reporting Items for Systematic Reviews and Meta-Analyses (PRISMA 2020) [10] (obr. 1). Zpracování přehledu probíhalo podle následujících kroků:
- formulace výzkumné otázky;
- stanovení kritérií pro zařazení studií;
- tvorba a realizace vyhledávací strategie;
- výběr relevantních studií/hodnocení rizika zkreslení;
- extrakce dat;
- analýza a prezentace výsledků.
Formulace výzkumné otázky
V návaznosti na vymezené cíle přehledové studie byly formulovány následující výzkumné otázky:
- Jaké programy SM byly vyvinuty a aplikovány u dospělých po CMP v rámci následné péče?
- Jaká je účinnost těchto programů při zlepšování výsledků následné péče po CMP?
- Jaké jsou klíčové charakteristiky těchto SM programů pro dospělé, vč. obsahu, způsobu implementace a použitých ukazatelů účinnosti?
Kritéria pro zařazení a vyloučení studií
Pro identifikaci relevantních kritérií byl použit mnemotechnický rámec Participants–Phenomenon of Interest–Context (P-PI-Co).
- Participanti: Cílovou populací byli dospělí pacienti po CMP jakéhokoli typu nebo závažnosti, kteří podstoupili jakoukoli formu intervencí podporujících SM v jakémkoli období po CMP. Do přehledu nebyly zahrnuty studie zahrnující osoby mladší 18 let nebo studie, které používaly SM výhradně k prevenci CMP.
- Fenomén zájmu: Byly zahrnuty studie využívající strategie SM individuálně nebo ve skupině. Studie zaměřené výhradně na psychosociální a/nebo behaviorální intervence bez cílení na chování související se SM nebyly zařazeny.
- Kontext: Byly zahrnuty studie provedené v rámci následné péče – v dlouhodobém období po CMP nebo v chronické fázi.
- Design studií: Nebylo stanoveno žádné omezení týkající se typu designu kvantitativních studií. Do vyhledávání byly zahrnuty recenzované kvantitativní studie v anglickém jazyce splňující stanovená kritéria a publikované v období 2015–2025. Kvalitativní studie, šedá literatura, vč. dizertačních prací, protokolů studií, diskuzních příspěvků, přehledů, editorialů, abstrakt konferencí, knih, zpráv a expertních stanovisk nebyly zahrnuty.
Vyhledávací strategie
Pro vyhledávání studií byla použita následující klíčová slova a jejich kombinace: (stroke OR cerebrovascular accident OR cerebrovascular disease OR ischemic stroke OR haemorrhagic stroke OR CVA OR hemiplegia OR acquired brain injury OR cerebral stroke) AND (self-management program OR recovery self-management OR self-management support OR rehabilitation self-management OR post-stroke self-management) AND (long-term OR stroke care OR post stroke care OR community health services).
Vyhledávání literatury proběhlo v období od dubna do května 2025 a pokrývalo období od roku 2015 do dubna 2025. Pro účely výběru studií byla stanovena kritéria pro zařazení a vyloučení, určeny relevantní vyhledávací termíny a zvoleny databáze: Medline (OvidSP), Cinahl Plus with Full Text (EBSCOhost), APA PsycINFO (EBSCOhost), SocINDEX with Full Text (EBSCOhost), Web of Science Core Collection (Clarivate Analytics) a ProQuest Central (ProQuest). Termíny byly upraveny pro jednotlivé databáze a vztahovaly se k dospělým pacientům po CMP a programům SM v následné péči. Termíny byly aplikovány na názvy článků, abstrakty a klíčová slova a doplněny o medicínská hesla MeSH. Kombinace výrazů byla provedena pomocí booleovských operátorů „AND“ a „OR“. Vyhledávání bylo omezeno na anglický jazyk a stanovené časové období.
Data byla systematicky extrahována dvěma nezávislými výzkumníky (R.B., E.G.) v souladu s diagramem PRISMA (obr. 1).
Hodnocení rizika zkreslení
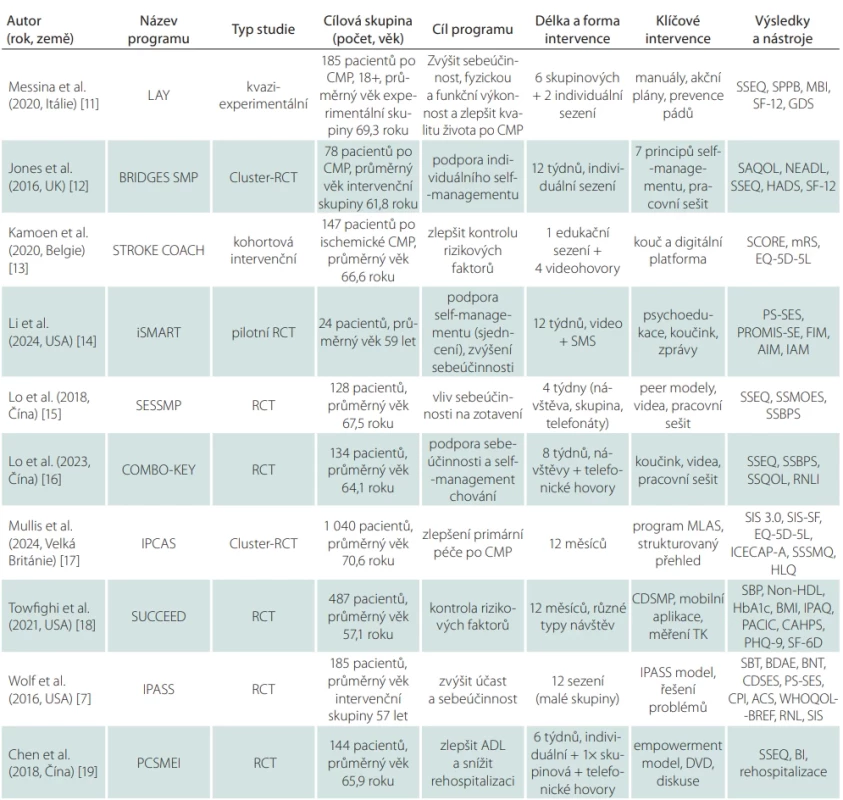
Pro posouzení efektivity SM programů pro dospělé po CMP byla studiemi hodnocena široká škála klinických a funkčních domén za použití standardizovaných měřicích nástrojů. Přehled nejčastěji hodnocených domén a odpovídajících nástrojů je uveden v tab. 1 [7,11–19]. Některé nástroje se opakovaly napříč programy, což naznačuje shodu ohledně klíčových aspektů SM po CMP. Rozdíly spočívají v metodologii a riziku zkreslení studií, což přímo ovlivňuje sílu důkazů o jejich účinnosti. Osm studií mělo design RCT a dvě studie byly nerandomizované (non-RCT). Hodnocení rizika zkreslení ukázalo, že pět studií (50 %) bylo klasifikováno jako studie s určitou obavou, tři studie (30 %) jako nízké riziko zkreslení a dvě nerandomizované studie (20 %) jako závažné riziko zkreslení. Kritické riziko zkreslení nebylo zjištěno v žádné ze zahrnutých studií (tab. 2, 3). Hodnocení rizika zkreslení bylo provedeno podle standardizovaných nástrojů Cochrane ROB 2 [20] pro RCT a ROBINS-I [21] pro non-RCT.
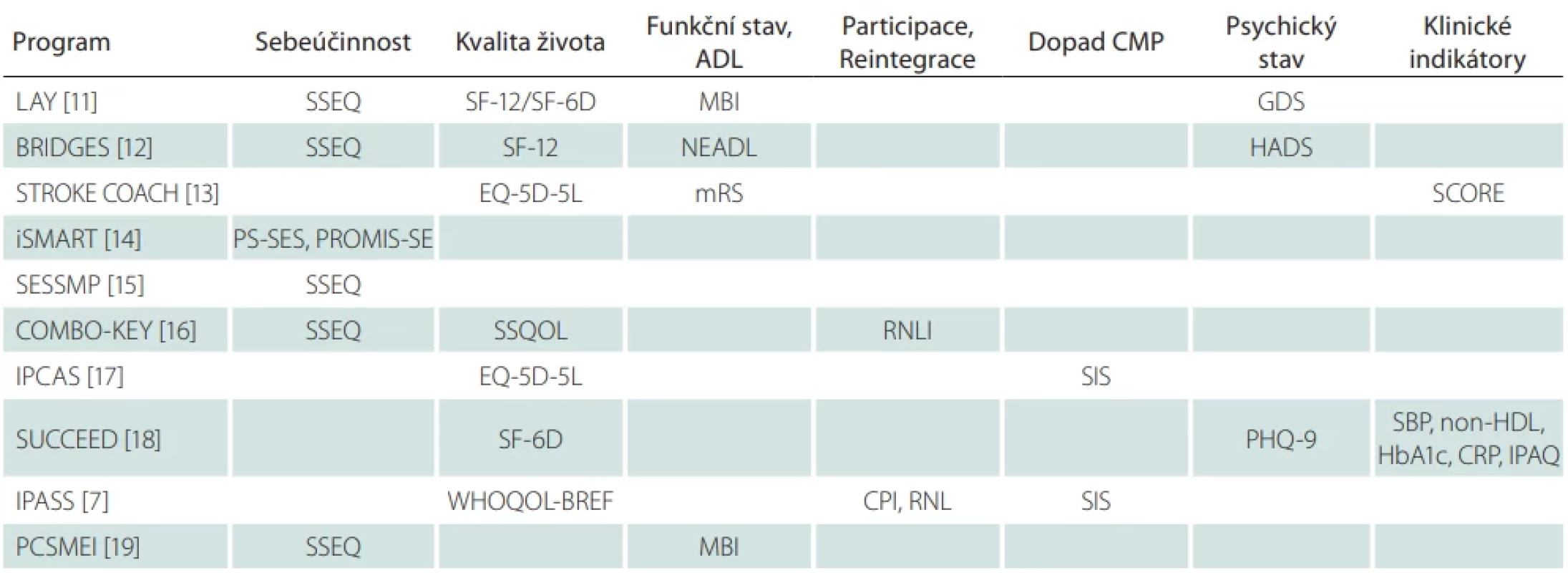
SBP – systolický krevní tlak (systolic blood pressure); SCORE – Systematic Coronary Risk Evaluation; SIS – Stroke Impact Scale; SM – self-management; SSEQ – Stroke Self-Effi cacy Questionnaire; SSQOL – Stroke Specifi c Quality of Life Scale; WHOQOL-BREF – WHO Quality of Life Scale
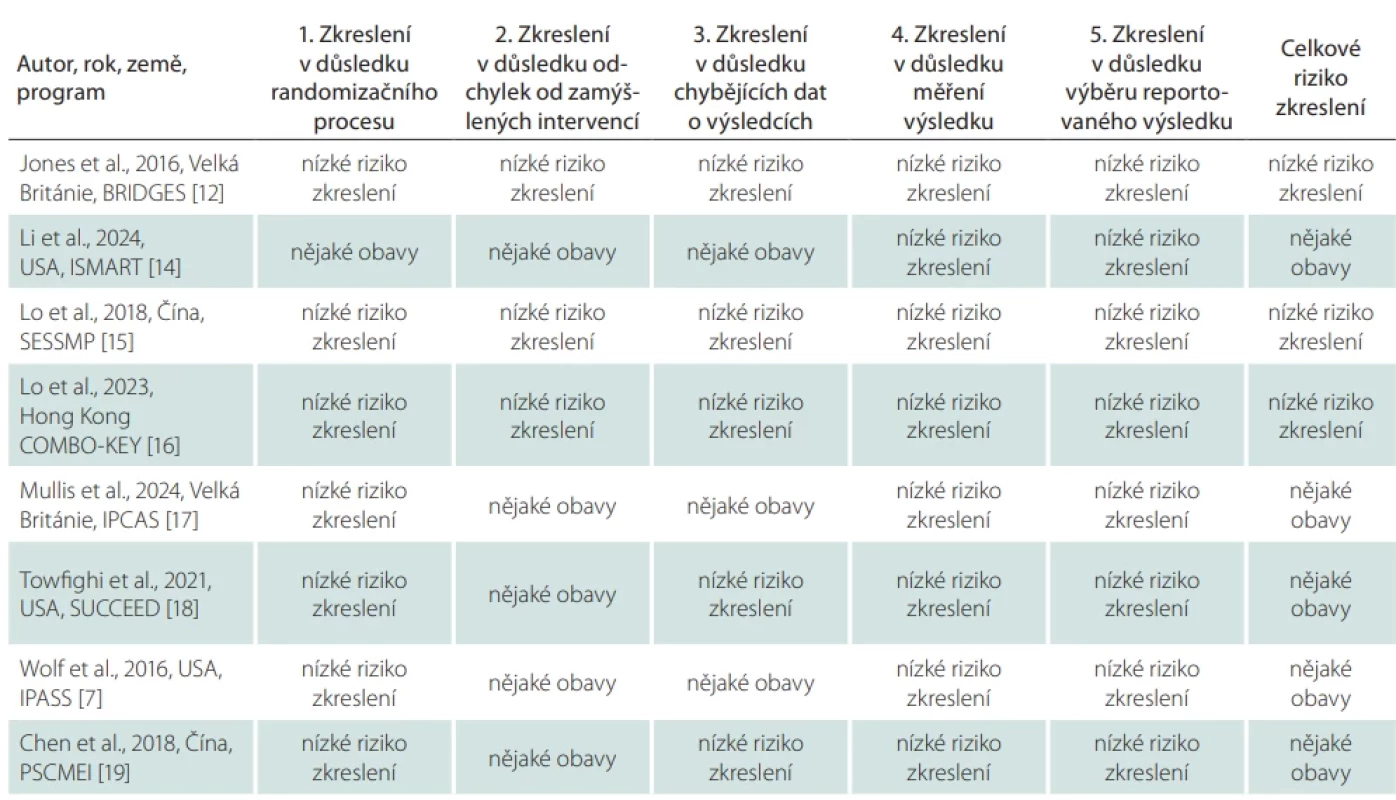
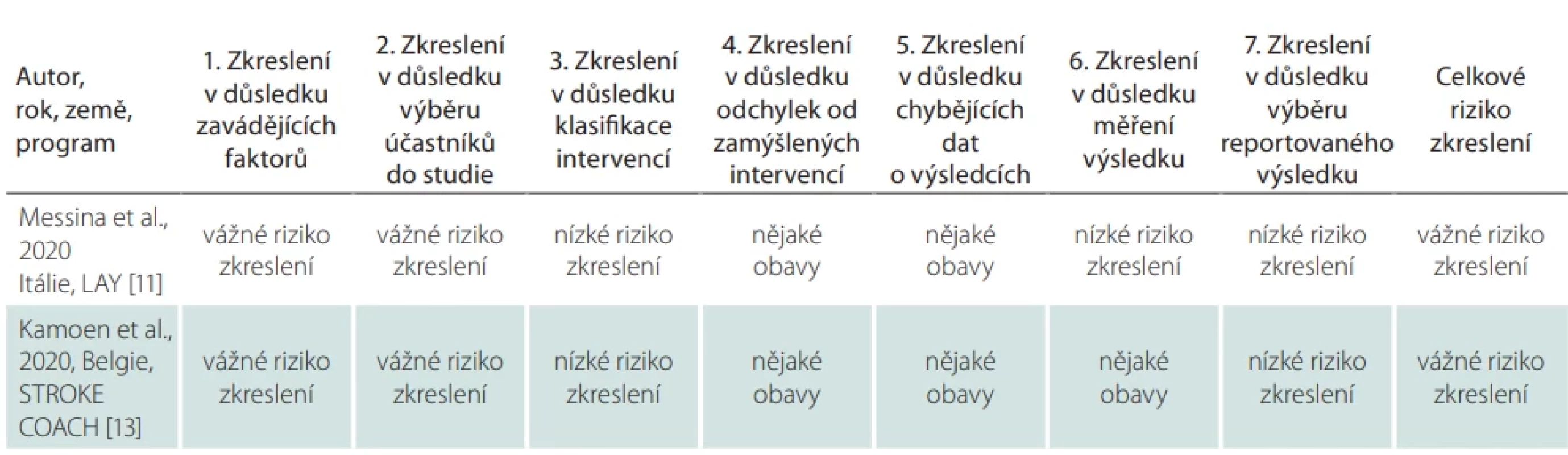
Posouzení, hodnocení rizika zkreslení a extrakce dat byly provedeny dvěma výzkumníky (R.B., E.G.), přičemž plné texty vybraných zdrojů byly analyzovány pro finální zařazení do přehledu. Po dokončení vyhledávání byly do analýzy zahrnuty kvantitativní studie publikované v anglickém jazyce. Z každé studie byla extrahována deskriptivní data zahrnující: autora/rok/zemi; název programu, cíl studie; design studie; cílovou skupinu programu SM, klíčové intervence a délku programu SM, počet a věk účastníků v době studie; detaily sběru dat a hodnocení výsledků programů SM, vč. nástrojů hodnocení.
Výsledky
Celkem bylo vyhledáno 912 studií. Do literárního přehledu bylo zařazeno celkem 10 kvantitativních výzkumných studií zaměřených na SM programy pro dospělé po CMP a publikovaných v letech 2016–2024 (tab. 4), z toho osm studií mělo design RCT. Dále byla identifikována jedna kvaziexperimentální studie a jedna intervenční kohortová studie. Ve všech studiích byl výběr vzorku proveden záměrným výběrem. Studie pocházely z Číny (n = 3), USA (n = 3), Velké Británie (n = 2), Belgie (n = 1), Itálie (n = 1). Napříč analyzovanými studiemi se věkové rozmezí účastníků pohybovalo od 18 do 95 let. Průměrný věk účastníků ve studiích se pohyboval v rozmezí 60–70 let. Počet účastníků programů se pohyboval mezi 24 (iSMART [14]) a 1 040 (IPCAS [17]). Celkový počet účastníků 10 programů byl 2 552. Analyzovaly jsme celkem 10 studií zaměřených na SM programy pro dospělé po CMP.
Teoretické základy
Společným rysem analyzovaných programů je důraz na multidisciplinární týmy a snaha o zlepšení kvality života. Měření sebeúčinnosti bylo klíčovým prvkem ve většině těchto SM programů (tab. 4). Nástroj Stroke Self-Efficacy Questionnaire (SSEQ) je v těchto studiích široce využíván k hodnocení sebeúčinnosti pacientů po CMP. Zajímavým výsledkem v rámci analyzovaných SM programů pro dospělé je opakované využití principů a struktury programu obecně známého pod názvem Chronic Disease Self-Management Program (CDSMP). Tento celosvětově uznávaný rámec sloužil jako základ nebo inspirační zdroj pro programy LAY [11], SUCCEED [18] a IPASS [7]. Bandurova teorie sebeúčinnosti a očekávání výsledků (jako klíčová součást sociálně-kognitivního rámce [self-efficacy theory]) [9] tvořila základ pro programy jako SESSMP [15], COMBO-KEY [16] a iSMART [14]. V programu COMBO-KEY [16] byly navíc využity i principy individuálního zdravotního koučování a podpory. COM-B model byl využit v programu IPCAS [17], konkrétně jako „My Life After Stroke“ (MLAS), který je založen na specifických filozofiích a teoriích vč. narativního přístupu, teorie sociálního učení a kognitivně-behaviorální teorie. Adaptace modelu Person-Environment-Occupational Performance (PEOP) byla použita v programech IPASS [7] a iSMART [14].
Forma poskytování intervencí a personální zajištění
Forma poskytování intervencí se mezi programy lišila. Většina programů kombinuje modální přístupy, jako jsou individuální sezení, skupinová sezení a digitální/telefonickou podporu. Podpůrné materiály využívané v rámci intervencí zahrnovaly pracovní sešity, manuály a digitální platformy, jež obvykle posilují učení a udržení dovedností (tab. 4).
Týmy zahrnují různé zdravotnické profese (sestry, lékaře, terapeuty/ergoterapeuty, logopedy, fyzioterapeuty), komunitní pracovníky, také vyškolené dobrovolníky nebo peer facilitátory, což odráží snahu o širší, komunitní podporu. Většina těchto programů zahrnuje vzdělávací komponentu, která pacienty učí o jejich stavu, rizikových faktorech a strategiích SM. Nácvik dovedností pro řešení běžných problémů a výzev spojených s životem po CMP je klíčovou součástí SM programů pro dospělé.
Úspěšnost programů a jejich využití v komunitě
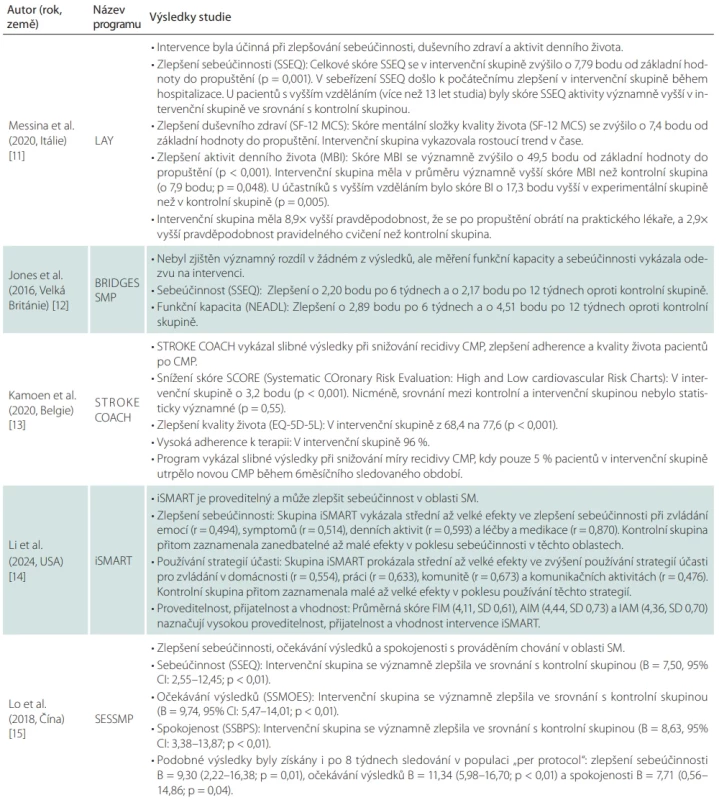
Program LAY [11] prokázal účinnost při zlepšení sebeúčinnosti, duševního zdraví a ADL. SM BRIDGES [12] zlepšil sebeúčinnost a funkční kapacitu, i když rozdíly nebyly statisticky významné. STROKE COACH [13] vykázal slibné výsledky při snižování recidivy CMP, zlepšení adherence a kvality života pacientů po CMP. Program iSMART [14] je proveditelný a může zlepšit sebeúčinnost v oblasti SM. SESSMP [15] vedl ke zlepšení sebeúčinnosti, očekávání výsledků a spokojenosti s prováděním chování v oblasti SM. COMBO-KEY [16] prokázal účinnost – zlepšil sebeúčinnost, spokojenost s chováním, kvalitou života (health-related quality of life; HRQoL) a reintegraci. IPCAS [17] neprokázal žádný měřitelný účinek; model primární péče plošně cílený pravděpodobně není účinný. SUCCEED [18] nezlepšil kontrolu krevního tlaku oproti běžné péči u znevýhodněné populace. IPASS [7] vykázal slibné výsledky ve zlepšení sebeúčinnosti a zvládání následků CMP. PCSMEI [19] vedl k vyšší úrovni sebeúčinnosti a vyšší soběstačnosti v ADL a nižší míře rehospitalizace oproti kontrolní skupině. Analýza studií potvrzuje, že programy pro podporu osob po CMP jsou úspěšně využívány v komunitním prostředí.
Programy LAY [11], COMBO-KEY [16], SESSMP [15], PCSMEI [19], IPASS [7], STROKE COACH [13] a iSMART [14] byly hodnoceny jako účinné nebo slibné z hlediska zlepšení sebeúčinnosti, kvality života nebo klinických výstupů. Naopak programy IPCAS [17], SUCCEED [18] a částečně SM BRIDGES [12] byly neúčinné nebo bez statisticky významného zlepšení oproti běžné péči (tab. 5).

Kontext a zaměření studií
Existují rozdíly ve složení SM programů pro dospělé v závislosti na typu onemocnění. Naším cílem bylo zaměřit se výhradně na pacienty po CMP, na umístění programu v rámci systému zdravotní péče a na míru zapojení odborného personálu.
Programy SM pro dospělé po CMP využívají multimodální strategie s cílem podpořit pacienty ve zvládání jejich chronického onemocnění. Zaměřovaly se na komplexní řízení zdravotních, emocionálních a sociálních aspektů života. Ústředním prvkem bylo posílení sebeúčinnosti (empowerment), které vede ke zlepšení účasti na každodenních aktivitách a celkově ke zvýšení kvality života. Pacienti si v rámci programů osvojili praktické dovednosti prostřednictvím řešení problémů ve skupinách i během individuálních sezení.
Do popředí se stále více dostávají digitální platformy a dálkové intervence. V rámci SM programů webové platformy beroertecoach.be STROKE COACH [13] a mobilní aplikace pro systémovou podporu CommCare v programu SUCCEED [18]. Tyto systémy a další programy využily různé formy vzdálené komunikace, vč. videokonferencí pro skupinová i individuální sezení (iSMART [14]) a pravidelné telefonické kontroly pro následnou péči (PCSMEI [19]). Doručování pravidelného obsahu probíhalo formou SMS zpráv (iSMART [14]). K modelování úspěšného zvládání následků a sdílení zkušeností byly používány videa nebo DVD s příběhy jiných pacientů (COMBO-KEY [16], SESSMP [15], PCSMEI [19]).
Klíčovou a opakující se intervencí bylo stanovení individuálních cílů s pomocí vyškolených profesionálů. Na základě těchto cílů byl vytvořen konkrétní akční plán pro jejich dosažení, což pacientovi umožňovalo převzít aktivní kontrolu nad svým životem.
Pracovní sešity a manuály, nástroje, které sloužily jako praktický průvodce pro zvládání vlastních problémů, zároveň poskytovaly prostor pro zaznamenávání osobních cílů a reflexi dosaženého pokroku (SESSMP [15], BRIDGES [12]). Poskytovaly podporu, obsahovaly příběhy, aktivity, nápady a řešení od jiných osob, které samy prodělaly CMP (BRIDGES [12]). Tyto materiály často obsahovaly podrobný návod „krok za krokem“ k nácviku dovedností SM (COMBO-KEY [16]). Manuály obsahovaly témata probíraná na skupinových sezeních a formuláře pro akční plány (LAY [11]). Probíhaly interaktivní rozhovory zaměřené na znalosti, cíle a strach, identifikaci překážek, zhodnocení dosažených cílů, diskuzi o plnění plánu, sdílení zkušeností, povzbuzení a na praktické dovednosti.
Diskuze
Existuje velká potřeba vyvinout programy, které budou podporovat cíle pomoci jednotlivcům vést zdravý a aktivní život a plně se zapojit do společnosti po CMP. Tento přehled vznikl s cílem předložit nejnovější důkazy o existenci SM programů pro dospělé zaměřených na pacienty po CMP. Cílem SM není pouze zvládat příznaky, ale naučit se žít s chronickým onemocněním – tedy fungovat co nejlépe s ohledem na obtíže, které život přináší, dosahovat věcí, které chceme dělat, a nacházet radost ze života. Zdravý život v kontextu chronické nemoci znamená hledání tělesné i duševní rovnováhy a schopnost přizpůsobit se těmto obtížím [5]. Spojujícím prvkem nadpoloviční většiny studií byla podpora SM a sebeúčinnosti. Všechny programy se snažily pacienty aktivně zapojit do péče o své zdraví po CMP. Sebeúčinnost byla nejčastěji měřenou doménou společně s kvalitou života. Nejčastěji používaný dotazník SSEQ byl vyvinut autorkami Jones F., Partridge C. a Reid F. v roce 2008 [22]. Dotazník SSEQ byl kulturně adaptován a validován v mnoha zemích, např. v arabské [23], rumunské [24] a švédské verzi [25]. Zatímco systematický přehled [26] uvádí, že SM programy pro dospělé po CMP přispívají ke zlepšení kvality života a sebeúčinnosti, novější systematický přehled [27] došel k odlišným výsledkům – tyto programy významně nezlepšují sebeúčinnost a mají pouze malý vliv na kvalitu života. Důvodem by mohla být omezení, mezi která patří heterogenita prováděných intervencí, použitých výsledných měřítek, cíleného chování, doby od vzniku CMP a způsobu i doby měření výsledků, také v počtu analyzovaných studií, který se u těchto dvou přehledů lišil. Přehled [26] zahrnoval 14 studií s celkem 1 863 účastníky, do přehledu [27] bylo zahrnuto 44 RCT s 5 931 účastníky. Studie LAY [11], SUCCEED [18], IPASS [7] využily rámec CDSMP jako základ nebo inspirační zdroj pro své SM programy určené pro pacienty po CMP, který systematicky začleňuje teorii sebeúčinnosti. Byl vyvinut na Stanfordově univerzitě autory Lorig et al. [28]. Program CDSMP má za cíl zlepšení chování v oblasti SM chronických onemocnění, posílení sebeúčinnosti a rozvoj výsledků souvisejících se zdravím u lidí s chronickými onemocněními [29].
Self-managment programy pro dospělé po CMP byly praktikovány v komunitním prostředí částečně nebo zcela. To je v souladu s poznatky naznačujícími, že komunitní prostředí může být vhodnější pro usnadnění strategií sebepéče [26,30,31]. Sebeúčinnost v participaci je významně spojena s mírou participace u pacientů žijících v komunitě, kteří prodělali lehkou nebo středně těžkou CMP. Rehabilitační programy mohou být účinnější, pokud zahrnují strategie zaměřené na participaci, jejichž cílem je posílení sebeúčinnosti a které mohou napomáhat zotavení a opětovnému začlenění do společnosti [32]. V našem přehledu, v programu COMBO-KEY [16], byla reintegrace do společnosti uvedena jako sekundární výsledek, autoři studie popsali její zlepšení. Naopak IPCAS [17] v cílech zmiňuje participaci jako primární výsledek, jeho abstrakt neobsahuje pozitivní závěr o zlepšení sociální participace nebo reintegrace. Do 4 let od začátku CMP uvádí více než 30 % přeživších CMP přetrvávající omezení participace (např. obtíže s autonomií, zapojením se do společenských rolí nebo jejich plněním) [33]. Je nutný další kvalitní výzkum, který se zaměří primárně na sociální participaci [34].
Technologie hrají klíčovou a stále rostoucí roli v podpoře domácí a komunitní rehabilitace po CMP [35], pro pacienty s polymorbiditou [36]. Digitální gramotnost má zjevně souvislost s efektivním využíváním informačních a komunikačních technologií, které prokazatelně podporují fyzickou a duševní pohodu starších dospělých [37]. Autoři tohoto přehledu uvádějí, že další hodnocení a studie digitální gramotnosti u starších dospělých, které překonají omezení stávajících měřicích metod, by umožnily lepší rozdělení podpory a zdrojů k uspokojení rozmanitých potřeb této rostoucí, ale zranitelné skupiny obyvatelstva v oblasti zdravotní péče. Dle systematických přehledů [38] a [39] byly textové zprávy účinné, a to i jako nízkonákladové řešení, tyto výsledky přímo podporují a doplňují naše poznatky o jejich využití a potenciálu v programech sebepéče pro osoby po CMP. Sedm programů SM u dospělých po CMP je obecně účinných a využitelných. Velmi záleží na designu studie, komplexnosti programů a na odbornících, kteří se programu účastní. Dále byla popsána významná role vrstevníků se zkušeností s CMP, zejména v následné rekonvalescenci, naše zjištění jsou v souladu s přehledem [40]. Průměrný věk účastníků programů SM byl 60–70 let, je patrné, že v námi analyzovaných SM programech není kladen důraz na věkové rozdělení při aplikaci SM programu pro dospělé. Přestože je zřejmé, že výskyt CMP u mladých dospělých je na vzestupu [41], zdá se, že programy SM pro dospělé byly zobecněny na celkovou populaci, nikoli s ohledem na věk a potřeby mladších dospělých po CMP, kteří mají odlišné potřeby vzhledem k věku [42]. Individuální přístup je nezbytný, pokud máme dosáhnout co nejlepších výsledků.
Self-management programy pro dospělé používaly strategie SM pro zvládání CMP, vč. životního stylu (fyzická aktivita a cvičení), sociální podpory (podpora rodiny a pečovatelů), komunikace (komunikace a koordinace mezi všemi členy týmu, vč. pacienta, jsou považovány za naprosto zásadní), znalostí a informací (doporučované informace o dostupných komunitních zdrojích a vzdělávání pacientů) a strategií stanovování cílů, v současné době doporučovaných klinickými pokyny pro rehabilitaci po CMP [33] – tento poznatek koreluje s výsledky přehledu [40]. Programy SM pro dospělé po CMP zahrnuté v našem přehledu vykazují značnou variabilitu z hlediska efektivity, délky trvání, typu intervencí, míry účasti pacientů a počtu participantů.
Efektivita programů SM pro dospělé je závislá na účasti pacientů. Studie SUCCEED [18] se potýkala s nízkou účastí na SM komponentě (CDSMP), kdy pouze 14,5 % účastníků obdrželo plnou zamýšlenou dávku intervence. Přitom osoby s vyšším počtem návštěv kliniky a domácích návštěv, se středně těžkým postižením a pozdějším zařazením do studie (tj. poté, co začaly být nabízeny pobídky a doprava) se účastnily více sezení CDSMP. Naopak účastníci s vyššími skóre chaosu se sezení CDSMP účastnili méně. Tyto poznatky naznačují, že řešení klíčových sociálních determinantů zdraví, jako jsou doprava a finanční překážky, může významně zvýšit účast v programech SM. Toto podporuje výsledek, že nabízení pobídek, vč. finančních odměn, výrazně zvyšuje ochotu k účasti v programech SM pro dospělé [43].
Pro zajištění stabilnějších výsledků, které přetrvají i po ukončení intervence, je do budoucna nezbytné prověřit a zkoumat optimální délku a frekvenci používání programů. To umožní lépe pochopit, jak dlouhodobě udržet dosažené zlepšení, a nikoli pouze po dobu aktivní intervence.
Úspěch programů SM pro dospělé spočívá primárně v aktivním přístupu přeživších CMP vedoucím k cílené a strukturované změně chování a myšlení a v aplikaci znalostí a dovedností, nikoli pouze v pasivním předání informací.
Na základě výsledků přehledu doporučujeme prozkoumat potenciál a nákladovou efektivitu digitálních programů SM pro dospělé prostřednictvím srovnání s intervencemi založenými na přímém kontaktu.
Aby bylo možné výsledky programů SM pro dospělé efektivně porovnávat napříč studiemi, je prioritou standardizace výstupů měření. Jen tak lze dospět k silným, zobecnitelným důkazům pro klinickou praxi.
Limitace
Hlavní omezení tohoto přehledu vyplývá ze zvolené metody syntézy dat. Z důvodu významné metodologické heterogenity primárních studií nebyla provedena metaanalýza. Klíčové komponenty a teoretické mechanizmy programů SM pro dospělé byly identifikovány prostřednictvím narativní analýzy (tab. 4).
Mezi omezení, k nimž v programech došlo, patřila vysoká fluktuace personálu, která komplikovala a zvyšovala náklady na nezbytná školení. K dalším omezením v designu studií patřily krátká doba sledování účastníků, malá velikost vzorku a skutečnost, že účastníci byli někdy rekrutováni pouze z jedné instituce, což omezilo zobecnitelnost výsledků.
Závěr
V našem přehledu SM programů pro dospělé pacienty po CMP jsme dospěly k závěru, že zlepšení kvality života pacientů po CMP je možné především díky individuálnímu přístupu, cílené podpoře pacientů, spolupráci multidisciplinárního týmu a efektivní kombinaci různých přístupů a intervencí. Analyzované SM programy zahrnovaly řadu prvků a strategií, které směřují k podpoře pacientů při zvládání dlouhodobých následků CMP a napomáhají jejich aktivnímu zapojení do domácího, pracovního a komunitního života. Analýza 10 vybraných SM programů pro dospělé odhalila snahu řešit komplexní a dlouhodobé potřeby populace po CMP. Klíčovým poznatkem je dominantní role teorie sebeúčinnosti jako teoretického základu většiny úspěšných intervencí, což podtrhuje význam posilování víry pacientů ve vlastní schopnosti. Programy často sdílejí společné účinné složky, jako jsou edukace, stanovování cílů, akční plánování a řešení problémů, avšak jejich konkrétní implementace, způsoby poskytování (od osobních setkání po moderní digitální platformy) a intenzita se značně liší. Vzestup digitálních a technologicky rozšířených programů nabízí slibné možnosti pro zlepšení dostupnosti, škálovatelnosti a personalizace péče, avšak vyžaduje pečlivé zvážení výzev spojených s digitální propastí a potřebou zachování lidského prvku podpory. Budoucí směřování výzkumu by se mělo zaměřit na dlouhodobou účinnost a udržitelnost intervencí.
Financování
Tento článek neobdržel žádnou konkrétní dotaci od žádné finanční agentury, komerčního ani neziskového sektoru.
Příspěvky autorů
Návrh a koncepce studie, analýza a interpretace dat (E.G. a R.B.), vypracování rukopisu a finální revize článku (R.B.), kritické revizi rukopisu (E.G. a R.B.).
Konflikt zájmů
Autorky deklarují, že v souvislosti s předmětem studie nemají žádný konflikt zájmů.
Zdroje
1. GBD 2021 Stroke Risk Factor Collaborators. Global, regional, and national burden of stroke and its risk factors, 1990–2021: a systematic analysis for the Global Burden of Disease Study 2021. Lancet Neurol 2024; 23 (10): 973–1003. doi: 10.1016/S1474-4422 (24) 00369-7.
2. Owolabi MO, Thrift AG, Mahal A et al. Primary stroke prevention worldwide: translating evidence into action. Lancet Public Health 2022; 7 (1): e74–e85. doi: 10.1016/S2468-2667 (21) 00230-9.
3. Feigin V, Owolabi MO, World Stroke Organization – Lancet Neurology Commission Stroke Collaboration Group. Pragmatic solutions to reduce the global burden of stroke: a World Stroke Organization-Lancet Neurology Commission. Lancet Neurol 2023; 22 (12): 1160–1206. doi: 10.1016/S1474-4422 (23) 00277-6.
4. Norrving B, Barrick J, Davalos A et al. Action plan for stroke in Europe 2018–2030. Eur Stroke J 2018; 3 (4): 309–336. doi: 10.1177/2396987318808719.
5. Lorig K, Laurent D, González V et al. Living a healthy life with chronic conditions: self-management skills for heart disease, arthritis, diabetes, depression, asthma, bronchitis, emphysema and other physical and mental health conditions. 5th ed. Boulder, CO: Bull Publishing Company 2020.
6. Jones F, Postges H, Brimicombe L et al. Building bridges between healthcare professionals, patients and families: a coproduced and integrated approach to self--management support in stroke. NeuroRehabilitation 2016; 39 (4): 471–480. doi: 10.3233/NRE-161379.
7. Wolf TJ, Baum CM, Lee D et al. The Development of the Improving Participation after Stroke Self-Management Program (IPASS): an exploratory randomized clinical study. Top Stroke Rehabil 2016; 23 (4): 284–292. doi: 10.1080/10749357.2016.1155278.
8. Gurková E. Nemocný a chronické onemocnění: edukace, motivace a opora pacienta. Praha: Grada 2017.
9. Bandura A. Self-efficacy: toward a unifying theory of behavioral change. Psychol Rev 1977; 84 (2): 191–215. doi: 10.1037/0033-295X.84.2.191.
10. Page MJ, McKenzie JE, Bossuyt PM et al. The PRISMA 2020 statement: an updated guideline for reporting systematic reviews. PLoS Medicine 2021; 18 (3): e1003583. doi: 10.1371/journal.pmed.1003583.
11. Messina R, Dallolio L, Fugazzaro S et al. The Look After Yourself (LAY) intervention to improve self-management in stroke survivors: Results from a quasi-experimental study. Patient Educ Couns 2020; 103 (6): 1191–1200. doi: 10.1016/j.pec.2020.01.004.
12. Jones F, Gage H, Drummond A et al. Feasibility study of an integrated stroke self-management programme: a cluster-randomised controlled trial. BMJ Open 2016; 6: e008900. doi: 10.1136/bmjopen-2015 - 008900.
13. Kamoen O, Maqueda V, Yperzeele L et al. Stroke coach: a pilot study of a personal digital coaching program for patients after ischemic stroke. Acta Neurol Belg 2020; 120 : 91–97. doi: 10.1007/s13760-019-01218-z.
14. Li Z, Lei Y, Bui Q et al. A digital intervention to promote self-management self-efficacy among community-dwelling individuals with stroke: pilot randomized controlled trial. JMIR Rehabil Assist Technol 2024; 11: e50863. doi: 10.2196/50863.
15. Lo HS, Chang AM, Chau JP. Stroke self-management support improves survivors’ self-efficacy and outcome expectation of self-management behaviors. Stroke 2018; 49 : 758–760. doi: 10.1161/strokeaha.117.019437.
16. Lo SHS, Chau JPC, Choi KC et al. Health professional and volunteer-partnered self-management support (COMBO-KEY) to promote self-efficacy and self-management behaviors in people with stroke: a randomized controlled trial. Ann Behav Med 2023; 57 (10): 866–876. doi: 10.1093/abm/kaad028.
17. Mullis R, Aquino MRJ, Kreit E et al. Developing primary care services for stroke survivors: the Improving Primary Care After Stroke (IPCAS) research programme. Southampton (UK): National Institute for Health and Care Research 2024; 1–94. doi: 10.3310/ayhw3622.
18. Towfighi A, Cheng EM, Ayala-Rivera M et al. Effect of a coordinated community and chronic care model team intervention vs usual care on systolic blood pressure in patients with stroke or transient ischemic attack: the SUCCEED randomized clinical trial. JAMA Netw Open 2021; 4 (2): e2036227. doi: 10.1001/jamanetworkopen.2020.36227.
19. Chen L, Chen Y, Chen X et al. Longitudinal study of effectiveness of a patient-centered self-management empowerment intervention during predischarge planning on stroke survivors. Worldviews Evid Based Nurs 2018; 15 (3): 197–205. doi: 10.1111/wvn.12295.
20. Sterne JAC, Savović J, Page MJ et al. RoB 2: a revised tool for assessing risk of bias in randomised trials. BMJ 2019; 366: l4898. doi: 10.1136/bmj.l4898.
21. Sterne JAC, Hernán MA, Reeves BC et al. ROBINS-I: a tool for assessing risk of bias in non-randomised studies of interventions. BMJ 2016; 355: i4919. doi: 10.1136/bmj.i4919.
22. Jones F, Partridge C, Reid F et al. The Stroke Self-Efficacy Questionnaire: measuring individual confidence in functional performance after stroke. J Nurs 2008; 17 (2): 244–252.
23. Almalki F, El-Fiky A, Almalki M et al. Cross-cultural adaptation and validation of the Arabic version of stroke self-efficacy questionnaire for patients with stroke. Top Stroke Rehabil 2022; 30 : 833–841. doi: 10.1080/10749357.2022.2152171.
24. Chirap-Mitulschi I, Antoniu SA, Ignat B et al. Stroke self-efficacy questionnaire (SSEQ), a reliable measure of disease burden: psychometric validation of the Romanian version. Balneo Prm Res J 2023; 14 (4): 1–11. doi: 10.12680/balneo.2023.620.
25. Klockar E, Kylén M, McCarthy L et al. The Swedish Stroke Self-Efficacy Questionnaire: translation and cross-cultural adaptation. J Patient Rep Outcomes 2024; 8 (1): 55. doi: 10.1186/s41687-024-00735-7.
26. Fryer CE, Luker JA, McDonnell MN et al. Self management programmes for quality of life in people with stroke. Cochrane Database Syst Rev 2016; 8: CD010442. doi: 10.1002/14651858.CD010442.pub2.
27. Lynch EA, Nesbitt K, Gulyani A et al. Do self-management interventions improve self-efficacy and health-related quality of life after stroke? A systematic review. Int J Stroke 2025; 20 (7): 786–800. doi: 10.1177/17474930251340286.
28. Lorig KR, Sobel DS, Stewart AL et al. Evidence suggesting that a chronic disease self-management program can improve health status while reducing hospitalization: a randomized trial. Med Care 1999; 37 (1): 5–14. doi: 10.1097/00005650-199901000-00003.
29. Kerari A, Bahari G, Alharbi K et al. The effectiveness of the chronic disease self-management program in improving patients‘ self-efficacy and health-related behaviors: a quasi-experimental study. Healthcare (Basel) 2024; 12 (7): 778–789. doi: 10.3390/healthcare12070778.
30. Jones F, Riazi A. Self-efficacy and self-management after stroke: a systematic review. Disabil Rehabil 2011; 33 (10): 797–810. doi: 10.3109/09638288.2010.511415.
31. Kidd L, Brown J, Mason H et al. A realist evaluation of mechanisms and contexts for facilitating the implementation of supported self-management in community stroke care (The IMPETUS Study). Health 2024; 2024 : 1–22. doi: 10.1155/2024/9198768.
32. Lo SHS, Chau JPC, Lam SKY et al. Association between participation self-efficacy and participation in stroke survivors. BMC Neurol 2022; 22 (1): 361. doi: 10.1186/s12883-022-02883-z.
33. Winstein CJ, Stein J, Arena R et al. Guidelines for adult stroke rehabilitation and recovery: a guideline for healthcare professionals from the American Heart Association/American Stroke Association. Stroke 2016; 47 (6): e98–e169. doi: 10.1161/STR.00000000000 00098.
34. Zhou X, Du M, Hu Y et al. The effect of self-management programs on post-stroke social participation: a systematic review and meta-analysis. Clin Rehabil 2022; 36 (9): 1141–1152. doi: 10.1177/026921552210 95477.
35. Sun X, Ding J, Dong Y et al. A survey of technologies facilitating home and community-based stroke rehabilitation. Int J Hum Comput Interact 2023; 39 (5): 1016–1042. doi: 10.1080/10447318.2022.2050545.
36. Endalamaw A, Zewdie A, Wolka E et al. A scoping review of digital health technologies in multimorbidity management: mechanisms, outcomes, challenges, and strategies. BMC Health Serv Res 2025; 25 (1): 1–16. doi: 10.1186/s12913-025-12548-5.
37. Oh SS, Kim KA, Kim M et al. Measurement of digital literacy among older adults: systematic review. J Med Internet Res 2021; 23 (2): e26145. doi: 10.2196/ 26145.
38. Hall AK, Cole-Lewis H, Bernhardt JM. Mobile text messaging for health: a systematic review of reviews. Annu Rev Public Health 2015; 36 : 393–415. doi: 10.1146/annurev-publhealth-031914-122855.
39. Calderon Martinez E, Zachariah Saji S, Salazar Ore JV et al. Text messages as a tool to improve cardiovascular disease risk factors control: a systematic review and meta-analysis of randomized clinical trials. BMC Public Health 2025; 25 (1): 1–22. doi: 10.1186/s12889-025-21818-0.
40. Clark E, Jones F, Maccrosain A et al. The key features and role of peer support within group self-management interventions for stroke? A systematic review. Disabil Rehabil 2018; 42 : 307–316. doi: 10.1080/09638288.2018. 1498544.
41. Boot E, Ekker MS, Putaala J et al. Ischaemic stroke in young adults: a global perspective. J Neurol Neurosurg Psychiatry 2020; 91 (4): 411–417. doi: 10.1136/jnnp-2019-322424.
42. Ekker MS, Boot E, Singhal AB et al. Epidemiology, aetiology, and management of ischaemic stroke in young adults. Lancet Neurol 2018; 17 (9): 790–801. doi: 10.1016/S1474-4422 (18) 30233-3.
43. Doshi K, Henderson SL, Seah DJL et al. Stroke survivors’ preferences for post-stroke self-management programs: A discrete choice experiment. J Stroke Cerebrovasc Dis 2023; 32 (3): 106993. doi: 10.1016/j.jstrokecerebrovasdis.2023.106993.
Štítky
Dětská neurologie Neurochirurgie NeurologieČlánek vyšel v časopise
Česká a slovenská neurologie a neurochirurgie

2026 Číslo 1
-
Všechny články tohoto čísla
- Self-management u dospělých pacientů po cévní mozkové příhodě – přehled self-management programů
- 100 let české neurologické kliniky Univerzity Karlovy Ladislav Haškovec a založení Kliniky pro choroby nervové Univerzity Karlovy
- Editorial
- Porovnanie výsledkov prenatálnej a postnatálnej korekcie otvorených defektov neurálnej rúry na Slovensku
- Vyšetření smrti mozku – anketa u lékařů v České republice
- Nová familiární varianta genu SGCE spojená s myoklonickou dystonií a souběžnou roztroušenou sklerózou?
- Příznak bílého mozečku – radiologický indikátor špatné prognózy
- Doporučení České neurologické společnosti ČLS JEP a České neurochirurgické společnosti ČLS JEP pro management spontánní intracerebrální hemoragie u dospělých pacientů – verze 2026
- Poděkování recenzentům
- Fibrinogen jako prediktor rozvoje intrakraniální hemoragie po intravenózní trombolýze u ischemického iktu
- Komentár ke článku Michalovová et Bartoš. Krátké kognitivní testy pro klinickou praxi
- Zpráva o průběhu 2. taiwanského otoneurologického symposia, Dizziness Journal Club-u a Konference postgraduálního vzdělávání v otoneurologii
- Ofatumumab v terapii roztroušené sklerózy – od klinických výsledků k ekonomické udržitelnosti léčby
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle
- Doporučení České neurologické společnosti ČLS JEP a České neurochirurgické společnosti ČLS JEP pro management spontánní intracerebrální hemoragie u dospělých pacientů – verze 2026
- Self-management u dospělých pacientů po cévní mozkové příhodě – přehled self-management programů
- 100 let české neurologické kliniky Univerzity Karlovy Ladislav Haškovec a založení Kliniky pro choroby nervové Univerzity Karlovy
- Ofatumumab v terapii roztroušené sklerózy – od klinických výsledků k ekonomické udržitelnosti léčby
