Kombinovaný paramediánní supracerebellární‑ transtentoriální a miniinvazivní subokcipitální přístup při resekci gliomu celé délky mediobazální temporální oblasti
Combined Paramedian Supracerebellar-transtentorial and Miniinvasive Suboccipital Approach to the Entire Length of the Mediobasal Temporal Region Glioma
In a short communication, we describe a case of a 64 years old patient suffering from glioma of the entire length of the mediobasal temporal area of the right hemisphere. For its resection, we have selected paramedian supracerebellar-transtentorial approach that had to be supplemented with the minimally invasive suboccipital approach. We discuss an anatomical aspect, surgical details and limits of this elegant approach to the mediobasal temporal area, the frequent target of cancer and epilepsy surgeries.
Key words:
brain glioma – epilepsy – hippocampus – temporal lobe
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
Autoři:
R. Bartoš 1,2; T. Radovnický 1; M. Orlický 1; D. Bejšovec 3; J. Prokšová 4; M. Sameš 1
Působiště autorů:
Neurochirurgická klinika UJEP a Krajská zdravotní a. s., Masarykova nemocnice v Ústí nad Labem, o. z.
1; ICRC, Mezinárodní centrum klinického výzkumu, FN u sv. Anny v Brně
2; Oddělení intenzivní medicíny a resuscitace, Krajská zdravotní a. s., Masarykova nemocnice v Ústí nad Labem, o. z.
3; Rehabilitační oddělení – logopedie, Krajská zdravotní a. s., Masarykova nemocnice v Ústí nad Labem, o. z.
4
Vyšlo v časopise:
Cesk Slov Neurol N 2014; 77/110(3): 353-358
Kategorie:
Krátké sdělení
Poděkování: prof. H. Bertalanffymu za motivaci k provedení operace a vysvětlení technických detailů během návštěvy v Ústí nad Labem 27. 11. 2013.
Souhrn
V krátkém sdělení prezentujeme kazuistiku 64letého pacienta s gliomem celé délky mediobazální temporální oblasti vpravo. Pro jeho resekci jsme zvolili paramediánní supracerebellární ‑ transtentoriální přístup, který jsme museli doplnit minimálně invazivním subokcipitálním přístupem. Popisujeme anatomický aspekt, chirurgické detaily a limity tohoto elegantního přístupu k mediobazální temporální oblasti, častému cíli onkoneurochirurgických a epileptochirurgických výkonů.
Klíčová slova:
mozkový gliom – epilepsie – hipokampus – temporální lalok
Úvod
Popisujeme anatomický a chirurgický aspekt námi použitého paramediánního supracerebellárního ‑ transtentoriálního přístupu ke gliomu celé délky mediobazální temporální oblasti. Dle našeho povědomí se jedná o první prezentaci tohoto přístupu v České republice. Rádi bychom neurochirurgy přesvědčili o jeho výhodách tak, aby byl používán častěji.
Popis anatomie oblasti
Mediobazální temporální oblast sestává z části paralimbické (temporální pól a parahipokampální gyrus) a části limbické (amygdala, piriformní kortex a hipokampální formace). Mediální hranici tvoří mezencefalon a systém cisteren (karotická, krurální a ambientní), laterální hranici představuje rhinální a kolaterální sulkus. Horní hranici tvoří spodina temporálního rohu postranní komory a choroidální plexus. Zadní hranicí je isthmus cingula, přední část cuneu a okcipito ‑ temporální gyry. Mediobazální temporální oblast se dělí na přední, střední a zadní část. Přední část zahrnuje temporální pól, uncus a hlavu hippokampu a parahipokampální gyrus do úrovně inferiorního choroidálního bodu. Střední část pokračuje do úrovně kolikulů mezencefala a posteriorní část se dělí na superiorní parahipokampocingulární část, směřující k isthmu, a inferiorní parahipokampolinguální, směřující k linguálnímu a fuziformnímu gyru (mediální a laterální okcipito ‑ temporální gyrus).
Mediobazální oblast je zásobena unkální arterií, přední choroidální arterií, hipokampálními perforátory z ambientního úseku arteria cerebri posterior, laterální posteriorní choroidální arterií, paralimbická oblast je zásobena dominantně inferiorním trunkem arteria cerebri posterior větvícím se na anteriorní, mediální a posteriorní temporální větve pro zadní a střední části a pro přední část polární a anteriorní temporální arterií z arteria cerebri media. Žilní krev z limbických struktur je odváděna venou basalis Rosenthali. Dalšími velice důležitými strukturami této oblasti jsou mezencefalon s pyramidovou dráhou a kolikuly tekta, nervus trochlearis, oculomotorius a corpus geniculatum laterale.
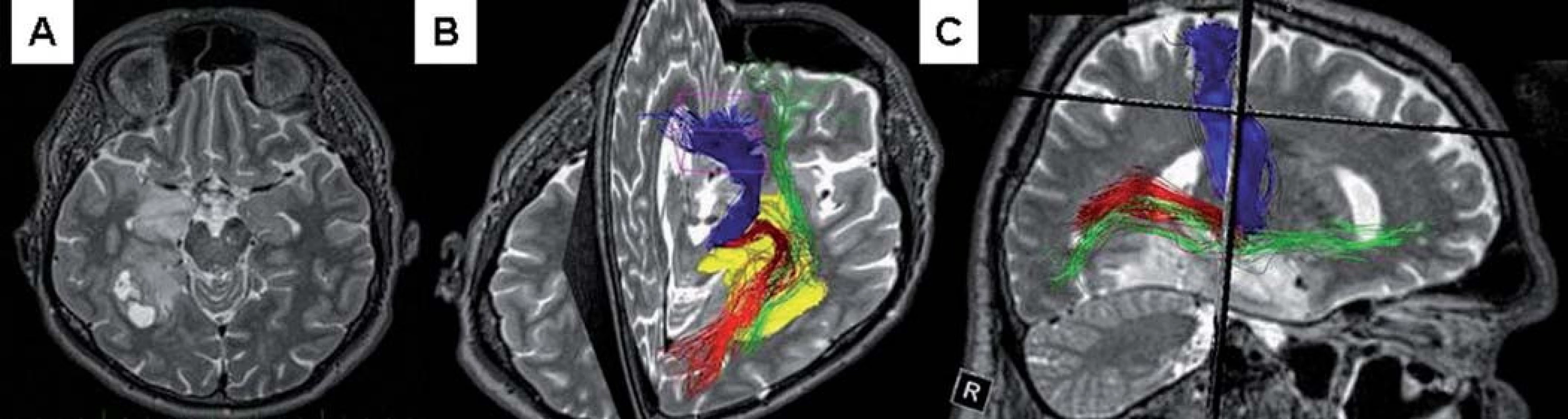
Důležité dráhy probíhající na horním aspektu mediobazální oblasti jsou v posteroanteriorním pořadí optická radiace, okcipito ‑ frontální trakt, dolní raménko fasciculus longitudinalis superior, optický trakt, commisura anterior a fasciculus uncinatus (obr. 1).

Kazuistika
Čtyřiašedesátiletý pacient byl po epileptickém záchvatu typu grand mal dovyšetřen magnetickou rezonancí (MR) s nálezem expanze v celém rozsahu mediobazální temporální oblasti vpravo, od unku až po oblast linguálního a fuziformního gyru pod atrium postranní komory (obr. 2a). Přední a střední část tumoru se po podání kontrastní látky nesytila, byla hyperintenzní v T2 váženém obraze. Zadní část byla ohraničena laterálně a posteriorně několika cystami a docházelo k sycení po podání kontrastní látky v T1 váženém obraze. Na našem pracovišti jsme doplnili navigační sekvence a traktografii, trasována byla pyramidová dráha, optická radiace a okcipito ‑ frontální fascikulus (obr. 2b, c). Při příjmu na naše pracoviště byl pacient bez neurotopického nálezu, včetně subjektivního pocitu plného rozsahu zorného pole. Po podepsání informovaného souhlasu pacientem jsme po rozvaze neurochirurgického kolegia indikovali operaci paramediánním supracerebellárním ‑ transtentoriálním přístupem vpravo.
Operace ze zadního přístupu (z jedné incize) proběhla ve dvou dobách s nutností doplnění miniinvazivního subokcipitálního přístupu k resekci zcela posteriorní části nádoru zasahující až k tělu postranní komory.
Pooperační CT a MR verifikovala radikální odstranění celého nádoru (obr. 4a – e), pooperační traktografie prokázala intaktní okcipito ‑ frontální traktus (obr. 4f). Po operaci byl pacient bez lateralizace a fatické poruchy, nepopisoval omezení perimetru, patrná však byla mírná porucha krátkodobé paměti a pozornosti. Tato se za šest týdnů po operaci zlepšila, pacient byl zcela samostatný, vyšetření perimetru (Full Field 120 Point Screening Test) ale prokázalo horní levostrannou kvadrantanopsii oboustranně, odpovídající lézi Flechsig ‑ Meyerovy kličky.
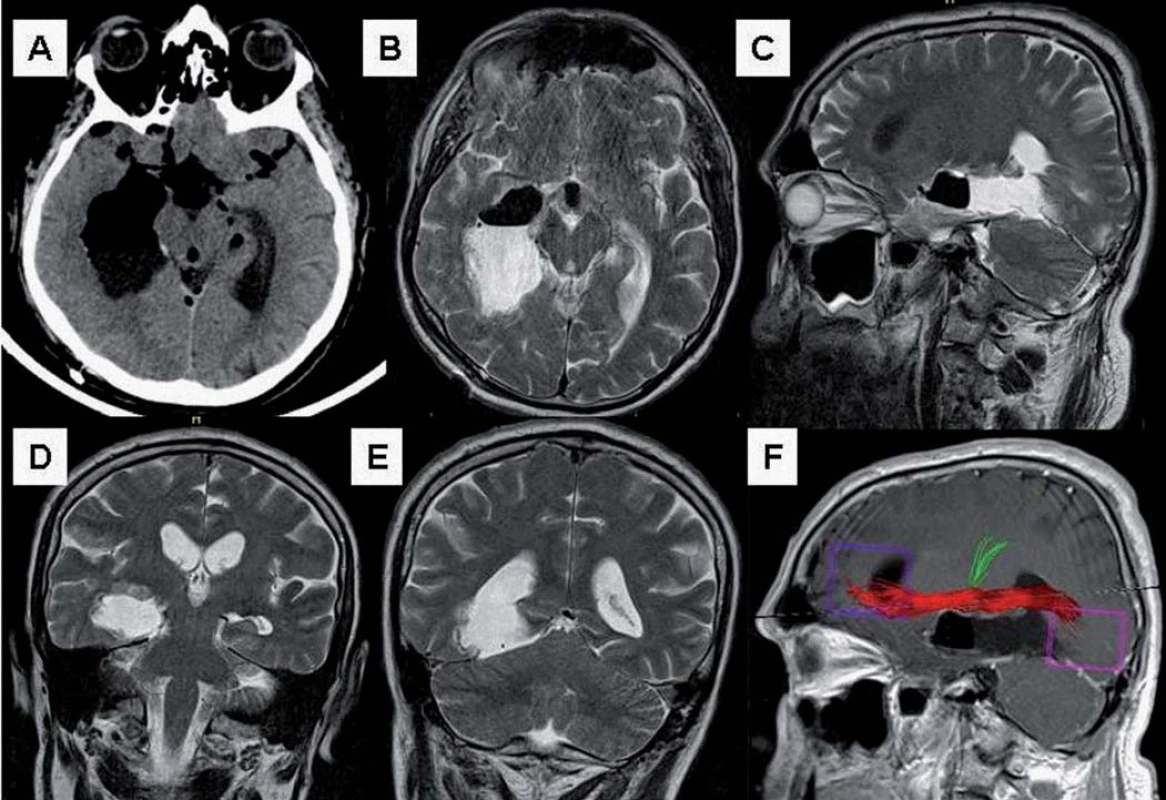
Výsledkem histologie ze vzorku v posteriorní enhancující části byl anaplastický astrocytom grade III s fokálním přechodem do glioblastomu grade IV s fokální proliferační aktivitou Ki ‑ 67 20 – 30 %, anteriorní a střední část byla klasifikována jako astrocytom grade II – III s proliferační aktivitou do 10 %.
Pacient byl 11. pooperační den přeložen na spádovou neurologii s výhledem standardní onkologické léčby, jizva byla zhojena per primam intentionem.
Chirurgický postup
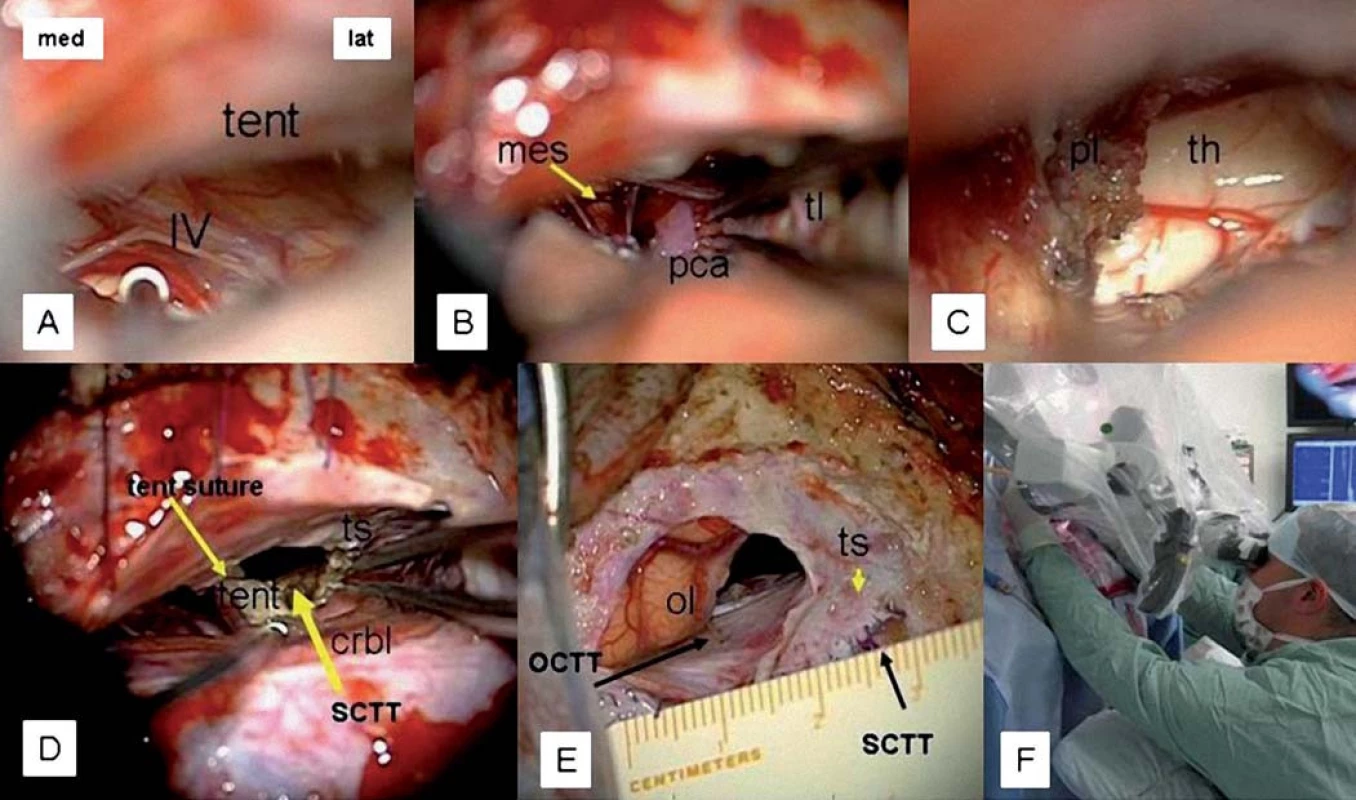
V polosedě, akcentovaném zalomením operačního stolu pod rameny pacienta s předklonem hlavy a rotací vpravo, po registraci navigace Treon Medtronic® a zavedení elektrod monitorování motorických evokovaných potenciálů s transkraniální stimulací (TCS MEP) jsme provedli z 12 cm dlouhé paramediánní incize kraniotomii nad oblastí zadní jámy vpravo s přesahem 2 cm nad transverzální splav. Nejprve byla provedena krátká durotomie a elevace mozečku s vypuštěním likvoru nástřihem arachnoidey v oblasti foramen magnum. Poté jsme provedli obloučkovitou durotomii pod transverzálním splavem, s minimální extenzí kaudálně tak, aby mozečková hemisféra zůstala chráněna, durální lalok jsme vyvěsili kraniálně, pomocí TCD jsme verifikovali patenci transverzálního splavu. Po uvolnění arachnoidálních srůstů byla mobilizována žíla drenující horní aspekt vermis do tentoria, poté preparace silné arachnoidey v oblasti tentoriální incisury s ozřejmením průběhu nervus trochlearis od kmene až pod tentorium (obr. 3a), identifikována a ozřejměna byla arteria cerebri posterior (PCA) v segmentu P3 a P2 (obr. 3b). Poté jsme postupně za opakované koagulace proťali tentorium až do tentoriální incizury. Mediální cíp byl stehy 6/ 0 Prolene vyvěšen kraniálně a laterální kaudálně tak, aby chránil povrch mozečku. Zbytek horního aspektu mozečkové hemisféry jsme zakryli chirurgickou plošnou vatou (Kendall Neurosurgical Swab®), nebyl použit mozkový retraktor. Tím došlo k ozřejmění posteriorní mediobazální oblasti, kde se již propagoval šedavý nádor. Ten jsme resekovali a postupně pronikli zespodu do temporálního rohu postranní komory (obr. 3c) za použití dlouhých bipolárních koagulačních pinzet (Aesculap® 0,5 × 100; 0,5 × 125 a Malis® 0,5 × 140) a obdobně dlouhého mikroodsávání. Postupnou resekcí ohraničenou kolaterálním sulkem laterálně a subpiální resekcí směrem k mozkovému kmeni jsme nejprve dosáhli předního choroidálního bodu a posléze subpiálně až Sylvijské cisterny a identifikovali jsme střední mozkovou tepnu. Zde jsme resekovali také infiltrovaný kortex laterálně od temporálního pólu postranní komory. Resekci jsme ukončili při mírném poklesu amplitudy MEP pro LDK o zhruba 40 %. Vzhledem k subjektivní nemožnosti resekce zadní části tumoru jsme po provedení hemostázy, adaptačním stehu tentoria (obr. 3d) a vodotěsném uzavření tvrdé pleny nad zadní jámou provedli obdobnou, ale menší durotomii nad transverzálním splavem. Subokcipitálním přístupem s minimálním atakováním neokortexu na bazi okcipitálního laloku (obr. 3e) za disekce inferiorní mozkové žíly, drénující se do přechodu transverzálního a sigmoidálního splavu, jsme propojili oba přístupy a radikálně resekovali posteriorní část tumoru s přehledem o atriu a tělu pravé postranní komory, choroidální plexus byl koagulován. Poté jsme opět provedli vodotěsný uzávěr tvrdé pleny a standardní uzávěr operačního přístupu vlastní kostí. Během této fáze operace došlo k normalizaci amplitudy MEP pro LDK. Pacient byl probuzen z anestezie a extubován na jednotce intenzivní péče téhož dne po operaci. Mikroskopické fáze operace trvaly v souhrnu 9 hod, operační polohu hodnotil operatér jako mírně namáhavou (obr. 3f).
Diskuze
Standardní přední přístup k mediobazální temporální oblasti je přední transsylvijský přístup s anteromediální temporální lobektomií, technicky náročnější je Yaşargilův přímý transsylvijský přístup přes sulcus periinsularis inferior. Technicky nejjednodušší přední přístup je transtemporální ‑ transkortikální přístup přes střední, event. dolní temporální gyrus. Poslední uvedený přístup s sebou nese značnou destrukci neokortikálních struktur. Z předních přístupů je někdy obtížné dosáhnout na zadní část středního hipokampu a zcela nemožné je dosažení zadní části mediobazální oblasti, zejména jejího superiorního aspektu směrem k isthmu či do atria postranní komory. To je dáno značnou délkou mediobazálního temporálního komplexu a jeho zakřivením okolo mozkového kmene.
Laterální přístupy mají většinou transkortikální trajektorii, vyjma komplikovaných přístupů odpovídajících prakticky neurochirurgii baze lební (subtemporální, transpetrozní, zygomatický). Zadní přístupy zahrnují transkortikální – nutně však porušující optickou radiaci, event. řečové a asociační oblasti, a subokcipitální přístup – ten ovšem za cenu značné trakce okcipitálního laloku s možností léze inferiorní cerebrální či Labbého žíly s tragickými následky hemoragické infarzace. Další možností je i zadní interhemisférický přístup, avšak s nutností retrakce mediálního aspektu okcipitálního laloku, tedy s rizikem léze zrakového kortexu (Brodmannovy arae 17 – 19).
Inferiorní transtentoriální přístup v sobě nese vtip proniknutí do dané oblasti bez nutnosti atakování či trakce neokortikálních struktur.
Není překvapením, že tento přístup vytvořil a publikoval K. Voigt s ikonou moderní neurochirurgie M. G. Yaşargilem již v roce 1976, a to zprvu pro pacienty s kavernomy v této oblasti [1]. Yaşargil dokonce jako první vyslovil myšlenku využití tohoto přístupu k selektivní amygdalohipokampektomii v epileptoneurochirugii.
O renezanci zájmu o tento přístup se zasloužil roku 2001 Y. Yonekawa z Yaşargilova mateřského pracoviště [2]. Kromě neuroonkologických pacientů rozšířil indikaci tohoto přístupu i pro klipování aneuryzmat P2 – 3 oblasti a našití bypassu okcipitální arterie ( PCA). Potenciální koagulaci přemosťujících žil drénujících horní plochu mozečku do tentoria neviděl jako velký problém. Naopak oproti ostatním pracím varuje před potenciální komplikací danou přítomností durálních duplikatur a žilních sinusů v tentoriu, které je nutno postupně koagulovat a přerušovat hemoklipy. Při incizi tentoria popisuje možnost vzniku arytmií a bradykardie, což vysvětluje iritací trigeminu, vyzdvihuje přítomnost zkušeného anesteziologa na sále, zejména pro riziko vzduchové embolie.
V roce 2008 publikovali Moftakhar et al anatomickou studii a kazuistiku jedné operace gangliogliomu zadní mediobazální temporální oblasti operovaného ze supracerebellárního ‑ transtentoriálního přístupu [3]. Tento přístup srovnávali s transtemporálním a subtemporálním přístupem, oceňovali vyhnutí se poškození temporálního neokortexu či vény Labbé.
V roce 2009 publikovali Jittapiromask et al ze Spetzlerova pracoviště morfometrickou kadaverózní studii srovnávající supracerebellární ‑ transtentoriální přístup se subokcipitálním přístupem [4]. Zjistili obdobnou expozici klíčových struktur, ale omezenější pracovní úhel (area of freedom) s potenciálně horší manipulací s cévními strukturami v posteriorní části mediobazální temporální oblasti zajistil supracerebellární ‑ transtentoriální přístup. Naopak výraznou nevýhodou supratentoriálního okcipitálního přístupu je nutná výrazná retrakce okcipitálního laloku superolaterálním směrem. Konstatováním užitečnosti kombinovaného přístupu s eventuální obliterací nedominantního transverzálního splavu tak autoři mírní naše částečné zklamání z faktu, že u našeho pacienta nebylo možno operaci provést pouze z plánovaného supracerebellárního ‑ transtentoriálního přístupu. V roce 2012 publikovali U. Türe et al sérii 15 pacientů operovaných supracerebellárním ‑ transtentoriálním přístupem. Jednalo se o sedm gliomů, dva kavernomy a šest pacientů s hipokampální sklerózou [5]. Operace ve všech případech umožnila dosažení celé délky mediobazální temporální oblasti a radikální resekci cílových struktur. Profesor Türe popisuje, že zpočátku své praxe kombinoval transsylvijský a zadní interhemisférický přístup, nyní však jednoznačně preferuje jednodobou operaci. Obdivuhodné je doznání, že na novém přístupu pracoval několik let v anatomické laboratoři, než si troufl takto operovat první pacienty. Jsme rádi, že popisuje obdobnou technickou náročnost až limitovanost tohoto přístupu pro horní část zadního segmentu mediobazální temporální oblasti díky příliš příkrému pohledu danému transverzálním sinem a v jeho popisu i systémem žil vena magna Galeni. Türe však tento přístup popisuje jako optimální pro resekci lézí středního segmentu mediobazálního temporálního komplexu, nadšen je z možnosti jeho rozšíření až do přední oblasti včetně temporálního pólu. Jako výhodnou popisuje přehlednost anatomických orientačních bodů a přítomnost arachnoidální roviny disekce pro absolutní selektivitu amygdalohipokampální resekce. Stran technického provedení klade profesor Türe důraz na zachování žil drénujících vermis do tentoria, popisuje možnost nadzvednutí předního parahipokampálního gyru vatičkou, a to v případě jeho zastínění pyramidou. Nutností je použití dlouhých nástrojů a mikroskopu s malou optickou hlavou.
Z naší zkušenosti můžeme potvrdit, že subpiální koagulace hipokampálních perforátorů je z tohoto přístupu velice jednoduchá a přinese časnou devaskularizaci nádoru, absolutní superiorní hranici resekce tvoří temporální roh postranní komory a výhodou je i ozřejmení mediální hranice dané mezencefalem v časné fázi operace. Zrakový kortex a optická radiace jsou zcela mimo trajektorii přístupu. Horní levostranná kvadrantanopsie oboustranně vznikla u našeho pacienta resekcí nádoru před pólem temporálního rohu postranní komory, odpovídá lézi Flechsig ‑ Meyerovy kličky. Jsme přesvědčeni, že použitím transkortikálního přístupu by došlo k hemianopsii. Pokud můžeme posoudit možnost operovat prezentovanou lézi pouze ze supratentoriálního okcipitálního transkortikálního přístupu, dovoluji si tvrdit, že provést operaci v tomto rozsahu, pouze z tohoto přístupu, by bylo zcela nemožné. Přístup do oblasti laterálně od mezencefala byl z pomocného supratentoriálního přístupu nepřehledný, v této hloubce již bylo osvětlení operačního pole zcela nedostatečné, nemluvě o nemožnosti pokračovat až do oblasti uncu a temporálního pólu posteriorně od Sylvijské cisterny.
Závěr
Supracerebellární ‑ transtentoriální přístup představuje miniinvazivní koridor pro dosažení mediobazálního temporálního komplexu, nepoškozující přilehlé neokortikální struktury. Propagují jej přední světoví neurochirurgové (U. Türe, H. Bertalanffy, R. F. Spetzler, M. Samii a jiní), samozřejmě s popisem jeho limitů, ale i výhod oproti alternativnímu subokcipitálnímu, event. zadnímu interhemisférickému přístupu.
Jeho výhodou je minimalizace retrakce proti uvedeným supratentoriálním variantám a zajištění sice úzkého, ale dostatečného koridoru pro dosažení lézí přední a střední části mediobazální temporální oblasti. Problém může být někdy dosažení a manipulace v posteriorní superiorní části mediobazálního temporálního komplexu a temporo‑okcipitální oblasti, oba přístupy lze však z jedné kraniotomie zkombinovat, a tím dosáhnout optimální radikality resekce při minimální kolaterální lézi neokortexu mozkové hemisféry.
Tento přístup je výhodné zařadit do armamentaria neurochirurga zabývajícího se resekcemi mediobazální temporální oblasti, jak na poli neuroonkologie, tak i epileptochirurgie.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
MUDr. Robert Bartoš Ph.D.
Neurochirurgie
Masarykova nemocnice
Sociální péče 12A
400 11 Ústí nad Labem
e-mail: robert.bartos@kzcr.eu
Přijato k recenzi: 23. 12. 2013
Přijato do tisku: 22. 1. 2014
Zdroje
1. Voigt K, Yaşargil MG. Cerebral cavernous haemangiomas or cavernomas. Incidence, pathology, localization, diagnosis, clinical features and treatment. Rewiev of the literature and report of an unusual case. Neurochirurgia (Stuttg) 1976; 19(2): 59 – 68.
2. Yonekawa Y, Imhof HG, Taub E, Curic M, Kaku Y, Roth P et al. Supracerebellar transtentorial approach to posterior temporomedial structures. J Neurosurg 2001; 94(2): 339 – 345.
3. Moftakhar R, Izci Y, Başkaya MK. Microsurgical anatomy of the supracerebellar transtentorial approach to the posterior mediobasal region: technical considerations with a case illustration. Neurosurgery 2008; 62 (3 Suppl 1): 1 – 7.
4. Jittapiromask P, Deshomukh P, Nakaji P, Spetzler RF, Preul MC. Comparative analysis of the posterior approaches to the medial temporal region: supracerebellar transtentorial versus occipital transtentorial. Neurosurgery 2009; 64 (Suppl 3): 35 – 42.
5. Türe U, Harupt MV, Kaya AH, Baimedi P, Firat Z, Türe H et al. The paramedian supracerebellar ‑ transtentorial approach to the entire length of the mediobasal temporal region: an anatomical and clinical study. Laboratory investigation. J Neurosurg 2012; 116(4): 773 – 791. doi: 10.3171/ 2011.12.JNS11791.
Štítky
Dětská neurologie Neurochirurgie NeurologieČlánek vyšel v časopise
Česká a slovenská neurologie a neurochirurgie

2014 Číslo 3
-
Všechny články tohoto čísla
- Funkční poruchy hybnosti
- Přehled méně častých primárních bolestí hlavy
-
Komentář ke článku autorů Kotase a Polívky
Přehled méně častých primárních bolestí hlavy - Spasticita po iktu jako projev maladaptivní plasticity a její ovlivnění botulotoxinem
- Méně obvyklé indikace hluboké mozkové stimulace
- Projekt ncRNAPain
- Fluorescencí navigovaná resekce vysokostupňových gliomů mozku
- Neurologické hypotézy u panické poruchy
- Účinky intoxikace metanolem na kognitivní funkce
- Možnosti kontinuálního monitoringu průtoku krve mozkem v detekci vazospazmů u pacientů po těžkém subarachnoidálním krvácení
-
Komentář ke článku autorů Mrliana, Ďuriše, Neumana, Vybíhala a Smrčky
Možnosti kontinuálního monitoringu průtoku krve mozkem v detekci vazospazmů u pacientů po těžkém subarachnoidálním krvácení - Pupilární reakce na barevné podněty
- Klíšťová encefalitida, průběh a komplikace – naše poznatky z let 2009– 2012
- Naše zkušenosti s mobilní náhradou krčního disku Mobi‑ C – výsledky studie s intervalem sledování pět let
- Neuromodulace sakrálních nervů při řešení inkontinence stolice
- Kombinovaný paramediánní supracerebellární‑ transtentoriální a miniinvazivní subokcipitální přístup při resekci gliomu celé délky mediobazální temporální oblasti
- Selektivní denervace karpu při řešení artrotického postižení zápěstí
- Flekční cervikální myelopatie (Hirayamova choroba) – skutečnost, nebo mýtus? Dvě kazuistiky
- Simultánní výskyt leptomeningeálních a intramedulárních metastáz glioblastoma multiforme – kazuistika
- Blister aneuryzma arteria carotis interna – kazuistika a přehled literatury
- Doporučený postup pro intravenózní trombolýzu v léčbě akutního mozkového infarktu – verze 2014
- Prof. Josef Vymazal starší – in memoriam
- Webové okénko
- Recenze knih
-
Analýza dat v neurologii
XLV. Grafy usnadňující studium zavádějících faktorů v asociačních studiích – III. Spojitá data
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle
- Funkční poruchy hybnosti
- Přehled méně častých primárních bolestí hlavy
- Doporučený postup pro intravenózní trombolýzu v léčbě akutního mozkového infarktu – verze 2014
- Neurologické hypotézy u panické poruchy
