První dokumentovaný případ japonské encefalitidy importované do České republiky
The first documented case of Japanese encephalitis imported to the Czech Republic
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study. The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
Autoři:
R. Stebel 1; M. Pýchová 1; M. Freibergerová 1; R. Pařízková 1; H. Zelená 2; P. Husa 1
Působiště autorů:
Klinika infekčních chorob LF MU a FN Brno
1; Národní referenční laboratoř pro arboviry, Zdravotní ústav se sídlem v Ostravě
2
Vyšlo v časopise:
Cesk Slov Neurol N 2018; 81(5): 593-595
Kategorie:
Dopis redakci
doi:
https://doi.org/10.14735/amcsnn2018593
Souhrn
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study. The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
Vážená redakce,
v posledních desetiletích pozorujeme trvale rostoucí počet cestovatelů, kteří se vydávají do dříve méně navštěvovaných exotických destinací. Ruku v ruce s tím dochází k častějším importům v tropech a subtropech endemicky se vyskytujících infekcí. Rostoucí riziko je patrné i u japonské encefalitidy (JE), dříve v diferenciální diagnostice opomíjené neuroinfekce [1]. Jedná se o nejčastější virovou encefalitidu vyskytující se v zemích jihovýchodní Asie a západního Pacifiku [2]. Původcem onemocnění je RNA virus z čeledi Flaviviridae. Virus je přenášen komárem Culex tritaeniorhynchus v zoonotickém cyklu, hostitelskými obratlovci jsou prasata a vodní ptáci. Člověk se nakazí náhodně po přisátí infikovaného komára [3]. Incidence manifestní JE se odhaduje na 67 900 případů ročně, což odpovídá 1,8 případů na 100 000 obyvatel [4]. Pro cestovatele je riziko nákazy obecně nízké, odhadem je uváděna frekvence onemocnění < 1 případ na milion turistů [3]. V následující kazuistice prezentujeme první dokumentovaný případ JE importované do ČR.
Muž ve věku 68 let byl přijat v polovině října 2017 na jednotku intenzivní péče infekční kliniky pro febrilie s počínající kvalitativní poruchou vědomí. Nemocný byl přivezen přímo z letiště po příletu z dovolené v Egyptě. Jeho obtíže začaly 3 dny před odletem do ČR, zahrnovaly horečky dosahující 41 °C, zimnici, kašel a prekolapsové stavy. V den odletu byl pacient propuštěn z 3denní hospitalizace. V egyptské nemocnici byl léčen pro bronchopneumonii kombinací antibiotik. Dle sdělení manželky se stav i během hospitalizace horšil, progredovala zmatenost. Klíčovou informací v cestovatelské anamnéze byl 12denní poznávací zájezd do Indonésie (Bali), který předcházel dovolené v Egyptě. První příznaky onemocnění se projevily přibližně 10 dnů po návratu z Bali, což odpovídá nejčastěji udávané inkubační době 5 – 15 dnů [1]. Pacient před zahraničním pobytem nenavštívil očkovací centrum, vakcinace tedy nebyla provedena.
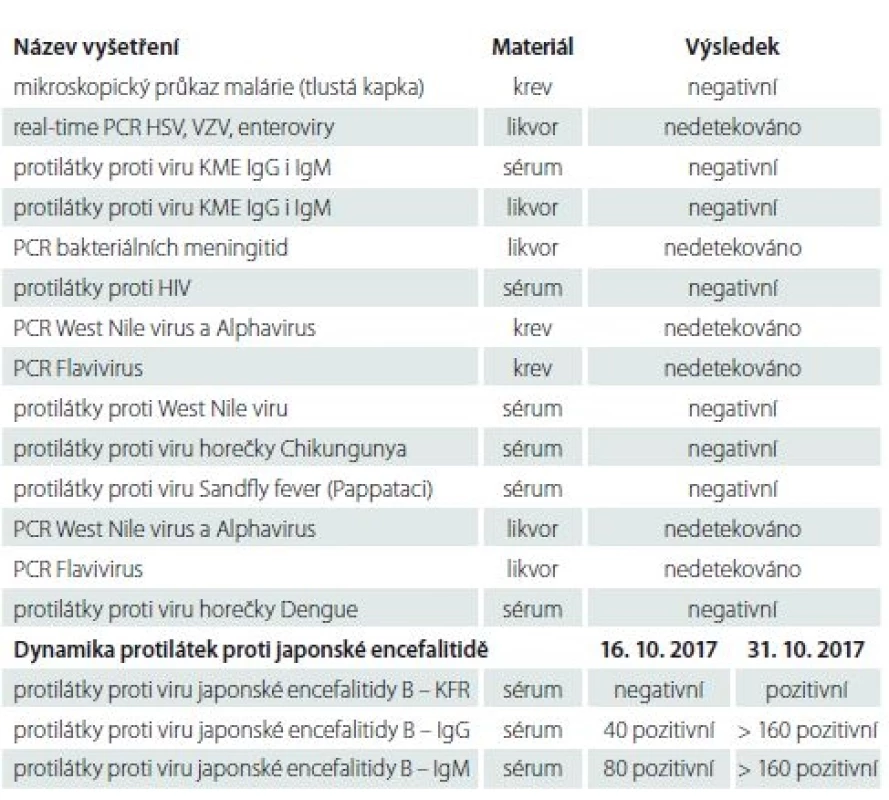
Při příjmu byl pacient při vědomí, nebylo ale možné navázat adekvátní verbální kontakt. Byly přítomny známky meningeálního dráždění a třes končetin. Výsledek analýzy likvoru odpovídal syndromu proteinocytologické asociace se smíšenou pleocytózou, normální glykorachií a elevací laktátu. Relevantní výsledky základních laboratorních vyšetření uvádí tab. 1. Pacientovi byla podána antiedematózní terapie (mannitol, dexametazon) a vzhledem k nejasné etiologii byl pokryt acyklovirem. Druhý den hospitalizace se stav zhoršil, rozvinula se kvantitativní porucha vědomí na úrovni somnolence, nově se objevila anizokorie. Akutně doplněná CT mozku neprokázala patologické změny intrakraniálně. Dále progredující porucha vědomí si vyžádala týž den intubaci a zahájení umělé plicní ventilace (UPV). Likvor byl odeslán jednak k detekci u nás běžně se vyskytujících původců aseptických meningoencefalitid (klíšťová meningoencefalitida, herpetické a enterovirové neuroinfekce, neuroborrelióza, neurosyfilis). Dále byl odeslán do Národní referenční laboratoře (NRL) pro arboviry k diagnostice dle cestovatelské anamnézy předpokládaných patogenů. Z NRL pro arboviry byla následně hlášena pozitivita protilátek proti viru JE B v séru ve třídách imunoglobulinu IgM i IgG metodou nepřímé imunofluorescence (NIF). Recentní infekce virem JE byla potvrzena na základě sérokonverze protilátek detekovaných komplement fixační reakcí spolu se signifikantním vzestupem titru protilátek IgG a IgM metodou NIF v párových vzorcích. Možná zkřížená reaktivita séra při infekci jinými flaviviry byla vyloučena – protilátky proti ostatním testovaným flavivirózám byly negativní. Přehled mikrobiologických vyšetření, vč. dynamiky protilátkové odpovědi u viru JE, uvádí tab. 2.
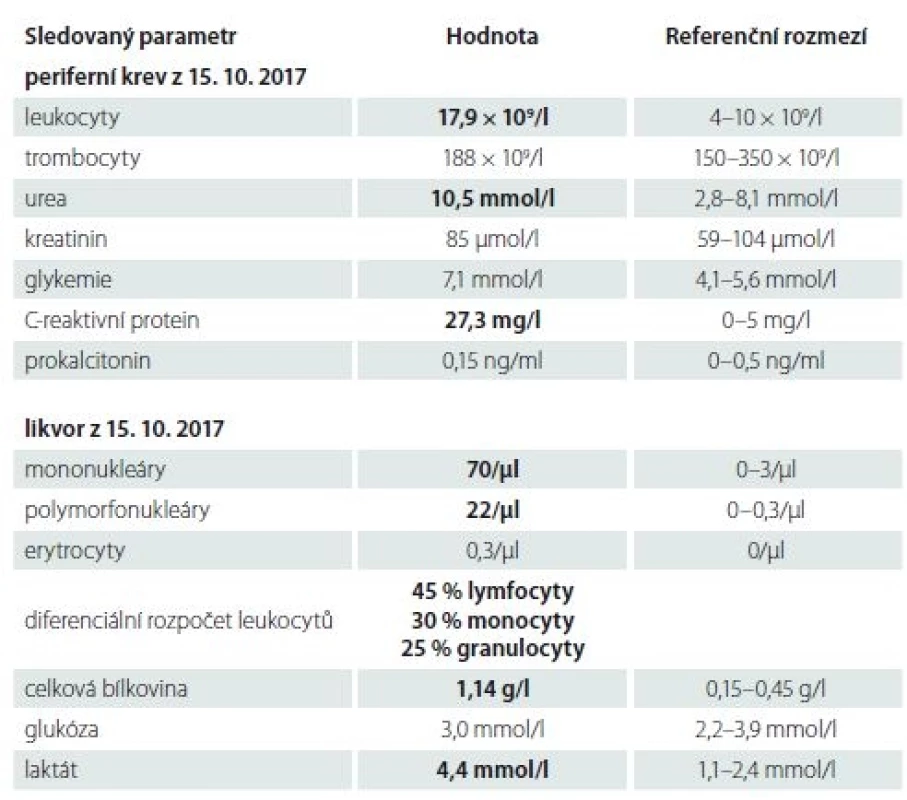
Postupně byla nemocnému vysazována analgosedace, kontakt byl navazován velmi zvolna, pacient se probíral s těžkou kvadruparézou a svalovou rigiditou. Byl protrahovaně závislý na UPV, 11. den hospitalizace byla založena tracheostomie, 32. den od přijetí byl pacient odpojen od umělé ventilace. Byla doplněna MR mozku s nálezem několika T2 hyperintenzit bílé hmoty paraventrikulárně. Nález na MR byl hodnocen radiology jako nespecifický, léze v bílé hmotě nebylo možné odlišit od běžných postischemických změn. Přes řadu komplikací se stav pacienta postupně stabilizoval, upravila se kvalita vědomí, regredovala svalová rigidita. Po 44 dnech hospitalizace byl pacient přeložen k další rehabilitaci na lůžko následné intenzivní péče. Dne 23. 12. 2017 byl propuštěn domů. Neurologická kontrola proběhla v lednu 2018, pacient byl plně orientovaný, schopen samostatné chůze, bez paréz hlavových nervů a končetin či jiného patrného neurologického deficitu. Přetrvával mírný třes horních končetin a amnézie na první měsíc hospitalizace.
Metaanalýza autorů Hilss et al identifikovala v intervalu 36 let (1973 – 2008) pouze 55 publikovaných případů JE u turistů, imigrantů nebo vojáků, kteří navštívili některou z rizikových zemí Asie nebo západního Pacifiku. Nejvíce případů bylo importováno do USA a Švédska, nejrizikovější zdrojovou zemí pak bylo Thajsko [3]. Námi prezentovaná kazuistika představuje v rámci ČR unikátní sérologicky jednoznačně prokázaný případ JE. Zdrojovou zemí byla Indonésie a onemocnění se prvně manifestovalo během pobytu pacienta v Egyptě. Závažný a protrahovaný průběh meningoencefalitidy koreluje s literárními údaji popisujícími klinickou manifestaci této neuroinfekce [5]. Manifestní encefalitida vykazuje mortalitu 20 – 30 % a u 30 – 50 % přeživších přetrvávají závažné reziduální neurologické následky [2]. Literatura u JE uvádí jako typický nález na MR mozku přítomnost T2 hypersignálních lézí zejména v oblasti talamu [6]. U námi popisovaného případu charakteristický nález na MR nebyl patrný.
Prezentovaný případ JE nám opětovně připomíná potřebu pamatovat v rámci diferenciální diagnostiky i na možnost importu relativně vzácných infekcí. Klíčem k diagnostice bývá podrobná cestovatelská anamnéza. Jen na základě znalostí geografie výskytu a klinického obrazu jednotlivých exotických nákaz lze provést relevantní mikrobiologická vyšetření. Laboratorní diagnostika těchto infekcí bývá koncentrována do superspecializovaných referenčních laboratoří, které umějí výsledky i náležitě interpretovat.
Cílená terapie JE neexistuje, onemocnění je však preventabilní – na trhu je dostupná účinná a bezpečná inaktivovaná vakcína. Aktuálně platné doporučení amerického Centra pro kontrolu a prevenci nemocí (CDC) indikuje očkování proti JE u všech cestovatelů, kteří plánují pobyt v endemické oblasti delší než 1 měsíc a současně se jedná (v konkrétní destinaci) o období s rizikem přenosu nákazy. Očkování se nedoporučuje pouze u krátkých pobytů omezených na městské aglomerace a v ročních obdobích, kdy riziko přenosu infekce v daném regionu je prokazatelně minimální [7]. Poradní výbor pro imunizaci CDC v současnosti vyvíjí snahu o zjednodušení doporučení s cílem rozšířit indikaci k očkování na všechny turisty plánující cestu, která bude zahrnovat pobyt ve venkovských regionech, bez ohledu na jeho délku [1]. Před každou cestou do rizikových destinací je doporučováno sestavit (s dostatečným časovým předstihem) individuální plán vhodných profylaktických opatření. Tuto službu poskytují infektologové ve specializovaných ambulancích cestovní medicíny.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Podpořeno MZ ČR – RVO (FNBr, 65269705).
MUDr. Roman Stebel
Klinika infekčních chorob
LF MU a FN Brno
Jihlavská 20
625 00 Brno
e-mail: stebel.roman@fnbrno.cz
Přijato k recenzi: 5. 3. 2018
Přijato do tisku: 28. 5. 2018
Zdroje
1. Connor B, Bunn WB. The changing epidemiology of Japanese encephalitis and new data: the implications for new recommendations for Japanese encephalitis vaccine. Trop Dis Travel Med Vaccines 2017; 3 : 14. doi: 10.1186/ s40794-017-0057-x.
2. Sunwoo JS, Lee ST, Jung KH et al. Clinical characteristics of severe Japanese encephalitis: a case series from South Korea. Am J Trop Med Hyg 2017; 97(2): 369 – 375.doi: 10.4269/ ajtmh.17-0054.
3. Hills SL, Griggs AC, Fischer M. Japanese encephalitis in travelers from non-endemic countries, 1973-2008. Am J Trop Med Hyg 2010; 82(5): 930 – 936. doi: 10.4269/ ajtmh.2010.09-0676.
4. Boucher A, Herrmann JL, Morand P et al. Epidemiology of infectious encephalitis causes in 2016. Med Mal Infect 2017; 47(3): 221 – 235. doi: 10.1016/ j.medmal.2017.02.003.
5. Langevin S, Libman M, Drebot MA et al. A case of Japanese encephalitis virus infection acquired during a trip in Thailand. J Travel Med 2012; 19(2): 127 – 129. doi: 10.1111/ j.1708-8305.2011.00582.x.
6. Lagarde S, Lagier JC, Charrel R et al. Japanese encephalitis in a French traveler to Nepal. J Neurovirol 2014; 20(1): 99 – 102. doi: 10.1007/ s13365-013-0226-2.
7. Brunette GW. Centers for Disease Control and Prevention. CDC health information for international travel: the yellow book 2018. Oxford: Oxford University Press 2017.
Štítky
Dětská neurologie Neurochirurgie NeurologieČlánek vyšel v časopise
Česká a slovenská neurologie a neurochirurgie

2018 Číslo 5
-
Všechny články tohoto čísla
- Anestezie a nervosvalová onemocnění
- Nejlepší postup v terapii motoricky pokročilé Parkinsonovy nemoci je INTRADUODENÁLNÍ LEVODOPA
- Nejlepší postup v terapii motoricky pokročilé Parkinsonovy nemoci je APOMORFINOVÁ INFUZE
- Najlepší postup v terapii motoricky pokročilej Parkinsonovej nemoci je HLBOKÁ MOZGOVÁ STIMULÁCIA
- Nejlepší postup v terapii motoricky pokročilé Parkinsonovy nemoci je intraduodenální levodopa, apomorfi nová infuze nebo DBS?
- Cervikální vertigo – fikce či realita?
-
Cervikální vertigo – fikce či realita?
Komentář k článku Z. Kadaňky Jr. et al - Péče o pacienty s dysfagií po cévní mozkové příhodě v České republice
- Matematické modelování hemodynamiky mozkových aneuryzmat a možný přínos v klinické praxi z pohledu neurochirurga
- Přehled onemocnění s obrazem restrikce difuze na magnetické rezonanci mozku
- Nové poznatky v diagnostice a léčbě amyotrofické laterální sklerózy
- Léčba recidivy či rezidua multiformního glioblastomu pomocí stereotaktické radiochirurgie gama nožem – společně hodnocený soubor dvou neurochirurgických pracovišť
- Tichý akútny a subakútny mozgový infarkt u pacientov pred koronárnou intervenciou
- Vztah mezi epidemiologií a subjektivním vnímáním bolesti u pacientů se syndromem karpálního tunelu
- Umístění bifurkace bazilární tepny ve vztahu k dorsu sellae
- Validace dotazníku pro pacienty s myotonií – česká verze Myotonia Behaviour Scale
- Zrozumiteľnosť reči a klinické parametre u pacientov s Parkinsonovou chorobou
- První dokumentovaný případ japonské encefalitidy importované do České republiky
- Spinální schwannom v oblasti hrudní páteře s masivním intratumorálním krvácením
- Časná komplikace ošetření disekujícího intrakraniálního aneuryzmatu ve vertebrobazilárním povodí flow-diverterem
- Svalová dystopie ve Fallopiově kanálu
- Harvey Cushing jako kandidát Nobelovy ceny
- Stanovisko Výboru Cerebrovaskulární sekce České neurologické společnosti ČLS JEP k dlouhodobému holterovskému EKG monitoringu u pacientů s ischemickou cévní mozkovou příhodou
- Analýza dat v neurologii LXXI.<br>Pearsonův korelační koeficient
- Recenze knih
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle
- Nové poznatky v diagnostice a léčbě amyotrofické laterální sklerózy
- Přehled onemocnění s obrazem restrikce difuze na magnetické rezonanci mozku
- Cervikální vertigo – fikce či realita?
- Anestezie a nervosvalová onemocnění
