Epiglotopexe v léčbě obstrukční spánkové apnoe
Autoři:
M. Masárová 1,2; J. Seko 1; J. Kubíčková 1,2; O. Jor 3; V. Novák 4; M. Kotulek 5; Petr Matoušek 1,2
; M. Formánek 1,2; Karol Zeleník 1,2
; Pavel Komínek 1,2
Působiště autorů:
Klinika otorinolaryngologie a chirurgie hlavy a krku LF OU a FN Ostrava
1; Katedra kraniofaciálních oborů, LF OU, Ostrava
2; Klinika anesteziologie, resuscitace a intenzivní medicíny FN Ostrava
3; Centrum pro poruchy spánku a bdění – spánková laboratoř, Oddělení dětské neurologie, FN Ostrava
4; Klinika otorinolaryngologie a chirurgie hlavy a krku, Pardubická nemocnice
5
Vyšlo v časopise:
Cesk Slov Neurol N 2021; 84/117(1): 95-97
Kategorie:
Dopis redakci
doi:
https://doi.org/10.48095/cccsnn202195
Vážená redakce,
flexibilní endoskopie horních dýchacích cest (HDC) v uměle navozeném spánku (drug-induced sleep endoscopy; DISE) představuje hlavní diagnostickou metodu využívanou k určení míst obstrukce u pacientů s obstrukční spánkovou apnoí (OSA). DISE je obvykle prováděna před plánovanou chirurgickou léčbou OSA [1]. Pacienti, kteří jsou indikováni k léčbě kontinuálním pozitivním přetlakem (continuous positive airway pressure; CPAP), ve většině případů DISE nepodstupují [1,2]. Je známo, že CPAP mnoho (50–60 %) pacientů netoleruje a v přibližně 10–12 % nemá efekt [1,2]. V posledních letech se ukazuje, že DISE má své opodstatnění i při titraci CPAP (prováděné během DISE), kdy může pomoci odhalit některé příčiny jeho intolerance či nefunkčnosti [3]. Se zavedením titrace CPAP při DISE je možné pozorovat, že důvodem intolerance CPAP může být nedostatečně tuhá epiglotis, která při aplikaci přetlakové ventilace způsobí ještě výraznější obstrukci dýchacích cest [2,3]. Aby byl pacient správně léčen, je nezbytně nutné tuto patologii odhalit.
Do studie byli zařazeni pacienti ve věku od 18 do 70 let se středně těžkou a těžkou OSA (AHI > 15) diagnostikovanou pomocí celonoční limitované polygrafie, kteří netolerovali CPAP. Pacienty byl před výkonem podepsán informovaný souhlas.
ORL vyšetření
Po odebrání anamnézy absolvoval každý pacient ORL vyšetření. Byla hodnocena přítomnost webbingu zadních patrových oblouků, přítomnost prodloužené uvuly, velikost patrových tonzil dle Friedmanna, vztah kořene jazyka k měkkému patru pomocí klasifikace Mallampati. HDC byly u každého pacienta vyšetřeny i pomocí flexibilního endoskopu, kde se hodnotilo laterolaterální zúžení v oblasti orofaryngu, zúžení v oblasti kořene jazyka a přítomnost patologie v oblasti epiglotis.
Spánková endoskopie horních dýchacích cest
DISE byla prováděna otorinolaryngologem na operačním sále ve spolupráci s anesteziologem. Po podání premedikace 30 min. před vyšetřením (Dormicum 5mg inj. i. m., Atropin 0,5 mg inj. i. m., bez závislosti na tělesné hmotnosti a pohlaví) byl u pacienta ležícího na zádech navozen spánek pomocí nitrožilně podaného Propofolu (bolus 1mg/kg v úvodu, následně 20–30 mg každých 3–5 min). Anesteziologem byla po celou dobu vyšetření měřena hloubka anestezie bispektrálním indexem (BIS) a udržována v rozmezí 50–70. Byly monitorovány životní funkce – krevní tlak, srdeční tep, EKG, kyslíková saturace, dechová frekvence. DISE byla provedena pomocí flexibilního endoskopu o průměru 3,5 mm a délka vyšetření byla u každého pacienta min. 15 min.
K hodnocení výsledků DISE byla použita VOTE klasifikace dle Keziriana, podle které je hodnocena obstrukce ve čtyřech etážích HDC – oblast měkkého patra, laterálních stěn faryngu a patrových tonzil, kořene jazyka a epiglotis. V každé této lokalizaci je hodnocen stupeň obstrukce (0 – žádná obstrukce, 1 – částečná obstrukce, 2 – úplná obstrukce) a konfigurace obstrukce (předozadní, cirkulární, laterolaterální) [2].
Titrace CPAPu pod kontrolou DISE
Pro titraci byl použit přístroj BiPAP A40 firmy Philips Respironics v režimu CPAP. Titrace CPAPu byla provedena bezprostředně po DISE, poloha pacienta byla na zádech. Na obličej pacienta byla nasazena odpovídající maska přetlakové ventilace (velikosti S, M, L). Mezi masku a hadici přístroje bylo vložené spojovací kolínko (speciální ventil), přes které byl do nosního průduchu a nosohltanu vložen flexibilní endoskop o průměru 3,5 mm a maska byla následně fixována popruhy.
Poté byla provedena DISE při přetlakové ventilaci. Začátek vyšetření byl při tlaku 6 hPa. Postupně byl tlak na CPAPu elevován (vždy po min. 20 vteřinách) v rozmezí 6, 8, 10, 12, 14, 18 hPa. Při každém zkoušeném tlaku proběhlo hodnocení, které bylo provedeno ihned v průběhu vyšetření nezávisle dvěma lékaři. Posuzována byla účinnost přetlakové ventilace vizuálně a současně byly sledovány hodnoty saturace krve kyslíkem (SpO2) měřeným na prstu horní končetiny.
K hodnocení byla použita VOTE klasifikace dle Keziriana (viz výše) při každém zkoušeném tlaku CPAPu. Na základě toho bylo možné sledovat, jak se zvyšujícím se tlakem dochází k vymizení / zhoršení obstrukce v sledovaných lokalitách u jednotlivců.
U pacientů s nálezem obstrukce v oblasti epiglotis při DISE v případě současné netolerance CPAPu (přetrvávaní/zhoršení obstrukce při aplikací zkoušených tlaků) byla indikována epiglotopexe (s/bez redukce kořene jazyka dle nálezu při DISE) v druhé době.
Chirurgické provedení
Epiglotopexe byla provedena v celkové anestezii po zajištění dýchacích cest orotracheální intubací v rámci direktní laryngoskopie s optickou kontrolou (mikroskop, endoskop). Po deepitelizaci sliznice kořene jazyka (v případě jeho hypertrofie provedena současně i redukce thuliovým laserem) a po odstranění sliznice z oblasti kaudální linguální plochy epiglotis a epiglotických valekul byla provedena fixace epiglotis ke kořeni jazyka dvěma vstřebatelnými stehy.
Pooperační sledování
Pacienti byli sledováni jedním lékařem každý týden až do úplného zhojení operační rány. Kontrolní limitovaná polygrafie byla provedena 5–6 měsíců po operaci.
Do studie byli zařazeni pacienti se středně těžkou a těžkou OSA, kteří netolerovali CPAP. Každý pacient absolvoval otorinolaryngologické (ORL) vyšetření, DISE a titraci CPAP při DISE. U pacientů s nálezem obstrukce v oblasti epiglotis při DISE v případě současné netolerance CPAP (přetrvávání/zhoršení obstrukce při aplikaci přetlaku) byla indikována epiglotopexe v druhé době. Epiglotopexe byla provedena v celkové anestezii v rámci direktní laryngoskopie s optickou kontrolou. Po deepitelizaci sliznice kořene jazyka a kaudální lingvální plochy epiglotis a epiglotických valekul byla provedena fixace epiglotis ke kořeni jazyka dvěma vstřebatelnými stehy. Kontrolní limitovaná polygrafie byla provedena 5–6 měsíců po operaci.
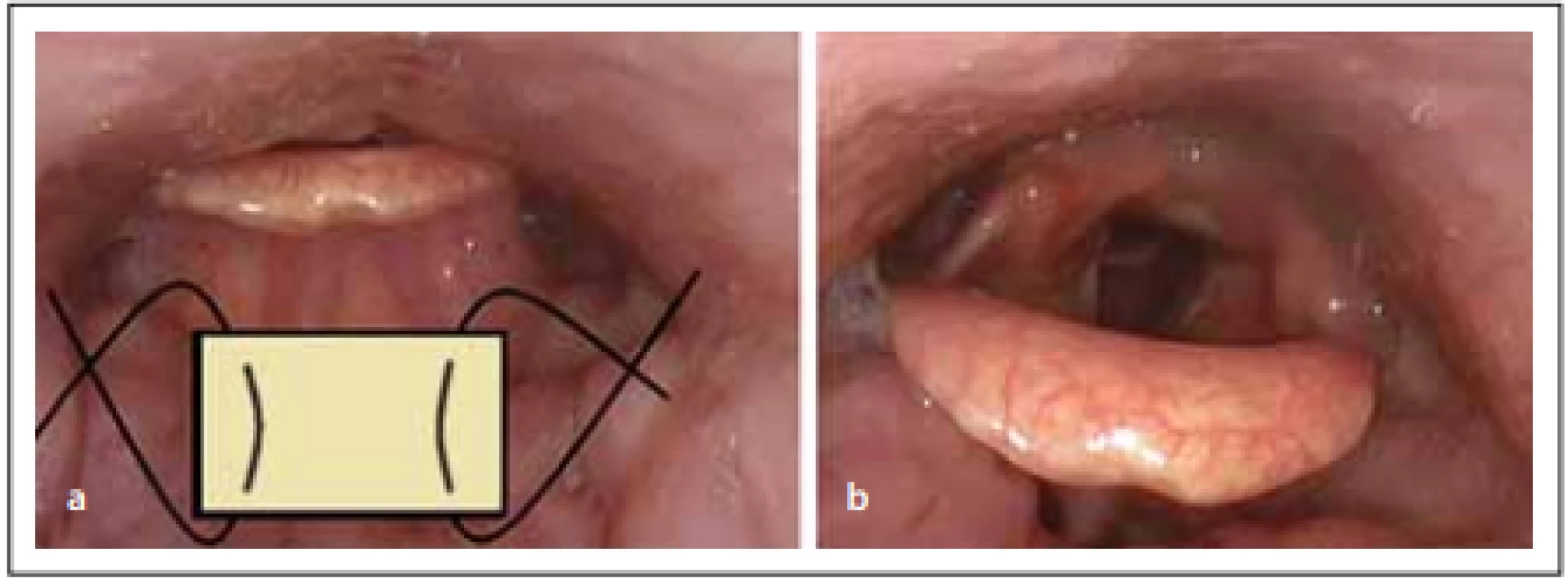
Pacient 1 ve věku 22 let byl vyšetřen pro 2 roky trvající chrápání, zástavy dechu ve spánku a zvýšenou denní únavu. Při ORL vyšetření byla pro nález hypertrofických patrových tonzil (Friedman 3) zvažována oboustranná tonzilektomie, index tělesné hmotnosti (body mass index; BMI) byl 29,0 kg/m2 [1]. Na základě celonoční limitované polygrafie byla prokázána těžká OSA s apnoe-hypopnoe indexem (AHI) 49,9 a vysokým podílem času ve spánku při saturaci < 90 % (t90 = 16,4 %). Pacient byl indikován k léčbě CPAP. Přetlakovou ventilaci pacient netoleroval, proto byla provedena DISE s nálezem předozadní obstrukce v oblasti epiglotis, oblast orofaryngu byla bez obstrukce. V průběhu DISE byla také provedena titrace CPAP, při které bylo zjištěno, že v rozmezí 6–14 hPa docházelo k ještě výraznější retroflexi epiglotis na zadní stěnu hltanu, což korelovalo s poklesem SpO2. Až tlak 18 hPa způsobil odklopení epiglotis od zadní stěny hltanu a otevření dýchacích cest (obr. 1). Pacient byl indikován k chirurgické léčbě. V odstupu 3 týdnů byla cestou direktní hypofaryngoskopie v celkové anestezii provedena parciální resekce kořene jazyka thuliovým laserem a epiglotopexe (obr. 2). Po operaci byl pacient bez obtíží, bez desaturací a AHI poklesl 5 měsíců po operaci na hodnotu 1,3 (norma).
Fig. 1. Drug-induced sleep endoscopy and CPAP, view of the hypopharynx and the entrance of the larynx with a fl exible endoscope –
(a) the anterior-posterior obstruction of epiglottis at a pressure of 0 hPa; (b) collapse of the epiglottis at a pressure of 8 hPa, CPAP
failure, worsening of obstruction; (c) removal of epiglottis from the posterior wall of the pharynx beyond the pressure of 18 hPa.

CPAP – continuous positive airway pressure
Fig. 2. The principle of the epiglottopexy – (a) removal of the mucosa from the lingual
surface of the epiglottis and epiglottic valleculae, fixation of the epiglottis to the root
of the tongue with two absorbable sutures; (b) condition after healing.
Pacientka 2 ve věku 50 let s BMI 31,8 kg/m2 byla vyšetřena pro několik let trvající chrápání a zvýšenou denní únavu. Před 4 lety u ní byla provedena uvulopalatofaryngoplastika. Na základě limitované polygrafie (těžká OSA, AHI 33, t90 = 8 %) byla indikována léčba CPAP. Přetlaková ventilace byla bez efektu, při titraci CPAP přetrvával vysoký reziduální AHI (28). Byla provedena DISE s nálezem hypertrofické jazykové mandle způsobující vleže úplnou obstrukci hypofaryngu a předozadní obstrukce v oblasti epiglotis, která v inspiriu kolabovala do nitra hrtanu. V druhé době byla v celkové anestezii provedena parciální resekce kořene jazyka s epiglotopexí. Pooperačně došlo k celkovému zlepšení stavu a k postupnému vymizení obtíží. Dle kontrolní limitované polygrafie 6 měsíců od operace byla pacientka vyléčena (AHI 4,2).
Podíl obstrukce hrtanu na vzniku OSA u dospělých je obecně znám již mnoho let. Před zavedením DISE do běžné klinické praxe se předpokládalo, že se epiglotis podílí na vzniku OSA v přibližně 12 % [3]. V posledních letech se ale na základě DISE ukazuje, že nedostatečně rigidní epiglotis je mnohem častější (dle některých studií až 73 %) příčinou vzniku OSA, a to samostatně nebo v rámci multietážové obstrukce HDC, a může být příčinou intolerance léčby CPAP až v 15 % [3–5]. V případě primární obstrukce v oblasti epiglotis existuje několik studií, které potvrzují, že se zvyšujícím se tlakem CPAP dochází ke zhoršení obstrukce a k nasávání epiglotis na zadní stěnu hltanu [6,7]. Torre et al uvádějí, že CPAP neřeší primární kolaps epiglotis a na její odtlačení od zadní stěny hltanu jsou potřebné tlaky > 10 hPa u předozadní obstrukce a 15 hPa u laterolaterální obstrukce [6]. V případech, kdy je příčinou vzniku OSA nedostatečně tuhá (kolabující) epiglotis, je indikována chirurgická léčba a zpevnění epiglotis. Chirurgická léčba pak řeší OSA definitivně nebo se podílí na následném zlepšení compliance léčby přetlakovou ventilací. Existují dvě základní metody chirurgie hrtanu u pacientů s OSA – resekční (zejména parciální epiglotektomie) a epiglotopexe. Operace mohou být spojeny i s redukcí hypertrofického kořene jazyka [4,8]. Epiglotopexe představuje operační výkon, jehož podstatou je fixace volné části epiglotis ke kořeni jazyka [4,8]. Cílem chirurgické techniky je zabránit nasávání nedostatečně tuhé epiglotis na zadní stěnu hltanu při inspiriu při současném zachování anatomie a fyziologie hrtanu, tedy bez ovlivnění funkce polykání. Protože nedostatečně tuhou epiglotis způsobující obstrukci HDC lze diagnostikovat pouze ve spánku, je indikace k tomuto výkonu stanovena na základě DISE [3,8,9]. Komplikace epiglotopexe (krvácení, otok hrtanu s dyspnoe, dysfagie) jsou poměrně vzácné a většinou přechodné [3,8].
Na Klinice otorinolaryngologie a chirurgie hlavy a krku podstoupili v letech 2016–2019 epiglotopexi celkem čtyři pacienti s těžkou OSA, kteří současně netolerovali CPAP. Všichni operovaní pacienti byli indikováni k epiglotopexi na základě DISE. V prezentované první kazuistice se jednalo o pacienta s primární jednoetážovou obstrukcí v oblasti epiglotis a v druhé kazuistice se prokázala dvouetážová obstrukce v oblasti kořene jazyka a epiglotis. Za významný benefit DISE je možné považovat především skutečnost, že díky tomuto vyšetření bylo možné obstrukci v oblasti epiglotis odhalit. Na základě DISE došlo také u jednoho pacienta (kazuistika 1) ke změně indikace k operaci – v bdělém stavu byly pozorovány hypertrofické patrové mandle, ale až při DISE byla jako příčina OSA identifikována kolabující epiglotis. U všech pacientů došlo pooperačně k subjektivnímu zlepšení stavu a poklesu AHI do normy.
I přesto, že jsou naše výsledky limitovány malým souborem pacientů, lze konstatovat, že správně indikovaná epiglotopexe se jeví jako velmi účinná léčba OSA. Z našich zkušeností tak jednoznačně vyplývá, že pacienti, kteří netolerují CPAP, by měli podstoupit DISE s cílem vyloučit obstrukci v oblasti epiglotis, která vede k netoleranci CPAP. U těchto pacientů by mohla právě epiglotopexe představovat elegantní a poměrně jednoduché definitivní řešení OSA.
Grantová podpora
Práce byla realizována za podpory projektu Institucionální podpory Ministerstva zdravotnictví České republiky, RVO – FNOs/2020.
MUDr. Michaela Masárová
Klinika otorinolaryngologie a chirurgie hlavy a krku
FN Ostrava
17. listopadu 1790
708 52 Ostrava
e-mail: michaela.masarova@fno.cz
Přijato k recenzi: 25. 9. 2020
Přijato do tisku: 20. 1. 2021
Zdroje
1. Cavaliere M, Russo F, Iemma M. Awake versus drug--induced sleep endoscopy: evaluation of airway obstruction in obstructive sleep apnea/hypopnoea syndrome. Laryngoscope 2013; 123 (9): 2315–2318. doi: 10.1002/lary.23881.
2. Hybášková J, Jor O, Novák V et al. Možné využití spánkové endoskopie pro zvýšení efektivity léčby (operační i neoperační) u pacientů s obstrukční spánkovou apnoí. Cesk Slov Neurol N 2017; 80/113 (4): 428–433. doi: 10.14735/amcsnn2017428.
3. Roustan V, Barbieri M, Incandela, F et al. Transoral glossoepiglottopexy in the treatment of adult obstructive sleep apnoea: a surgical approach. Acta Otorhinolaryngol Ital 2018; 38 (1): 38–44. doi: 10.14639/0392-100X - 1857.
4. Kwon OE, Jung SY, Al-Dilaijan K et al. Is epiglottis surgery necessary for obstructive sleep apnea patients with epiglottis obstruction? Laryngoscope 2019; 129 (11): 2658–2662. doi: 10.1002/lary.27808.
5. Dedhia RC, Rosen CA, Soose RJ. What is the role of the larynx in adult obstructive sleep apnea? Laryngoscope 2014; 124 (4): 1029–1034. doi: 10.1002/lary. 24494.
6. Torre C, Liu SY, Kushida CA et al. Impact of continuous positive airway pressure in patients with obstructive sleep apnea during drug-induced sleep endoscopy. Clin Otolaryngol 2017; 42 (6): 1218–1223. doi: 10.1111/coa.12851.
7. Civelek S, Emre IE, Dizdar D et al. Comparison of conventional continuous positive airway pressure to continuous positive airway pressure titration performed with sleep endoscopy. Laryngoscope 2012; 122 (3): 691–695. doi: 10.1002/lary.22494.
8. Klozar J, Zeleník K. Chirurgická léčba oblasti hrtanu. In: Betka J, Kubíčková J (eds). Poruchy dýchání ve spánku. 1. vyd. Praha: Tobiáš 2019 : 174–177.
9. Aktas O, Erdur O, Cirik AA et al. The role of drug-induced sleep endoscopy in surgical plan¬n¬ing for obstructive sleep apnea syndrome. Eur Arch Otorhinolaryngol 2014; 272 (8): 2039–2043. doi: 10.1007/s00405-014-3162-8.
Štítky
Dětská neurologie Neurochirurgie NeurologieČlánek vyšel v časopise
Česká a slovenská neurologie a neurochirurgie

2021 Číslo 1
-
Všechny články tohoto čísla
- Prof. MUDr. Vladimír Beneš, DrSc. – 100 let
- Editorial
- COVID-19 a iktus
- Vizuální hodnocení a digitální analýza ultrazvukového obrazu u stabilního a progredujícího aterosklerotického plátu v karotické tepně
- Karotická endarterektómia po intranevóznej trombolýze a mechanickej trombektómii
- Prognostická úloha poměru neutrofilů k lymfocytům u dětského typu cystického adamantinomatózního kraniofaringeomu
- Validace české verze škály NPCS pro hodnocení potřeb pacientů s progresivním neurologickým onemocněním
- Encefalokéla v České republice – incidence, prenatální diagnostika a mezinárodní srovnání
- Komplexní léčba difuzních nízkostupňových gliomů – technika operování a onkologická léčba rezidua
- Komentář k článku autorů Bartoš et al Komplexní léčba difuzních nízkostupňových gliomů – technika operování a onkologická léčba rezidua
- Poděkování recenzentům
- Bowing třetí komory jako radiologický ukazatel obstrukčního hydrocefalu a úspěšnosti endoskopické ventrikulocisternostomie
- „Nový normál“ pro adjuvantní léčbu glioblastomu v podmínkách pandemie COVID-19
- Vliv první vlny pandemie COVID-19 na počty hospitalizovaných pacientů s ischemickou cévní mozkovou příhodou, na jejich diagnostiku a terapii
- Frontotemporální demence
- Kazuistika relabující infekce COVID-19 u pacientky s roztroušenou sklerózou léčenou ocrelizumabem
- Epiglotopexe v léčbě obstrukční spánkové apnoe
- Komentář k článku autorů Sejkorová et al Hemodynamic changes in four aneurysms leading to their rupture at follow-up periods
- Informace vedoucího redaktora
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle
- Frontotemporální demence
- Encefalokéla v České republice – incidence, prenatální diagnostika a mezinárodní srovnání
- COVID-19 a iktus
- Karotická endarterektómia po intranevóznej trombolýze a mechanickej trombektómii
